Овуляция яйцеклетки и ее влияние на наступление беременности
Женский организм с момента рождения содержит огромное число яйцеклеток, но к периоду становления репродуктивной системы их насчитывается ограниченное число. С каждой менструацией осуществляется овуляция яйцеклетки, при которой она оказывается готовой для взаимодействия с мужской половой клеткой и зачатия. Действие повторяется раз в месяц за две недели до менструации. Этот момент считается лучшим для оплодотворения, но он ограничен сроком жизни половой клетки, который составляет сутки.
Овуляция яйцеклетки протекает в считанные секунды в тот момент, когда лопается фолликул, выпуская ее наружу. Без этого процесса зачатие невозможно, поэтому потенциальные родители скрупулезно высчитывают дни, подгадывая лучший день для того, чтобы забеременеть. Важность расчета сроков овуляции понимают пары, которые столкнулись с трудностями при самостоятельном зачатии или диагнозом бесплодие, при котором требуется лекарственное или хирургическое лечение. После устранения причин заболевания, которое влияло на репродуктивную функцию женщины, вполне возможно успешное оплодотворение в естественных условиях. Для него необходимо подобрать удобный момент, когда для встречи половых клеток и их взаимодействия будут созданы максимально комфортные условия.
Признаки овуляции
Понять, что начался овуляторный процесс легко по некоторым симптомам, которые ощущает потенциальная мать. Среди них:
Как рассчитать овуляторный процесс?
После овуляции яйцеклетка остается активной порядка одних суток, в ходе которых вероятно эффективное зачатие. Есть несколько способов вычисления необходимых сроков для достижения желаемого результата.
Что происходит с яйцеклеткой после овуляции?
После разрыва оболочки фолликула клетка переходит в фаллопиеву трубу, где ожидается взаимодействие с мужскими половыми клетками. Время активности яйцеклетки после овуляции значительно короче, чем у сперматозоидов, которые в состоянии сохранять активность до 4 дней. Зачатие происходит в случае, если встреча сперматозоида с женской половой клеткой состоялась в период ее жизненной активности.
Ввиду того, что путь к женской клетке достаточно сложен, сперматозоидыне всегда успевают пройти его в отведенное время. В ситуации, когда оплодотворения не происходит, на следующие сутки наступает неспособность яйцеклетки после овуляции к выполнению необходимой задачи.
Особенности оплодотворения яйцеклетки после овуляции
Если у женщины возникают проблемы с овуляторным процессом, вполне возможно диагностирование бесплодия по этой причине. Пара, испытывающая проблемы с зачатием, должна осуществлять самостоятельные попытки в наиболее благоприятное время, когда шансы на зачатие максимально велики. Шансы зачатия в день овуляции равны 33%, а за сутки – 31%. Вероятность зачатия за несколько дней до и спустя день после овуляции яйцеклетки минимальны.
При качественном взаимодействии мужских и женских половых клеток образуется зигота, которая отправляется в матку, делая возможным наступление беременности. При правильном течении процесса начинается развитие эмбриона. Зигота не всегда образуется со стопроцентной вероятностью, и есть ряд факторов, которые могут воспрепятствовать этому. В их числе:
Состояние здоровья будущей матери может во многом воздействовать на поведение яйцеклетки после овуляции и, если оно поддерживается на должном уровне, трудностей с зачатием возникать не должно. Спустя неделю женщина может почувствовать первые признаки беременности вроде эмоциональных перепадов, апатии, сонливости. В этот период меняется гормональный фон, что приводит к изменению самочувствия, возможному недомоганию. Спустя несколько дней можно сделать аптечный тест на беременность, который покажет не только верность вычислений будущих родителей и активность яйцеклетки после овуляции, но и наличие в организме женщины новой жизни.
В клинике «Центр ЭКО» в Смоленске вы найдете компетентных специалистов, которые помогут верно рассчитать срок наступления овуляции и при наличии проблем с зачатием предложат варианты лечения.
Фолликулы и процессы их созревания
Евграфова Ольга Николаевна
Для того чтобы яйцеклетка достигла состояния, готового к оплодотворению, ей предстоит несколько этапов созревания, которые происходят в фолликулах – округлых образованиях с оболочкой, состоящей из двух слоев эпителия и слоя соединительной ткани. К моменту полового созревания в женских яичниках количество фолликул достигает пятисот. Это примерно в тысячу раз меньше, чем заложено в организме девочки еще на стадии эмбриона. В процессе созревания фолликула внутри него формируется яйцеклетка. Даже сегодня этот процесс не до конца изучен и таит в себе немало темных пятен.
Этапы созревания фолликула
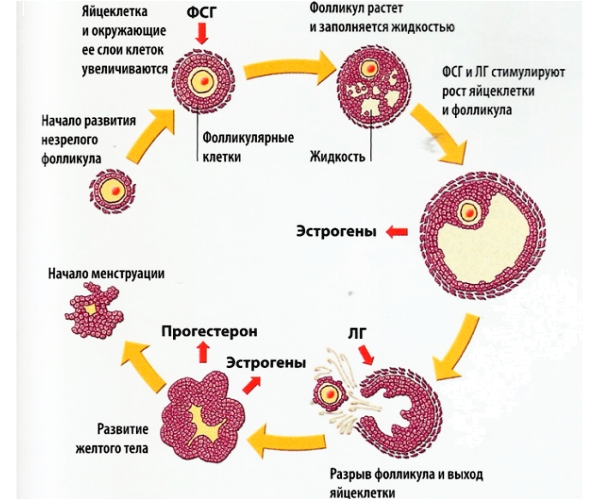
Нормальный менструальный цикл является признаком отсутствия проблем с созреванием фолликулов. Перед овуляцией женщины могут ощущать тянущие боли внизу живота, перевозбуждение или раздражительность, перепады настроения; выделения влагалища могут стать более обильными и густыми. Одним из признаков созревания фолликула также является незначительное снижение температуры за сутки или за 12 часов до момента овуляции. Затем ректальная температура повышается на несколько десятых градуса Цельсия. Отследить выход яйцеклетки из фолликула можно также и при помощи гормональных тестов: перед овуляцией уровень прогестерона повышается.
Обычно менструальный цикл сопровождается созреванием одного единственного фолликула, но бывают случаи, когда одновременно созревают два и более. Это не является патологией, но результатом созревания нескольких фолликул нередко оказывается многоплодная беременность.
Проблемы при созревании
Нарушения могут быть спровоцированы множеством факторов:
Если вследствие нарушения репродуктивной функции фолликул не созревает, то необходимо обратиться к врачу, который установит причины и назначит эффективное лечение.
Преждевременное или запоздалое созревание фолликула также является явлением ненормальным. Если УЗИ обнаруживает множество пузырьков, то такая ситуация ведет к затруднению вызревания доминантного фолликула, что может быть причиной бесплодия.
Диагностика и лечение
Овуляция тесно связана с менструальными циклами. Сигнализировать о проблемах могут даже небольшие задержки, означающие, что фолликул не созревает в отведенное для этого природой время. Отсутствие беременности при нормальной половой жизни без контрацепции на протяжении года говорит о том, что вероятность бесплодия со стороны женщины в данном случае высока. Но обследование необходимо пройти обоим партнерам, так причиной может служить и мужской фактор.
Существует множество методик диагностики бесплодия. Стратегию обследования выбирает лечащий врач. Он может назначить анализы гормонов, УЗИ, а также различные исследования, результаты которых могут косвенно указывать на причины неправильной работы женской репродуктивной системы.
Чаще всего задержка или отсутствие процесса созревания фолликул объясняется гормональными расстройствами. Недостаточный уровень женских гормонов приводит к тому, что коммуникация между фолликулами и организмом практически исчезает. Им как бы не поступает команда к действию. Именно поэтому данную проблему можно решить в частности путем ввода недостающих гормонов.
Но беременность при стимуляции созревания фолликула может наступить. Будущих рожениц, проходивших курс гормональной терапии, врачи ведут весь период вынашивания, а также постродовой.
Смотрите видео о созревании фолликулов и овуляции
Супружеские пары, вовремя обратившиеся к специалистам по причине невозможности зачатия ребенка при регулярной половой жизни в течение одного года, направляются на обследование. Врачи назначают стандартные анализы, позволяющие обнаружить истинную причину бесплодия. Одним из обязательных исследований является фолликулометрия. В ходе этой процедуры удается наблюдать фоллиакулогенез и отследить момент овуляции, если он имеет место. В случае наличия овуляции фолликулометрия позволяет обозначить менструальный цикл и определить наиболее благоприятные для зачатия дни.
Наблюдение фолликулогенеза в рамках диагностики бесплодия дает возможность отследить поведение доминирующего фолликула и дать общую оценку репродуктивных способностей женщины.
В случае отсутствия овуляции, определяемой в ходе фолликулометрии, назначается ряд анализов, среди которых и гормональный. Не стоит отчаиваться, если овуляции нет. Гормональная терапия очень часто помогает созреванию фолликула и выходу готовой к оплодотворению яйцеклетки. Но причины могут быть не только в недостатке гормонов. Целый ряд различных заболеваний, причем многие и них не являются гинекологическими, способен сдерживать созревание фолликул. Даже банальная простуда очень часто приводит к нарушению нормального менструального цикла. Лечащий врач принимает во внимание все факторы, имеющие отношение к фолликулогенезу.
Психологическое состояние, в частности нервозность и страх не наступления беременности, почти всегда влияют на созревание фолликул отрицательно. Абсолютное большинство женщин, обратившихся за помощью в Клинику репродуктивной медицины, приходят со своими страхами. И в этом нет ничего предосудительного, ведь для женщины нет ничего важнее, чем реализоваться как мать. Несостоятельность в плане деторождения для них является сильнейшей психологической проблемой.
Задача врача уже на этапе обследования – максимально снять у женщин страх отсутствия беременности. Этому помогает доброжелательная обстановка в клинике, а также общение с благодарными клиентами, у которых благодаря квалифицированным врачам клиники все получилось.
Следует заметить, что современная репродуктология продвинулась за последнее десятилетие колоссально. Сегодня, если врач считает, что шансы на материнство имеются, то это означает действительно высокую вероятность успеха.
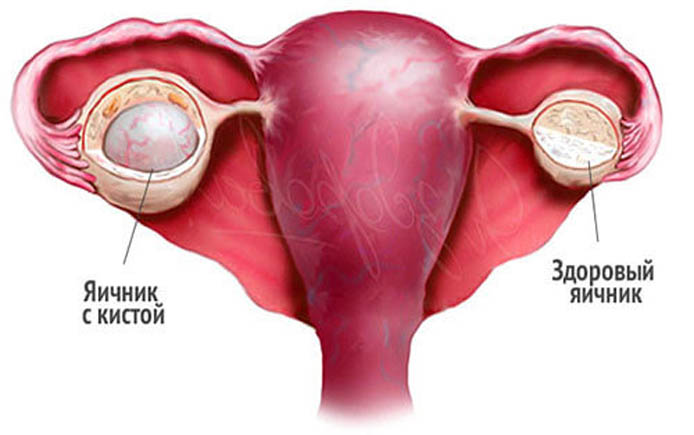
Одним из самых распространенных видов обследования фолликул является УЗИ. Ультразвуковые датчики способны зафиксировать доминантный фолликул. Если же он фиксируется постоянно (независимо от фазы менструального цикла), то ставится диагноз персистенция. Данное заболевание в большинстве случаев излечимо. Но в то же время существует немалая вероятность превращения граафового пузырька в кистозное образование.
Поскольку поведение фолликулов формируется гормонами, именно эндокринные нарушения в организме женщины чаще всего становятся причиной отсутствия овуляцию. Второй по распространенности причиной является киста, в которую трансформировался фолликул, из которого не вышла яйцеклетка. Если графов пузырек превышает в диаметре 25 мм, то врач имеет все основания заподозрить кистозное образование. Если диаметр меньше указанного выше, то речь идет о персистенции либо о так называемой лютеинизации. Подобные кисты диаметром до 50 мм рассасываются без какого-либо лечения от одного до четырех месяцев. Бее крупные кисты требуют гормонотерапии или хирургического вмешательства.
Ответы на популярные вопросы
Почему не лопается фолликул?
По разным, как временным физиологическим так и патологичным причинам.
Какие гормоны нужно проверить, если плохо созревает фолликул?
Перечень гормонов необходимых для сдачи определяет врач, после сбора анамнеза. Если есть подозрения на нарушение фолликулогенеза обязательно сдается ФСГ, ЛГ, тестостерон свободный, эстрадиол, гормоны щитовидной железы, пролактин и кортизол в начале менструального цикла.
Процесс образования доминантного фолликула
Фолликулами называют структурные компоненты яичников.
Еще в материнской утробе берет свое начало атрезия, процесс рассасывания фолликул, которые уже начинают созревать. Это происходит по причине влияния материнских половых гормонов. Атрезия постепенно прекращается на втором году жизни ребенка, и вновь возобновляется к седьмому-десятому году.
Помимо прочих функций, множественные фолликулы левого и правого яичника продуцируют эстрогены, половые гормоны женщин. Кроме того, зреющие фолликулы говорят о том, что у девочки скоро начнутся менструации. Выходит фолликул из яичника лишь после полного созревания.
Какой должен быть доминантный фолликул?
Доминантным фолликулом называют наиболее развитый фолликул, диаметр такого фолликула больше других. Многие интересуются максимально возможным количеством фолликулов с доминирующими свойствами. Зачастую развивается лишь один доминантный зрелый фолликул, но бывает и такое, что количество доминирующих фолликулов доходит и до двух! Так что два доминантных фолликула — это не патология.
У фолликулов есть несколько фаз развития, и на первой из них обычно два фолликула, или даже три и более, начинают одновременно созревать. Но из этих двух (и более) быстро обозначится один зреющий фолликул, опережающий остальные в развитии. Диаметр фолликула, опередившего в развитии остальных, будет заметно отличаться в большую сторону. Это и есть доминирующий созревающий фолликул.
Когда зреющий единичный фолликул достигает размера около 15 мм, остальные более мелкие фолликулы подвергнутся атрезии.
Некоторые женщины беспокоятся, что у них мало фолликулов, что множественные фолликулы не такие, как надо и так далее. Если вы не знаете, какой должен быть фолликул, или переживаете, что развивается мало доминирующих фолликулов, не стоит себя пугать понапрасну. Лучше обратитесь к специалисту, он вам подробно объяснит, каким должен быть фолликул в той или иной фазе своего развития, и соответствуют ли ваши фолликулы нормам.
Кстати, что касается диаметра фолликула, занявшего доминантную позицию, к моменту овуляции он должен быть в пределах 18-24 миллиметров. Случается и так, что единичные фолликулы доминируют, развиваясь одновременно и в левом, и в правом яичниках. Тогда единичные доминирующие фолликулы обеспечивают созревание сразу двух яйцеклеток в период овуляции.
Этапы образования доминантного фолликула:
Существует такое понятие, как лимфоидные фолликулы. По сути, главной функцией лимфоидных фолликул является образование антител Т-зависимого типа. Именно лимфоидные женские фолликулы выступают в качестве места переключения изотопов и образования разного рода антител.
Если не лопнул фолликул
Лютеинизация фолликула — это процесс, при котором желтое тело образуется, но не лопнул созревший фолликул. Среди основных причин бесплодия так называемого эндокринного генеза называют именно лютеинизацию фолликула.
Лютеинизация неовулирующего фолликула имеет свои характерные признаки:
Почему не наступает беременность
Одной из причин не наступления беременности является отсутствие овуляции.
Пашкина Наталья Валентиновна
Одной из причин не наступления беременности является отсутствие овуляции.
Как правило этому способствуют эндокринные заболевания, такие как:
У пациентов могут присутствовать следующие жалобы:
Возможны также другие жалобы: повышенный рост волос, акне и другие.
Как узнать есть у Вас овуляция или нет
Методов определение овуляции несколько. Самый простой способ определения овуляции в домашних условиях – купить в магазине тесты на овуляцию. Эти тесты похожи на тесты для диагностики беременности.
Как они действуют
Перед овуляцией происходит повышение в крови лютеинизирующего гормона ЛГ, который появляется в моче. Тест на овуляцию как раз и улавливает появление ЛГ в моче.
Какие тесты использовать
На рынке их много, призводители Канада, Китай, Германия и другие (Ovuplan, Clearble, Frautes и и др.)
Обязательно читайте инструкцию! Как правило, все тесты надежны и информативны.
В какой период лучше делать тесты
Тесты как правило необходимо делать с 12 дня цикла, если у Вас 28-дневный цикл. Если у вас цикл короткий (21-26 дней) – с 8 дня.
Если цикл длинный (30-34 дня), то скорее всего овуляция у Вас поздняя и может приходится на 17-21 день и даже позже. Тогда тесты необходимо делать с 14-16 дня.
Причём лучше делать тестирование 2 раза в день – утром и вечером, чтобы не пропустить пик ЛГ (у некоторых он бывает короткий).
Как расшифровать показатели теста
Если у вас 2 полоски, значит тест отицательный и овуляции нет.
В случае появления второй полоски, но она не такая яркая, как первая, то тест тоже отрицательный. В этом случае необходимо продолжать делать тесты до тех пор пока две полоски не будут одинаково окрашены.
Как только цвет полосок станет одинаковым или приближенным по цвету – УРА, тест положительный!
В ближайшие сутки, двое у Вас произойдет овуляция. Занимаемся сексом, получаем удовольствие и визуализируем как в нас зарождается новая жизнь. И все получится! Всем удачи и успехов!
Бывают ли тесты ложно отрицательные или ложно положительные.
К сожалению – да. Поэтому овуляцию отслеживать нужно несколькими методами.
Ультразвуковой мониторинге овуляции
Это метод достаточно эффективный и наглядный.
Эти изменения, которые происходят с фолликулом и эндометрием мы с Вами и сможем увидеть на УЗИ!
Увидим жидкость за маткой, которая тоже говорит о том, что фолликул лопнул. Далее сделав УЗИ на 17- 19-21 день цикла мы констатируем, что на месте лопнувшего фолликула сформировалось желтое тело и произошли характерные изменения в эндометрии. А если Вы, еще в это время делали тесты на овуляцию и если Вы еще сдадите кровь на определение количества гормона прогестерона, мы с наибольшей вероятностью решим, что у Вас была овуляция. Значит нам нужно искать другую причину отсутствия беременности.
Очень важно делать УЗИ мониторинг вместе с выполнением тестов. Это позволит наиболее точно определить наличие овуляции. Аппарат УЗИ является самым главным помошником для врача репродуктолога. Записывайтесь на УЗИ именно к врачу репродуктологу.
Ультразвуковая картина, если овуляции нет
Важно делать ультразвуковой мониторинг не один месяц, а лучше 2-3. Вообще у здоровой женщины могут быть 1-2 раза в год циклы без овуляции. С возрастом к 40 годам количество ановуляторных циклов увеличивается и это норма.
Ранее я рассказывала что мы видим по УЗИ, если все проходит правильно. А теперь поговорим о том, что не так …
Что такое апоплексия яичника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьевой Т. С., гинеколога со стажем в 8 лет.
Определение болезни. Причины заболевания
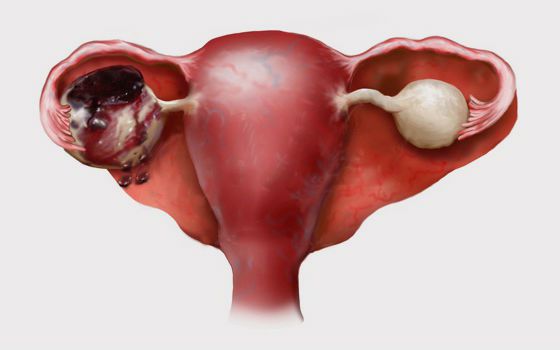
Апоплексия яичника — внезапное кровоизлияние в ткань яичника, сопровождающееся его разрывом и, зачастую, кровотечением в брюшную полость. Проявляется острой болью внизу живота и прогрессирующим ухудшением общего состояния.
Апоплексия, как правило, возникает в середине менструального цикла в период овуляции, но также может наступить и во вторую фазу, особенно при наличии кисты (например фолликулярной кисты или кисты жёлтого тела).
Причины апоплексии яичника
Небольшое кровоизлияние в яичник в процессе овуляции — обычное явление. Но чтобы наступило острое состояние в виде апоплексии, должны подействовать определённые факторы: например, бурный половой акт, тупая травма живота или сильные физические нагрузки, т. е. любое действие, вызывающее выраженное повышение внутрибрюшного давления.
К остальным факторам возникновения апоплексии яичника можно отнести:
Апоплексия яичника и беременность
Симптомы апоплексии яичника
Апоплексии яичника всегда сопутствует боль. Возникает внезапно и остро, часто сразу после воздействия провоцирующего фактора. Боль может быть чрезмерно выражена, локализуется внизу живота на стороне поражения и может «отдавать» в бедро, поясницу, наружные половые органы и задний проход, а также усиливаться при движении. Боль при надавливании на переднюю брюшную стенку сначала односторонняя, затем распространяется на всю нижнюю часть живота.
В редких случаях развитию острого болевого приступа предшествуют тупые незначительно выраженные боли, что может быть вызвано усиленным кровенаполнением яичника или нарастанием внутрияичникового давления.
Патогенез апоплексии яичника
Возникновение апоплексии яичника связано со спецификой ткани, из которой он состоит. В течение менструального цикла постепенно формируются условия для развития этой патологии — нарастающее кровоснабжение ткани яичника, овуляция, обильная васкуляризация жёлтого тела (разрастание кровеносных сосудов) и предменструальное кровенаполнение яичника.
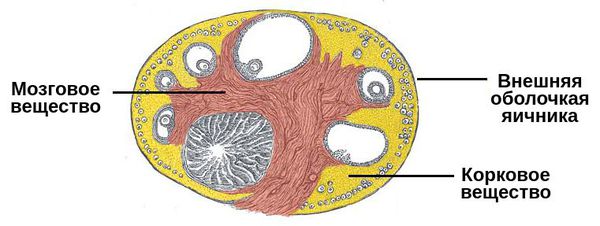
На фоне этих физиологических особенностей и при наличии способствующих и провоцирующих факторов может развиться острое состояние. Механизм разрыва яичника заключён в особенностях коркового и мозгового слоёв яичника, строма (ткань) которого более рыхлая. При пропитывании кровью она резко увеличивается в объёме и растягивается. Лишённая эластичности белковая оболочка при нарастании давления разрывается.
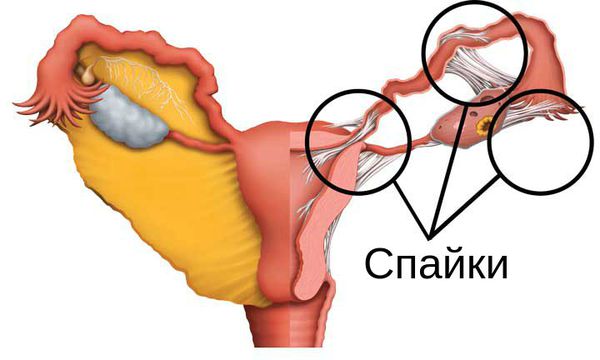
Основой нарушения целостности ткани являются дистрофические и склеротические изменения яичника (ткань замещается на более плотную и менее растяжимую — соединительную). Это может произойти вследствие варикозного расширения вен, воспаления органов малого таза, поликистоза яичников и как отдалённое последствие проведённых абортов.
Классификация и стадии развития апоплексии яичника
Условно выделяют две формы апоплексии яичника: болевую и геморрагическую.
При болевой (псевдоаппендикулярной) форме преобладает боль, кровотечение выражено незначительно и быстро самостоятельно останавливается. Эта форма возникает, если в плоскость разрыва попал сосуд малого калибра.
При геморрагической (анемической)форме преобладают симптомы нарастающей кровопотери — бледность кожи, слабость, вялость, головокружение, снижение артериального давления вплоть до потери сознания. Имеется выраженное или не очень обильное, но длительное кровотечение в брюшную полость, которое самостоятельно не купируется.
Описана также смешанная форма, при которой сочетаются оба признака.
В зависимости от выраженности кровопотери и симптомов заболевания принято выделять три степени тяжести:
Осложнения апоплексии яичника
При несвоевременно оказанной медицинской помощи и большой кровопотери возможно резкое развитие геморрагического шока, основными клиническими симптомами которого являются резкая бледность кожи, слизистых оболочек, тахикардия и резкое падение артериального давления. Это крайне опасное для жизни острое состояние, при котором нарушается кровоснабжение тканей, ухудшается сердечный выброс, развивается полиорганная и полисистемная недостаточность.
Диагностика апоплексии яичника
При диагностике апоплексии яичника важны анамнестические данные (связь с предшествующим половым актом или физическим напряжением; середина или вторая половина менструального цикла), а также характер начала болей.
Болевая форма заболевания характеризуется приступом болей, как правило, никуда не «отдающих», иногда они могут сопровождаться тошнотой или рвотой. Признаков кровотечения в брюшную полость нет. В случае этой формы необходима дифференциальная диагностика с острым аппендицитом.
При осмотре на гинекологическом кресле живот болезнен при пальпации в подвздошной области, симптомов перитонита нет. Матка обычного размера, безболезненна, определяется несколько увеличенный яичник на стороне поражения. Своды влагалища глубокие, свободные.
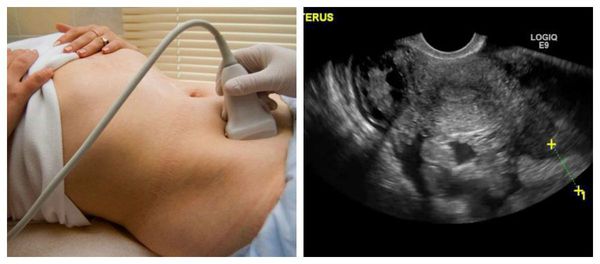
Необходимо проведение УЗИ органов малого таза. При его выполнении редко можно увидеть изменения в яичнике, но иногда обнаруживаются косвенные признаки патологии — небольшое скопление жидкости позади матки.
В общем анализе крови при болевой форме можно выявить лишь небольшое повышение лейкоцитов.
При геморрагической форме основными симптомами выступают признаки внутрибрюшного кровотечения (головокружение, слабость, обмороки). Боль часто иррадиирует в наружные половые органы, задний проход, крестец и ноги. При осмотре кожа бледная с холодным липким потом. Артериальное давление снижено, определяется частый пульс.
При осмотре на гинекологическом кресле отмечается резкая болезненность в нижних отделах живота при пальпации, перитонеальные симптомы положительны в нижних отделах живота. Матка не увеличена, может отмечаться её болезненность, покачивания за шейку матки также вызывают резкую боль. На стороне поражения определяется болезненный яичник. Своды влагалища нависают.
Такую форму апоплексии нужно дифференцировать с внематочной беременностью, при которой может быть задержка менструаций, прочие признаки беременности и, как правило, мажущие кровянистые выделения из половых путей.
При этой форме апоплексии яичника обязательно проведение УЗИ, при котором определяется большое количество свободной жидкости в брюшной полости со структурами неправильной формы (кровяными сгустками).
В общем анализе крови отмечается снижение уровня гемоглобина, а также незначительное увеличение лейкоцитов.
При диагностике данной формы (при выявлении свободной жидкости в брюшной полости по УЗИ) необходимо проведение пункции брюшной полости через задний свод влагалища. Такая манипуляция позволяет подтвердить или исключить наличие крови в брюшной полости. Под общим обезболиванием или местной анестезией проводится прокол заднего свода влагалища иглой и набирается жидкость. Её характер оценивается врачом и позволяет определить тактику дальнейшего ведения пациентки.
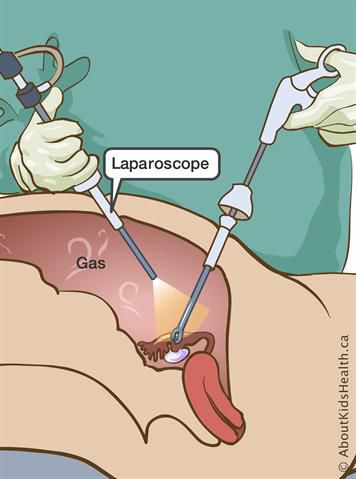
Одним из методов диагностики апоплексии яичника может быть диагностическая лапароскопия. Это малоинвазивная хирургическая операция, позволяющая получить более полную информацию о состоянии внутренних органов и разглядеть интересующий участок в мельчайших деталях. При необходимости сразу проводятся необходимые лечебные манипуляции, например коагуляция кровоточащего сосуда.
Лечение апоплексии яичника
Если есть подозрения на апоплексию яичника, то нужно незамедлительно вызвать скорую помощь и отправляться в гинекологический стационар. Рекомендовано принять горизонтальное положение и поместить холод на низ живота.
До прибытия в стационар возможно введение кровоостанавливающих препаратов внутримышечно или внутривенно, таких как этамзилат. При геморрагической форме во время транспортировки также проводится внутривенное введение инфузионных растворов.
Необходимое лечение апоплексии яичника зависит от формы и тяжести состояния. Основной его целью является остановка кровотечения и восстановление целостности яичника (если есть такая необходимость). Существуют консервативные и хирургические методы лечения.
Консервативное лечение возможно при болевой формы апоплексии яичника. Представляет собой назначение кровоостанавливающих и обезболивающих препаратов, а также витаминотерапии. Пациентке требуется наблюдение и покой. Также рекомендовано охлаждение нижних отделов живота и проведение УЗИ органов малого таза в динамике (через 12 часов). Наблюдение и лечение проводят в условиях стационара. В случае ухудшения состояния и появления признаков внутреннего кровотечения проводят хирургическое лечение.
Хирургическое лечение показано пациенткам с геморрагической или смешанной формой апоплексии яичника. Оно может производиться лапаротомным (путём разреза) или лапароскопическим (эндоскопическим) доступом, в зависимости от обильности кровотечения, состояния пациентки и возможностей стационара. Приоритетно проведение операции лапароскопическим доступом, так как она не приводит к косметическим дефектам и позволяет достичь быстрой реабилитации.
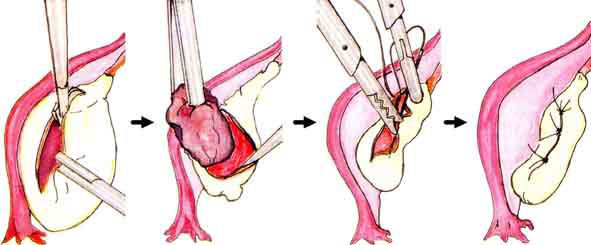
В ходе операции проводят коагуляцию или ушивание повреждённого сосуда. Если обнаруживается разрыв кисты яичника, то киста удаляется и ушивается яичник. К удалению яичника, как правило, не прибегают.
В послеоперационном периоде проводят комплексное лечение, включающее лекарственные препараты и физиотерапию. Главной задачей является восстановление гормональных и обменных процессов, устранение причин, вызвавших патологию, проведение профилактики спайкообразования в брюшной полости.
Прогноз. Профилактика
В большинстве случаев прогноз для восстановления репродуктивной функции благоприятный, но имеются некоторые особенности, которые стоит учитывать при планировании и ведении последующей беременности.
Женщины, перенёсшие апоплексию яичника, имеют более высокие риски по угрозе прерывания беременности и преэклампсии. Преэклампсия — это грозное осложнение беременности, характеризующееся выраженным повышенным артериальным давлением, отёками и появлением белка в моче. Также есть риск развития анемии беременных, преждевременного отхода околоплодных вод, бурной родовой деятельности и послеродового кровотечения.
Для предупреждения и минимизации описанных последствий рекомендовано пройти полный курс реабилитации, состоящий из двух этапов — в раннем послеоперационном периоде и в отдалённом периоде.
Женщинам, перенёсшим апоплексию яичника с массивной кровопотерей, особенно если ранее были потери беременности или есть информация о случаях тромбофилии у ближайших родственников, показано исследование системы свёртывания крови, в том числе на тромбогенные ДНК — полиморфизмы.