Вопрос врачу: как не пропустить приступ аппендицита
Казалось бы, про аппендицит все знают всё (или, во всяком случае, уверены, что знают). Однако это хорошо изученное заболевание может быть коварным с точки зрения диагностики, а многие пациенты не представляют, «как именно болит при аппендиците». Как понять, что к врачу нужно обращаться срочно? Как не пропустить приступ?
Что повышает риск развития аппендицита?
Образ жизни, нагрузки, питание.
То есть заболевание давно описано и давно понятно, что с ним делать, но факторы риска до сих пор неизвестны?
Есть ли смысл удалять червеобразный отросток профилактически?
В Америке в 50-60-е годы была волна, когда новорожденным детям профилактически проводили аппендэктомию. Отказались, к счастью. Практика себя не оправдала.
Червеобразный отросток ведь исполняет и определенные иммунологические функции?
Да, и его еще называют кишечной миндалиной, потому что здесь находится лимфоидная ткань, которая имеет определенное значение в общем иммунологическом статусе человека.
Какие симптомы характерны для острого аппендицита?
Абсолютно неверное. Эту боль можно терпеть, поэтому довольно часто люди не обращаются к врачу своевременно.
Что значит постоянные боли? День, два, три, неделю?
Нет, не может. Если началось, то ноет, ноет и усиливается при движении.
То есть вызывать скорую помощь?
Но далеко не каждый вызовет скорую помощь, если он пару часов испытывает боль, которую можно терпеть.
Как все начинается при аппендиците?
Характерные симптомы облегчают постановку диагноза?
А почему в таком случае допускаются диагностические ошибки?
Во-первых, клиническая картина может быть одинаковой у целого ряда заболеваний. Во-вторых, мы говорили о классической симптоматике, которая, к счастью, бывает у большинства людей, когда червеобразный отросток располагается именно там, где он чаще всего и располагается. Но ведь могут быть анатомические варианты.
Почему женщинам раньше, когда не было лапароскопии, часто делались напрасные аппендэктомии? Боль справа внизу живота. Болит? Болит. Берут на стол. Входят в живот, аппендицита нет, а есть, допустим, внематочная беременность. Но отросток в любом случае удаляли.
Зачем, если аппендицита не находили?
Когда не было лапароскопии, операционный доступ при подозрении на аппендицит производился справа внизу живота. Для любого хирурга такой характерный рубец был свидетельством того, что аппендэктомия пациенту уже проведена. И, если человек в следующий раз поступал в стационар с жалобами на боли в животе, аппендицит сразу исключали и искали в другом месте. В противном случае (рубец есть, а червеобразный отросток не удален) могла возникнуть путаница с серьезными последствиями.
Но ведь человек помнит, что ему «удаляли аппендицит»?
При всей изученности заболевания диагностика не такая уж и простая.
Бывает. Не случайно же летальность при аппендиците не снижается. Она небольшая (0,03 процента), но не снижается.
Это при том, что инструментальные методы исследования сегодня не те, что 20-30 лет назад?
Изменилась ли сама операция?
Аппендицит — распознать симптомы и действовать быстро
У большинства аппендицит возникает внезапно — и он редко проходит сам по себе. Как правило, помогают только антибиотики или даже операция. Причиной аппендицита обычно являются бактерии. Если кишечная флора нарушена, закупорка может вызвать воспаление аппендикса, небольшого отростка в начале толстой кишки. Иногда ядра плодов или каловые камни могут блокировать небольшое отверстие аппендикса и вызывать воспаление.
Аппендицит может возникнуть в любом возрасте, но чаще встречается у подростков. Однако у маленьких детей и пожилых людей он бывает довольно редко.
Симптомы: как распознать аппендицит?
Симптомы аппендицита часто возникают внезапно, но со временем ухудшаются и становятся более беспорядочными.
Внезапная колическая боль, которая первоначально возникает в области живота за пупком или в эпигастральной области.
Боль мигрирует в правую нижнюю часть живота через 8-12 часов.
При стоянии, ходьбе, прыжках, кашле и смехе боль усиливается.
Лежа и подтягивая ноги вверх, боль становится немного более терпимой.
Также могут возникать жар, тошнота и рвота, потеря аппетита, повышенное потоотделение и учащенное сердцебиение.
Может возникнуть диарея или запор.
У некоторых пациентов налет на языке.
У детей, пожилых людей и беременных женщин боль может возникать в необычных местах, особенно вначале, и быть несколько слабее. У детей следует обратить внимание, если схваткообразная боль внизу живота сохраняется в течение трех часов.
Типы воспаления
В зависимости от степени тяжести различают два типа воспаления:
Диагностика аппендицита
Боль в животе может иметь множество причин. Чтобы проверить аппендицит, врач прощупывает так называемую точку МакБерни. Она расположена на внешней трети воображаемой линии между верхним правым гребнем подвздошной кости и пупком. Если она крайне чувствительна к боли, это может указывать на аппендицит. Завершают диагностику ультразвуковое исследование и анализ крови на маркеры воспаления. В зависимости от результата врач порекомендует соответствующее лечение. Если воспаление очень выражено, операция обычно неизбежна. В противном случае есть риск прорыва (перфорации) кишечника. Это означает, что воспаленный аппендикс разрывается. Микробы и гной попадают в брюшную полость и в кровоток. Угрозу для жизни имеет перитонит, и при определенных обстоятельствах может произойти заражение крови. Кроме того, в качестве осложнения может возникнуть паралич или даже непроходимость кишечника.
Удалять аппендикс или нет?
Если раньше при аппендиците быстро применяли скальпель, то сегодня это обычно только при острой стадии. Сама операция является рутинной, часто выполняется малоинвазивным способом, как лапароскопия (метод замочной скважины) и не занимает много времени. При этом хирургическом методе заживление ран проходит намного лучше.
После операции пострадавшие обычно должны оставаться в больнице в течение нескольких дней, чтобы можно было контролировать функцию кишечника. В день операции следует избегать твердой пищи. В первые несколько дней ходьба также может быть затруднена.
Аппендикс — не бесполезный придаток, как предполагалось несколько лет назад. Он считается резервуаром полезных бактерий и поэтому важен для иммунной системы.
Предполагается, что кишечные бактерии, поселившиеся там, снова заселяют кишечник после диареи. В случае сомнений, операция — меньшее из двух зол.
Аппендицит
Обзор
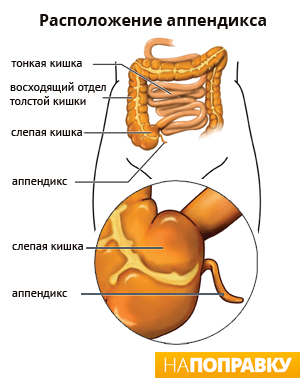
Аппендицит — это болезненное воспаление аппендикса, червеобразного отростка слепой кишки, который располагается в нижней правой части живота.
Аппендицит — распространенное хирургическое заболевание. С ним сталкиваются 4-5 человек из 1000. Чаще аппендицит развивается в возрасте 20-40 лет, женщины болеют вдвое чаще, чем мужчины. Не существует надежных мер профилактики аппендицита, но есть мнение, что употребление большого количества клетчатки снижает вероятность развития заболевания.
Сначала появляется боль в середине живота. Затем она переходит в нижнюю правую часть живота и постепенно усиливается. Аппендицит требует неотложной медицинской помощи, чаще всего проводится хирургическая операция по удалению аппендикса. Если аппендицит не лечить, червеобразный отросток может разорваться и вызвать осложнения, потенциально опасные для жизни.
До конца не понятно, каковы причины аппендицита, но считается, что нередко заболевание развивается тогда, когда закупоривается вход в аппендикс, например, небольшим кусочком кала.
Что представляет собой аппендикс?
Аппендикс — это небольшой, довольно тонкий, отросток 5-10 см длиной. Он соединен со слепой кишкой, в которой формируются каловые массы.
Функции аппендикса до конца не изучены. Известно, что в просвете аппендикса активно размножаются полезные микробы кишечника, участвующие в переваривании пищи. Кроме того, аппендикс является кишечной «миндалиной», так как содержит лимфоидную ткань и участвует в формировании иммунитета и защите от инфекций. Однако удаление аппендикса практически не сказывается на здоровье человека, так как организм способен компенсировать его отсутствие.
Симптомы аппендицита
В течение нескольких часов боль переходит в нижнюю правую сторону живота, где находится аппендикс, и становится острой и постоянной. Боль может усиливаться при надавливании на живот рядом с аппендиксом, при кашле или ходьбе.
Если у вас аппендицит, могут возникнуть и другие симптомы, например:
Если у вас появилась боль в животе, которая постепенно усиливается, немедленно обратитесь к врачу или вызовите скорую помощь.
Аппендицит можно легко перепутать с другим заболеванием, таким как инфекция мочевыделительной системы, болезнь Крона, гастрит, кишечная инфекция или заболевания яичников. Однако все состояния, при которых появляется постоянная интенсивная боль в животе, требуют немедленной медицинской помощи.
Позвоните по номеру скорой помощи — 03 со стационарного телефона, 112 или 911 — с мобильного, если боль в животе резко усилилась и охватила всю брюшную полость. Это возможный признак разрыва аппендикса.
При разрыве червеобразного отростка в брюшную полость попадают бактерии, которые могут вызывать тяжелые осложнения, такие как воспаление внутренней оболочки брюшной полости (перитонит) и заражение крови.
Причины аппендицита
До конца не ясно, что вызывает аппендицит. Аппендикс соединен со слепой кишкой, в которой формируются каловые массы. Он располагается в нижней правой части живота. Считается, что в некоторых случаях аппендицит вызывает небольшой кусочек кала, который попадает в аппендикс и закрывает вход в него. После этого бактерии в аппендиксе начинают размножаться, он наполняется гноем и распухает.
Закупорку аппендикса может также вызывать некоторые типы воспалительных заболеваний кишечника, например, болезнь Крона и язвенный колит. Источником воспаления в аппендиксе может стать желудочная инфекция, которая переместилась по кишечнику до червеобразного отростка. Если раздувшийся аппендикс не удалить хирургическим путем, со временем он разорвется, и инфекция может распространиться на другие органы.
Диагностика аппендицита
Диагностика аппендицита может быть затруднена, особенно, если у вас нет типичных симптомов. Так бывает примерно у каждого второго больного. Более того, иногда аппендикс может располагаться в необычном месте, например, в тазу, за толстой кишкой или печенью. Боль при аппендиците могут имитировать другие заболевания, например, инфекция мочевого пузыря или мочевыводящих путей, болезнь Крона или гастрит.
Врач расспросит вас о жалобах, осмотрит живот и проверит, усиливается ли боль при надавливании в области аппендикса (нижняя правая сторона живота). Если ваши симптомы соответствуют типичным признакам аппендицита, обычно этого достаточно, чтобы ваш врач с уверенностью мог поставить диагноз.
Дополнительные обследования при аппендиците
Если же ваши симптомы нетипичны, могут потребоваться дополнительные обследования и анализы, чтобы подтвердить диагноз и исключить прочие заболевания. Исследования при подозрении на аппендицит:
Если ваш врач полагает, что произошел разрыв аппендикса, вас немедленно направят на лечение в больницу.
Лечение аппендицита
Если у вас аппендицит, вам нужно будет удалить аппендикс хирургическим путем. Удаление аппендикса (врачи называют эту процедуру аппендэектомией) — это одна из наиболее распространенных и безопасных операций.
Поставить точный диагноз не всегда бывает легко. В ряде случаев приходится прибегать к сложному обследованию, в том числе, к хирургическому вмешательству, чтобы подтвердить или опровергнуть наличие аппендицита.
Лапароскопическая аппендэктомия
Обычно проводится хирургическая операция минимального вмешательства (медицинское название — лапароскопия). Лапароскопия позволяет сократить время выздоровления и уменьшить количество и вероятность осложнений.
Для удаления аппендикса делаются три маленьких разреза, после их заживления на коже остаются едва заметные рубчики. Чаще всего выписываться из больницы можно уже через несколько дней после операции, хотя может уйти 1-2 недели на то, чтобы полностью восстановиться.
Открытая аппендэктомия
При некоторых обстоятельствах лапароскопию проводить не рекомендуется. Тогда вместо нее назначается открытая операция — лапаротомическая аппендэктомия. Она проводится:
В этих случаях, удаление червеобразного отростка происходит через большой разрез на животе. После лапаротомии на животе остаётся более заметный рубец, и требуется неделя на то, чтобы вы окрепли и смогли выписаться из больницы.
И операция минимального вмешательства, и открытая операция проводятся, обычно, под общим наркозом, то есть во время операции вы будете спать.
Осложнения аппендицита
Если аппендикс разрывается, гной из него попадает на другие органы живота, что может вызывать воспаление брюшной полости, которое называется перитонит. Перитонит — это гнойное воспаление брюшной полости. Из-за этого нарушается нормальная работа кишечника и возникает кишечная непроходимость.
Если немедленно не начать лечение, возможно развитие опасных для жизни и здоровья осложнений.
Иногда вокруг разорвавшегося аппендикса возникает абсцесс. Абсцесс — это скопление гноя, отграниченное от окружающих тканей благодаря попыткам иммунной системы организма побороть инфекцию. Абсцессы требуют хирургического лечения.
К какому врачу обратиться при аппендиците?
С помощью сервиса НаПоправку найдите хорошего хирурга или, если симптомы выражены значительно, вызовите скорую помощь.
Кишка тонка

Смертность из-за него вроде бы невысока: всего 0,2-0,3%, но за столь незначительными цифрами кроется около 3000 человеческих жизней, которые врачам не удается спасти. И в летний период, когда многие люди находятся на дачах и далеко от врачей, особенно важно уметь отличать аппендицит от обычных болей в животе, чтобы вовремя обратиться к врачу.
Слепой, но опасный
Однако количество защитных клеток в нем, как оказалось, весьма незначительно и сильного влияния на иммунитет оказать не может. Так что большинство специалистов по-прежнему уверены, что пользы от червеобразного отростка нет, а вот вред в случае его воспаления может быть существенный: вовремя не диагностированный острый аппендицит может стоить не только здоровья, но и жизни.
Виноваты зубы?
Специалисты не сходятся во мнении о точных причинах развития аппендицита. Однако группы риска определены.
Существует также стрессовая теория. Она основана на том, что в результате волнения у человека происходит резкое сужение кровеносных сосудов и это приводит к внезапному обескровлению червеобразного отростка и развитию его воспаления.
Но чаще всего возникновение аппендицита объясняют засорением соединения толстой кишки и червеобразного отростка, что часто случается при запорах и хронических колитах.
Как его опознать?
При расположении отростка за слепой кишкой, когда он завернут к почке и мочеточнику, возникает боль в пояснице, отдает в пах, в ногу, в область таза. Если же отросток направлен внутрь живота, тогда появляются боли ближе к пупку, в среднем отделе живота и даже под ложечкой.
Распознать аппендицит помогут простые приемы. Но, учтите, проводить самодиагностику надо очень осторожно.
2. Для сравнения также постучите по левой подвздошной области, что в случае воспаления аппендикса не вызовет болезненных ощущений. Внимание: самим проводить пальпацию (ощупывание живота руками) нельзя, есть опасность разорвать аппендикс, что обычно приводит к перитониту.
3. Попробуйте громко кашлянуть: усиление боли в правой подвздошной области подскажет, что у вас начинается аппендицит.
4. Слегка надавите ладонью в том месте живота, где больше всего болит. Подержите здесь руку 5-10 секунд. Боль при этом немного ослабнет. А теперь уберите руку. Если в этот момент появится боль, это признак острого аппендицита.
5. Примите позу эмбриона, то есть лягте на правый бок и подтяните ноги к туловищу. При аппендиците боль в животе ослабнет. Если же вы повернетесь на левый бок и выпрямите ноги, она усилится. Это тоже признак острого аппендицита.
Но этим самодиагностика должна ограничиваться. Не медлите с обращением к врачу, поскольку и сам аппендицит, и все заболевания, под которые он может маскироваться (почечная колика, обострение панкреатита или холецистита, язвенные болезни желудка и 12-перстной кишки, острые воспаления мочевого пузыря, почек, женских органов), требуют госпитализации!
Как лечить
Если операция прошла удачно, молодым пациентам уже на 6-7-е сутки снимают швы и выписывают из больницы. А вот людям пожилого возраста, а также с хроническими заболеваниями (сахарным диабетом, гипертонией, ишемией сердца и др.) швы снимают на 2-3 дня позже. После этого рану желательно скреплять лейкопластырем.
Около месяца не принимайте ванну и не ходите в баню: водные и температурные нагрузки на неокрепшую рубцовую ткань делают шов более грубым, широким и некрасивым. Не меньше трех месяцев, а пожилым полгода нельзя поднимать тяжести. Избегайте спортивных занятий, вызывающих напряжение мышц живота. Старайтесь не простужаться: вам опасно кашлять.
пульс до 120-140 ударов в минуту, температура до 39-40 С;
язык обложен белым налетом, потом становится сухим, как корка, губы высыхают и трескаются;
живот вздувается, болит во всех своих областях, но особенно справа.
Лечится перитонит только оперативным путем. Причем операция весьма сложная и длительная. К сожалению, спасти пациента удается не всегда. Вот почему при появлении любых болей в животе ни в коем случае нельзя затягивать с визитом к врачу. Как говорится, мы никого не хотим пугать, но помнить о том, как опасен аппендицит, следует каждому.
Как быстро и точно провериться на аппендицит
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/12/pristup-appendicita.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2019/12/pristup-appendicita-900×600.jpg» title=»Как быстро и точно провериться на аппендицит»>
Александр Попандопуло, студент медицинского института УЛГУ. Редактор А. Герасимова
При подозрении на острый аппендицит целесообразно проводить УЗИ и брать анализ на С-реактивный белок.
Острый аппендицит – не такое простое заболевание, как считают многие. Его симптомы часто схожи с другими патологиями, что увеличивает риск неверной диагностики. Особенно тяжело ставится диагноз у детей, которые не могут подробно рассказать об имеющихся жалобах.
При подозрении на аппендицит поможет правильно поставить диагноз проведение УЗИ брюшной полости и сдача анализа на С-реактивный белок.
Признаки острого аппендицита
Аппендицитом называется воспаление аппендикса — отростка слепой кишки. Роль этого отдела кишечника до конца неизвестна.
Существует гипотеза, что эта часть кишечника служит для сохранения микробной флоры на случай дисбактериоза. То есть орган осуществляет своеобразную «перезагрузку» микрофлоры кишечника. Ученые предполагают, что эта часть слепой кишки усиливает иммунитет, поэтому из-за большого скопления лимфоидной ткани её называют кишечной миндалиной. Аппендикс часто воспаляется, что приводит к его воспалению – аппендициту.
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/12/vospalennyj-appendiks-900×442.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2019/12/vospalennyj-appendiks.jpg» loading=»lazy» src=»https://unclinic.ru/wp-content/uploads/2019/12/vospalennyj-appendiks-900×442.jpg» alt=»Воспаленный аппендикс» width=»900″ height=»442″ srcset=»https://unclinic.ru/wp-content/uploads/2019/12/vospalennyj-appendiks.jpg 900w, https://unclinic.ru/wp-content/uploads/2019/12/vospalennyj-appendiks-768×377.jpg 768w» sizes=»(max-width: 900px) 100vw, 900px» title=»Как быстро и точно провериться на аппендицит»> Воспаленный аппендикс
На заболевание указывает острая боль в животе, распространяющаяся от пупка в правую нижнюю часть живота и усиливающаяся во время движения. Часто наблюдаются тошнота, рвота, повышение температуры.
Однако поставить диагноз при этом заболевании не всегда легко. Такие же симптомы могут наблюдаться при кишечной непроходимости, воспалении придатков, дивертикулите – воспалении дивертикула – мешкообразного выпячивания на кишечнике.
Боль при аппендиците также не всегда наблюдается именно справа. При нетипичном расположении отростка болеть может в центре живота и даже с левой его стороны. Поэтому дифференциальная диагностика болезни может быть затруднена, особенно у детей, которые не могут точно указать на имеющиеся симптомы.
Как точно определить аппендицит
Испанская исследовательская группа проверила надежность различных диагностических методов и выяснила, какие их них наиболее информативны при остром аппендиците. В исследование были включены 85 пациентов, имевших классические признаки заболевания.
Однако не у всех больных этой группы аппендицит подтвердился. Правильный диагноз удалось поставить только в 55 случаях. Для этого было проведено УЗИ брюшной полости и взят анализ на С-реактивный белок – маркер воспаления. В этом случае диагноз удалось подтвердить практически в 100% случаев.
У пациентов на УЗИ брюшной полости был обнаружен воспалённый увеличенный отросток, а показатели С- реактивного белка превышали 34 мг/л. В ходе операции во всех этих случаях подтвердился диагноз острого аппендицита.
УЗИ брюшной полости
УЗИ брюшной полости
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/12/uzi-brjushnoj-polosti.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2019/12/uzi-brjushnoj-polosti-900×600.jpg» loading=»lazy» src=»https://unclinic.ru/wp-content/uploads/2019/12/uzi-brjushnoj-polosti.jpg» alt=»УЗИ брюшной полости» width=»900″ height=»600″ srcset=»https://unclinic.ru/wp-content/uploads/2019/12/uzi-brjushnoj-polosti.jpg 900w, https://unclinic.ru/wp-content/uploads/2019/12/uzi-brjushnoj-polosti-768×512.jpg 768w» sizes=»(max-width: 900px) 100vw, 900px» title=»Как быстро и точно провериться на аппендицит»> УЗИ брюшной полости
Исследование имеет большое клиническое значение. У пациента с подозрением на аппендицит достаточно взять кровь на реактивный белок и провести УЗИ брюшной полости. В этом случае диагноз можно будет поставить гораздо точнее, что позволит избежать ненужных операций. Кроме того, во время УЗИ можно выявить другие болезни, которые могли привести к болям в животе.
Особенно важно такое исследование, если симптомы болезни неясны, неоднозначны и наблюдаются более 12 часов. Это позволит избежать разрыва аппендикса и других тяжелых осложнений.
Похожее
Вы должны авторизоваться чтобы опубликовать комментарий.








