Кэс в медицине что это
В государственных поликлиниках и в органах охраны здоровья Российской Федерации создаётся клинико-экспертная комиссия. В составе этой комиссии — 15 врачей и различные представители медицинских институтов.
Глава комиссии — чаще всего главный врач или заведующий какого-нибудь отделения. Заседания комиссия могут проводиться или каждую неделю или по возникновению необходимости. Всё зависит от того, на какой базе основана комиссия.
Справка КЭК — это документально подтверждённое заключение комиссии КЭК. Самая важная медицинская справка. С юридической точки зрения имеет самый наибольший вес в соотношении с другими справками. Оспорить КЭК можно только в комиссии на уровень выше или в суде и органах прокуратуры. Но необходимо иметь конкретные основания. Одного несогласия будет недостаточно.
К тому же это заключение — окончательное решение во всех медицинских спорах. Бывает, что пациенты не согласны с диагнозом и решительно настроены его оспаривать. КЭК как раз таки и принимает окончательное решение об объективности поставленного диагноза и об эффективности прописанного лечения.
Для чего могут быть использованы справки КЭК?
Она даёт возможность продолжить лечение на протяжении одного года. Пациенту при этом не присваивается инвалидность и его не могут уволить с работы/отчислить с учёбы.
Исключительно только справка КЭК даёт возможность продлить временную нетрудоспособность без присвоения группы инвалидности на максимальный срок — 12 месяцев.
В каком случае выдаётся справка КЭК?
Комиссия собирается тогда, когда врач не имеет права принять решение сам:
1. Больному нужен больничный более чем на месяц.
2. Нужно предоставить жилплощадь недееспособным лицам (инвалидам)
3. Необходимо подтвердить право на соц. выплаты инвалидам
4. КЭК для академического отпуска даётся студентам учебных заведений в трёх случаях:
1)по состоянию здоровья (тяжёлые травмы, беременность, потеря дееспособности и др.);
2)по уход уза ребенком, за тяжелобольными родственниками. По причине тяжёлого материального состояния семьи и др.;
3)по остальным причинам, которые требуют окончания или приостановки обучения. Например, стихийные бедствия
5. Необходимость одобрить решение о прерывании беременности
6. Нужно разрешение для тяжелобольного ребёнка для перехода на домашнее обучение (КЭК для надомного обучения)
7. КЭК для освобождения от физкультуры (учащемуся необходимо освобождение от физ. нагрузок)
Комиссия ответственна за точность, обоснованность и объективность экспертизы. Соответственно, решения КЭК можно обжаловать в законном порядке.
В ЛПУ есть карта, в которую заносят данные обо всех решениях без исключения.
По форме в справке КЭК должны быть указаны:
— название организации, в которую будет предоставлен документ;
— решение, которое приняла комиссия;
— дата выдачи документа.
Для указания диагноза в КЭК необходимо согласие пациента.
Мед справки КЭК должны быть заверены подписью председателя и членов комиссии. Обязательно наличие личных печатей врачей и печати медучреждения.
КАК ПОЛУЧИТЬ СПРАВКУ КЭК?
Необходимо обратиться в поликлинику, к которой вы прикреплены. Приготовьтесь к долгому ожиданию. Сначала ожидание комиссии, затем вынесение заключения КЭК. Это всё длительная работа. Такая справка делается намного дольше, чем другие разновидности медицинских документов. На сбор всей нужной информации и различных документов может уйти от 1 до 7 дней.
Если вы всё-таки решили обратиться за справкой в государственную поликлинику, следует сделать это заранее. Когда сроки ещё «терпят».
Нарушение ритма сердца и проводимости (аритмии сердца)
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Практически у 80% пациентов с ишемической болезнью сердца регистрируются аритмии различного характера и до 65% из них угрожают жизни. НРС могут быть самостоятельными или являться осложнением заболеваний сердечно-сосудистой системы и других органов и систем
С учетом частоты сердечных сокращений их можно подразделить на две большие группы:
1. Брадиаритмии:
2. Тахиаритмии:
Важно отличать нарушения ритма сердца, вызванные органическим (необратимым) поражением миокарда, и функциональные нарушения. Как правило, функциональные нарушения встречаются при здоровом сердце и могут быть вызваны психогенными, рефлекторными и гуморальными расстройствами. Функциональные нарушения ритма сердца встречаются достаточно часто, важно выявить и исключить вызывающие их причины, что позволит избавить человека от аритмии.
Органические нарушения возникают при: коронарной ишемии, гемодинамических пороках сердца и крупных сосудов, сердечной недостаточности, гипертонии. Они могут появляться при токсическом воздействии (медикаментозных препаратов, алкоголя и др.) или инфекционно токсическом (ревматизм, вирусные инфекции, миокардиты различной этиологии и др.), гормональных сдвигах. Аритмии бывают врожденные (синдром WPW, врожденная АВ блокада и др.) и приобретенными, вызванные внешними воздействиями (миокардит,операции и травмы сердца и др.).
Основные симптомы (проявления аритмий)
Брадиаритмии:
Тахиаритмии:
Обычно диагностика аритмий осуществляется врачом поликлиники, кардиологом или врачом скорой помощи. Имеет значение сбор анамнеза, физикальное обследование, и различные инструментально-диагностические методы. Наиболее важным является регистрация НРС на ЭКГ (для предъявления аритмологу).
На сегодняшний день в специализированных или многопрофильных клиниках пациентов консультирует врач кардиохирург-аритмолог и определяет необходимость и возможность эндоваскулярного интервенционного (малотравматичного) лечения нарушения ритма сердца. В нашей Клинике есть все необходимые ресурсы для диагностики и лечения аритмий
К методам диагностики нарушения ритма сердца относят:
Тилт-тест – проба с пассивным ортостазом. Проводится на специальном поворотном столе. Позволят выявить или исключить связь между развитием обморочных состояний и нарушениями сердечного ритма.
Лечение аритмий: хирургическая коррекция нарушений ритма сердца
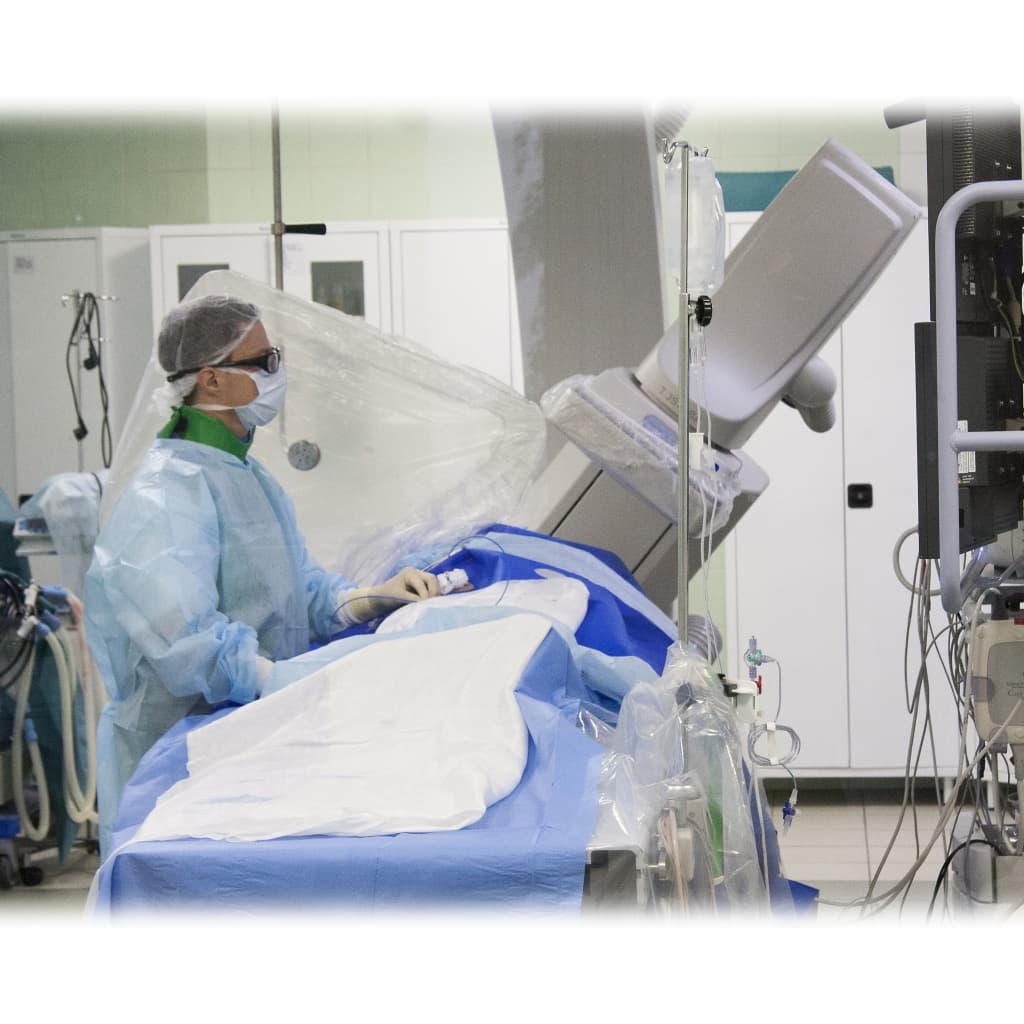
В нашей Клинике выбор способа лечения нарушения ритма сердца осуществляется специа-листом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и рекомендаций Российского кардиологического обще-ства, Всероссийского научного общества аритмологов.
Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным, если неизвестен и не учитывается характер, механизм и причина аритмии.
Существует несколько способов лечения нарушения ритма сердца:
Операция выполняется под местной анестезией в условиях рентгеноперационной длительностью до 40-55 минут.
Эффективным и радикальным методом лечения тахиаритмий является катетерная аблация (деструкция) очага аритмии. Операция, в среднем, длится не более 1 часа, и через сутки пациент может быть выписан из стационара.
Электроимпульсная терапия в лечении аритмии
Донецкая О.П., Дзвониская В.Н.
Об электрических методах лечения аритмий известно еще с начала второй половины 18 века. Первый официально документированный случай применения электрических импульсов для оказания помощи при внезапной смерти относится к 1774 году, когда мистер Сквайерс (Squires), житель Лондона, попытался помочь упавшей с первого этажа трехлетней девочке, используя разряды электричества лейденских банок. На протяжении последующих нескольких дней у девочки наблюдался ступор, но приблизительно через неделю она уже была абсолютно здорова.
В последующем дефибрилляцию изучали Луиджи Гальвани, Чарльз Кайт, Джон Сноу, Жан-Луи Прево и Фредерик Бателли и другие ученые. В 1947 г. американский хирург Клод Бек провел успешную дефибрилляцию во время оперативного вмешательства на сердце у четырнадцатилетнего мальчика. Разработанный Клодом Беком дефибриллятор работал от переменного тока и позволял проводить только открытую дефибрилляцию.
Заложение научных основ для понимания ЭИТ, а также первые серьезные эксперименты в этой области были произведены Полом Золлом. Изучая кардиостимуляцию, он предположил, что применение сильного наружного электрического разряда может прерывать фибрилляцию желудочков, и уже в 1956 г. Золл совместно со своими коллегами провел первую клиническую демонстрацию успешной трансторакальной дефибрилляции. В своих исследованиях он использовал собственноручно сконструированный дефибриллятор, который генерировал переменный ток. В 1960 г. Бернард Лаун разработал свой первый дефибриллятор постоянного тока. Этот дефибриллятор стал первым в линии современных приборов подобного типа. Лауном же был предложен и метод кардиоверсии – использование синхронизированных с сердечным циклом электрических разрядов для лечения тахиаритмий.
Подготовка к плановой ЭИТ
Методы ЭИТ
Наружная ЭИТ – основной метод. Оба электрода накладывают на грудную клетку таким образом, чтобы сердце было охвачено электрическим полем разряда конденсатора. Рекомендациями ERC и AHA установлены рекомендуемые величины энергии для первого разряда при проведении дефибрилляции. Они составляют (для взрослых): при использовании монополярного импульса – 360 Дж, при использовании биполярного импульса – 120-150 Дж., у детей применяют разряды из расчёта 2 Дж/кг массы тела. При проведении дефибрилляции сейчас используется преимущественно переднее или стандартное расположение электродов, электроды обязательно смазывают специальным токопроводящим гелем, причем следует следить, чтобы он не растекался по поверхности грудной клетки между электродами. Допускается использование салфеток, смоченных физиологическим раствором. При проведении процедуры один электрод с маркировкой «Apex», или красного цвета (положительный заряд), располагают точно над верхушкой сердца или ниже левого соска; другой электрод с маркировкой «Sternum», или черного цвета (отрицательный заряд), располагают сразу под правой ключицей. Используют также переднезаднее расположение электродов – одна пластина электрода находится в правой подлопаточной области, другая спереди над левым предсердием. Существует еще и задне-правое подлопаточное расположение электродов. Выбор расположения электродов производят в зависимости от конкретной ситуации; не доказана польза или вред какого-либо из описанных расположений.
Перед проведением разряда убеждаются, что никто не прикасается к больному или к кровати, на которой он лежит. Современная контрольно-диагностическая аппаратура защищена от импульсов дефибриллятора. В момент нанесения разряда изменяются показания монитора и отмечается реакция пациента – сокращение мышц, вздрагивание, иногда вскрик. Категорически запрещается прикасаться к больному или к контактирующим с ним предметам в момент нанесения разряда, так как это опасно для персонала. После произведенного разряда оценивают показания монитора и при необходимости решают вопрос о повторном разряде.
Если пациент находится в сознании, то обязательно проведение общей анестезии. Задачи общей анестезии при кардиоверсии: обеспечить выключение сознания на короткий промежуток времени и обеспечить амнезию на период проведения манипуляции. Как правило, ограничиваются использованием короткодействующих гипнотиков в небольших дозах, вводимых внутривенно быстро (тиопентал 100-250 мг либо пропофол 50-100 мг).
Внутренняя ЭИТ – электроды прикладывают непосредственно к сердцу. При этом требуется значительно меньшая величина разряда (для взрослого пациента около 500 В или 12,5–25 Дж).
Чреспищеводная ЭИТ – один из электродов вводят в пищевод до уровня предсердий, другой располагают в прекардиальной области. Энергия разряда 12–25 Дж. Чреспищеводная ЭИТ показана при тяжело протекающих наджелудочковых тахиаритмиях, устойчивых к трансторакальным разрядам, а также для подавления тяжёлых желудочковых тахиаритмий разрядами малой энергии.
Трансвенозная внутрисердечная ЭИТ с помощью многополюсного электрода, который устанавливают в правый желудочек, применяется в палатах интенсивной терапии при рецидивирующих желудочковых тахикардиях. Энергия разряда при эндокардиальной ЭИТ варьирует от 2,5 до 40 Дж. Для купирования фибрилляции предсердий также может применять внутрисердечную ЭИТ, которая может быть двух видов: высокой и низкой энергией. При использовании высокой энергии (200–400 Дж) один электрод располагают в правом предсердии, другой на поверхности тела. Эффективность до 100%. При применении низкой энергии 2–4,5Дж один электрод располагают в правом предсердии, другой в коронарном синусе.
Осложнения кардиоверсии
ЭКВ может осложниться тромбоэмболиями и аритмиями, кроме того, могут наблюдаться осложнения общей анестезии. Частота тромбоэмболий после дефибрилляции составляет 1-2%. Ее можно снизить с помощью адекватной антикоагуляции перед плановой кардиоверсией или путем исключения тромбоза левого предсердия. Частым осложнением являются ожоги кожи. У больных с дисфункцией синусового узла, особенно у пожилых людей с органическим заболеванием сердца, может развиться длительная остановка синусового узла. Опасные аритмии, такие как желудочковая тахикардия и фибрилляция желудочков, могут наблюдаться при наличии гипокалиемии, интоксикации сердечными гликозидами или неадекватной синхронизации. Применение наркоза может сопровождаться гипоксией или гиповентиляцией, однако артериальная гипотония и отек легких встречаются редко.
Электрическая кардиоверсия у больных с имплантированными водителями ритма сердца и дефибриллятором
Понятно, что наличие подобного устройства у больного несколько изменяет технику процедуры, но отнюдь не является противопоказанием к проведению наружной дефибрилляции. Если у пациента имплантирован кардиостимулятор-кардиовертер, то следует немного изменить положение электродов. Электрод для проведения наружной кардиоверсии должен находиться на расстоянии более 6-8 см от места имплантации водителя ритма или кардиовертера-дефибриллятора. Рекомендуется передне-заднее наложение электродов. Предпочтительно использование двухфазного дефибриллятора, так как в этом случае для купирования ФП требуется разряд меньшей энергии. У пейсмейкер-зависимых пациентов необходимо учитывать возможное возрастание порога стимуляции. Такие пациенты должны находиться под тщательным наблюдением. После кардиоверсии следует проверить имплантированное устройство с помощью наружного программатора.
Рецидив аритмии после электрической кардиоверсии
Факторы, предрасполагающие к рецидивированию ФП, включают в себя возраст, длительность ФП перед кардиоверсией, число предыдущих рецидивов, увеличение размеров левого предсердия или снижение его функции, наличие ишемической болезни сердца, заболевания легких или митрального порока сердца. Предсердная экстрасистолия с изменяющимися интервалами сцепления и так называемые ранние экстрасистолы “Р” на “Т”, синусовая тахикардия, нарушения внутрипредсердной и межпредсердной проводимости, также повышают риск рецидива ФП. Антиаритмики, назначенные перед кардиоверсией, увеличивают вероятность восстановления синусового ритма и снижают риск немедленных и ранних рецидивов. Для профилактики поздних рецидивов необходим постоянный длительный прием антиаритмических препаратов. Наиболее действенным средством такой профилактики является амиодарон, превосходящий по своей эффективности все другие средства антиаритмической терапии. 69% больных сохраняют синусовый ритм в течение года применения амиодарона. Для соталола и пропафенона этот показатель составляет 39%. Некоторые пациенты, у которых эпизоды ФП, протекают с выраженной клинической симптоматикой, но возобновляются не часто (1-2 раза в год), предпочитают повторные кардиоверсии длительной противорецидивной антиаритмической терапии или лечению, направленному на снижение ЧСС в условиях сохраняющейся аритмии.
Автоматические наружные дефибрилляторы и концепция ранней дефибрилляции
В связи с этим в последнее время среди специалистов все большую популярность приобретает концепция ранней дефибрилляции с использованием «общедоступного дефибриллятора-монитора». Согласно этой концепции, должны стать общедоступными автоматические дефибрилляторы, позволяющие даже неквалифицированному пользователю оказать первую помощь больному с остановкой сердца до приезда бригады медиков. Уже опубликовано несколько сообщений о случаях успешной дефибрилляции в аэропортах. В двух аэропортах Чикаго автоматические дефибрилляторы размещены вдоль всего терминала и в отделе розыска багажа. Весь персонал аэропорта, в том числе и охрана, обучены пользоваться дефибрилляторами и имеют соответствующие сертификаты. В результате такой организации помощи выжили 69% пассажиров, у которых в аэропорту произошла остановка сердца в результате фибрилляции желудочков. Таким образом, только ранняя дефибрилляция является в этих ситуациях единственным шансом восстановить гемодинамически эффективные сердечные сокращения и спасти пациента.
Статья добавлена 4 июля 2016 г.
Кэс в медицине что это
от 25 января 2006 года N 24-р
1.1. Предварительные клинико-экономические стандарты стационарной медицинской помощи для взрослого населения (приложение N 1*);
Приложение 1 утратило силу в части стандартов по реабилитации с N 511010 по N 511170 на основании распоряжения Комитета по здравоохранению Санкт-Петербурга от 01.11.2007 N 586-р.
1.2. Предварительные клинико-экономические стандарты стационарной медицинской помощи для детского населения (приложение N 2*);
1.3. Общие положения о клинико-экономических стандартах (приложение N 3);
1.4. Правила применения предварительных клинико-экономических стандартов (приложение N 4).
2. Контроль за исполнением настоящего распоряжения возложить на первого заместителя председателя Комитета по вопросам организации медицинской и санаторно-курортной помощи населению Жолобова В.Е.
Председатель
Комитета по здравоохранению
Ю.А.Щербук
Приложение N 3
к распоряжению
Комитета по здравоохранению
от 25.01.2006 N 24-р
Общие положения о клинико-экономических стандартах
Условия применения клинико-экономических стандартов
Клинико-экономические стандарты содержат перечень обязательных и дополнительных простых и сложных медицинских услуг, ориентированных на постановку (подтверждение) соответствующего диагноза, контроль за состоянием функций организма в процессе лечения.
Детализация КЭС обеспечивает более конкретный перечень медицинских услуг и требований к результатам лечения того или иного заболевания в зависимости от его стадии, тяжести течения, наличия и характера осложнений.
Перечень лечебных процедур и воздействий, содержащийся в КЭС, представлен в соответствии с «Номенклатурой работ и услуг в здравоохранении».
Сроки стационарного лечения, указанные в КЭС, отражают средние сроки, в которые достигается требуемый результат лечения того или иного заболевания при соблюдении медицинской технологии, предусмотренной КЭС.
Требования к результатам лечения сформулированы в виде обобщенных критериев, характеризующих положительные результаты лечения больного при той или иной группе нозологий.
Клинико-экономические стандарты не могут служить справочным пособием при оказании медицинской помощи при тех или иных заболеваниях.
Клинико-экономические стандарты применяются для оценки законченного случая лечения и экспертной оценки результатов деятельности специалистов и структурных подразделений стационаров с позиции правомерности применения соответствующих тарифов.
Клинико-экономические стандарты изменяются и дополняются по представлению врачей, медицинских ассоциаций, руководителей государственных учреждений здравоохранения, главных специалистов Комитета по здравоохранению, Территориального фонда обязательного медицинского страхования Санкт-Петербурга, страховых медицинских организаций, осуществляющих обязательное медицинское страхование на территории Санкт-Петербурга, территориальных органов управления здравоохранением.
Структура клинико-экономического стандарта
— физиотерапия (лечебная физкультура);
— исход (планируемый результат лечения);
Заболевания, имеющие одинаковый шифр по МКБ-10, могут повторяться в разных профилях заболеваний.
Такая классификация КЭС дает возможность более дифференцированно формировать перечень медицинских услуг при том или ином заболевании и требования к результатам лечения, кроме того, создает удобства в практическом пользовании стандартами.
В разделе «Нозологические формы» в графах (2) и (3), соответственно, указываются шифр и наименования заболеваний по МКБ-10, которые включают в себя комплекс болезненных состояний с указанием трех- и четырехзначных кодов, соответствующих характеру патологического процесса и раскрывающих содержание рубрик и подрубрик классификации по МКБ-10.
Перечень медицинских услуг ориентирован на постановку диагноза, контроль за состоянием функций организма в процессе лечения и немедикаментозные методы лечения.
В разделе «Медикаментозное лечение» указываются наименования групп лекарственных средств без наименования конкретных препаратов.
В разделе «Исход» указывается перечень обобщенных критериев, характеризующих положительные (закономерные) результаты лечения больного с данной нозологической формой болезни.
В разделе «Сроки лечения» указываются средние сроки, в которые достигается требуемый результат лечения того или иного заболевания при соблюдении медицинской технологии, предусмотренной КЭС.
Приложение N 4
к распоряжению
Комитета по здравоохранению
от 25.01.2006 N 24-р
Правила применения
предварительных клинико-экономических стандартов
Предварительные клинико-экономические стандарты используются с целью сбора информации в процессе использования этих предварительных стандартов и получения отзывов об этих документах для решения вопроса о целесообразности их принятия и введения в действие.
Сбор информации и отзывов осуществляется с целью уточнения и определения гарантированного перечня простых и сложных медицинских диагностических и лечебных услуг и лекарственных препаратов, подлежащих применению при оказании медицинской помощи при соответствующих заболеваниях, а также показаний к госпитализации и требований к результатам лечения.
Пользователями предварительных клинико-экономических стандартов являются лечебно-профилактические учреждения, включенные в пилотный проект по введению новой системы тарификации стационарных медицинских услуг в системе обязательного медицинского страхования, Комитет по здравоохранению, Территориальный фонд обязательного медицинского страхования Санкт-Петербурга и страховые медицинские организации, осуществляющие обязательное медицинское страхование на территории Санкт-Петербурга.
Предварительные клинико-экономические стандарты применяются клинико-экспертными комиссиями и экспертами страховых медицинских организаций для оценки законченного случая лечения, экспертной оценки результатов деятельности специалистов и структурных подразделений стационаров.
Использование предварительных клинико-экономических стандартов страховыми медицинскими организациями для применения санкций возможно только при отсутствии мотивированных возражений со стороны лечебно-профилактического учреждения.
В случае разногласий по применению предварительных клинико-экономических стандартов стороны направляют мотивированные заключения в управление по организации медицинской помощи взрослому населению и санаторно-курортной помощи Комитета по здравоохранению для организации экспертной оценки с целью внесения изменений в стандарт.
Кэс в медицине что это
от 15 сентября 2005 года N 254
О порядке составления и ведения стандартов медицинской помощи
В целях повышения качества и доступности медицинской помощи населению, развития системы стандартизации в здравоохранении Хабаровского края
1. Инструкцию по составлению и порядку ведения клинико-экономических стандартов и стандартных операций и процедур медицинских организаций (приложение 1).
3. Состав Рабочей группы (приложение 3).
1.1. Организовать составление и ведение стандартов медицинской помощи в соответствии с приложением 1 к настоящему приказу.
1.2. Организовать работу Рабочей группы в соответствии с приложениями 2 и 3 к настоящему приказу.
1.3. Сформировать профильные комиссии Рабочей группы и организовать их работу в соответствии с приложениями 1 и 2 к настоящему приказу в срок до 01.10.2005.
1.4. Организовать обобщение замечаний и предложений по изменению стандартов медицинской помощи, учитывать их при пересмотре клинико-экономических стандартов.
2. Руководителям краевых государственных учреждений здравоохранения Хабаровского края:
2.1. Организовать составление и ведение стандартных операций и процедур на основе клинико-экономических стандартов в соответствии с приложением 1 к настоящему приказу.
2.2. Организовать работу по оказанию медицинской помощи пациентам в соответствии с требованиями стандартных операций и процедур.
2.3. Направлять замечания и предложения по изменению клинико-экономических стандартов в министерство здравоохранения Хабаровского края.
3. Рекомендовать руководителям органов управления здравоохранением муниципальных образований Хабаровского края:
3.1. Организовать составление и ведение стандартных операций и процедур на основе клинико-экономических стандартов в соответствии с приложением 1 к настоящему приказу.
3.2. Организовать работу по оказанию медицинской помощи пациентам в подведомственных учреждениях в соответствии с требованиями стандартных операций и процедур.
3.3. Направлять замечания и предложения по изменению клинико-экономических стандартов в министерство здравоохранения Хабаровского края.
5. Контроль за настоящим приказом возложить на первого заместителя министра здравоохранения края И.В.Балабкина.
Приложение 1
к приказу
Министерства здравоохранения
Хабаровского края
от 15 сентября 2005 года N 254
ИНСТРУКЦИЯ
по составлению и порядку ведения клинико-экономических
стандартов и стандартных операций и процедур
медицинских организаций
I. Введение
Настоящая Инструкция должна способствовать решению следующих основных задач:
— установлению единых требований к порядку профилактики, диагностики, лечения и реабилитации больных с различными заболеваниями;
— унификации расчетов стоимости медицинской помощи, разработки Территориальной программы государственных гарантий оказания населению Хабаровского края бесплатной медицинской помощи, в т.ч. программы обязательного медицинского страхования, и тарифов на медицинские услуги;
— контролю объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинских организациях в рамках Территориальной программы государственных гарантий.
При разработке настоящего Положения были использованы следующие нормативные документы системы стандартизации в здравоохранении Российской Федерации:
Дата утверждения и N документа
Отраслевой стандарт «Технологии выполнения простых медицинских услуг. Общие требования». ОСТ ПМУ 92500.01.0004.2000
Отраслевой стандарт «Порядок апробации и опытного внедрения проектов нормативных документов по стандартизации в здравоохранении» ОСТ ПАОВ 91500.01.0002-2000
Отраслевой стандарт «Порядок разработки, согласования, утверждения, внедрения и ведения нормативных документов по стандартизации в здравоохранении» ОСТ ПРСПВВ 1500.01.0001.2001
Отраслевой стандарт «Термины и определения системы стандартизации в здравоохранении» ОСТ ТО 91500.01.0005-2001
Отраслевой стандарт «Порядок контроля за соблюдением требований нормативных документов по стандартизации в здравоохранении». ОСТ ПКСЗ 91500.01.0006.2001
Отраслевой стандарт «Система стандартизации в здравоохранении. Основные положения» ОСТ 91500.01.0006-2001
Клинико-экономические исследования. Общие положения ОСТ 91500.14.0001-2002
Номенклатура работ и услуг в здравоохранении
II. Технология составления и порядок ведения КЭС и СОП
муниципальных образований и медицинских организаций
1. Общие положения
КЭС и СОП разрабатываются для решения следующих задач:
— выбор оптимальных технологий профилактики, диагностики, лечения и реабилитации для конкретного больного;
— защита прав пациента и врача при разрешении спорных и конфликтных вопросов;
— проведение экспертизы и оценки качества медицинской помощи больным с определенным заболеванием, синдромом или в определенной клинической ситуации, и планирование мероприятий по его совершенствованию;
— планирование объемов медицинской помощи;
— расчет необходимых затрат на оказание медицинской помощи;
— обоснование программы государственных гарантий оказания бесплатной медицинской помощи населению.
1.2. Технология разработки КЭС и СОП сформирована с учетом имеющегося отечественного и зарубежного опыта по формированию федеральных протоколов ведения больных (далее по тексту федеральные протоколы), стандартов медицинской помощи, клинических рекомендаций (руководств), научных публикаций и действующих нормативных документов, определяющих принципы управления качеством медицинской помощи.
1.3. Основанием для создания КЭС и СОП являются федеральные протоколы ведения больных и стандарты медицинской помощи, исходя из положения, что последние описывают общие требования к процессу оказания медицинской помощи больному с определенным заболеванием (синдромом, клинической ситуацией), включая амбулаторно-поликлиническую, стационарную, высокоспециализированную помощь.
1.4. КЭС и СОП базируются на федеральных протоколах и стандартах медицинской помощи в части описания требований к оказанию медицинской помощи, но в отличие от него содержат более подробное описание операций и процедур, обеспечивающих выполнение требований федерального протокола и стандарта медицинской помощи. При наличии КЭС или СОП муниципального образования, СОП медицинской организации с ними согласуется. Таким образом, КЭС и СОП являются составной частью 3-уровневой системы (федеральный уровень, уровень субъекта Российской Федерации и уровень муниципального образования и медицинской организации), регулирующей объемы и качество оказания медицинской помощи:
1.5. В случае отсутствия федерального протокола или стандарта медицинской помощи по заданной нозологии возможна самостоятельная разработка КЭС и СОП. При этом соблюдаются изложенные в настоящем документе принципы и порядок разработки КЭС и СОП.
2. Порядок разработки КЭС
Разработка КЭС осуществляется на уровне министерства здравоохранения Хабаровского края и включает следующие этапы: формирование Рабочей группы, разработку регламента деятельности Рабочей группы, формирование текста КЭС, доведение КЭС до органов управления здравоохранением муниципальных образований и медицинских организаций, оценку эффективности применения КЭС, мониторирование и дальнейшее ведение КЭС.
2.1. Формирование Рабочей группы по введению и контролю за соблюдением стандартов медицинской помощи
Для подготовки КЭС и координации работ по его внедрению создается Рабочая группа, которая ответственна за формирование КЭС, их внедрение и мониторирование.
Деятельность Рабочей группы определяется Положением, которое определяет цели, задачи, принципы и порядок ее деятельности. Положение о деятельности Рабочей группы, списочный состав, ответственные исполнители по каждому клиническому направлению утверждаются приказом министерства здравоохранения края.
Все заседания Рабочей группы протоколируются.
На каждый КЭС заводится специальная папка (файл), куда заносится вся информация (изменения и дополнения) по разрабатываемому КЭС. После завершения разработки КЭС файл направляется в архив Рабочей группы.
2.2. Порядок принятия решений, применяемый при подготовке КЭС
Процесс разработки и внедрения КЭС должен быть описан (формализован), согласован и утвержден участниками Рабочей группы.
Все решения при подготовке КЭС Рабочая группа принимает на основе согласия (консенсуса). Голосование не допускается.
2.3. Обучение членов Рабочей группы
До начала деятельности необходимо провести обучение членов Рабочей группы по следующим направлениям: система управления качеством в здравоохранении; общие принципы разработки и внедрения федеральных протоколов ведения больных, стандартов медицинской помощи и КЭС, организация и методы экспертной работы при разработке КЭС; использование номенклатуры работ и услуг в здравоохранении, Государственного реестра лекарственных средств, Федерального руководства для врачей по использованию лекарственных средств, основы доказательной медицины, клинико-экономического анализа; роль КЭС в системе управления качеством медицинской помощи, некоторые вопросы экономического обоснования КЭС и т.д. При необходимости проводится дополнительная подготовка членов Рабочей группы по медицинской специальности, соответствующей теме КЭС.
2.4. Этапы разработки КЭС
Разработка КЭС в Рабочей группе проходит следующие этапы:
— Изучение содержания федерального протокола и/или стандарта медицинской помощи;
— Наполнение текстовой и графической части КЭС;
— Формирование плана внедрения КЭС.
Рабочая группа знакомится с содержанием федерального протокола (стандарта медицинской помощи) и разрабатывает на его основе КЭС.
При отсутствии федерального протокола ведения больных (стандарта медицинской помощи) КЭС формируется с учетом принципов, изложенных в Отраслевом стандарте «Протоколы ведения больных. Общие требования», утвержденном Приказом МЗ РФ N 303 от 03.08.1999.
— демографическая и эпидемиологическая ситуация в крае, (основные показатели состояния здоровья населения, определяющие структуру обращаемости за медицинской помощью, помогают выбрать КЭС для первоочередного внедрения);
— действующие нормативные документы, регламентирующие доступность медицинских услуг и лекарственных средств (стандарты, формуляры, перечни лекарств для льготного отпуска и др.);
— обеспеченность кадрами и подготовка кадров;
— обеспеченность медицинской техникой и изделиями медицинского назначения;
— наличие автоматизированных рабочих мест и отдельных программных продуктов в медицинских организациях.
Разработанный КЭС вводится в действие приказом министерства здравоохранения Хабаровского края.
В КЭС могут быть внесены также услуги, не предусмотренные федеральным протоколом (стандартом медицинской помощи), при условии наличия убедительных доказательств их эффективности и безопасности, с учетом экономической целесообразности.
3. Порядок разработки СОП
Разработка СОП может производиться как в органах управления здравоохранения муниципальных образований с последующим введением их в работу медицинских организаций, так и самими медицинскими организациями.
Разработка СОП в медицинской организации включает: формирование Рабочей группы (органа по стандартизации, формулярной комиссии), разработку регламента деятельности Рабочей группы, формирование текста СОП, внедрение СОП в деятельность медицинской организации и оценку эффективности его применения по установленным для каждого СОП критериям оценки качества.





