Электрокоагуляция
| Услуга | Стоимость |
| Консультация дерматолога | 1350* ք |
| Консультация косметолога | 1350* ք |
Что такое электрокоагуляция?
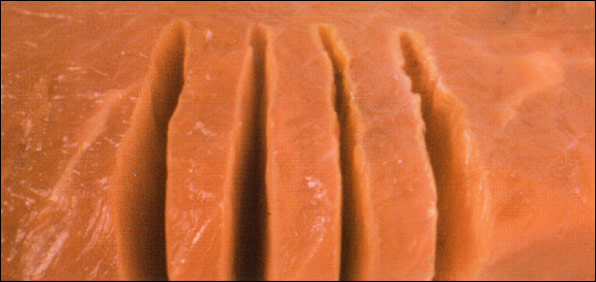
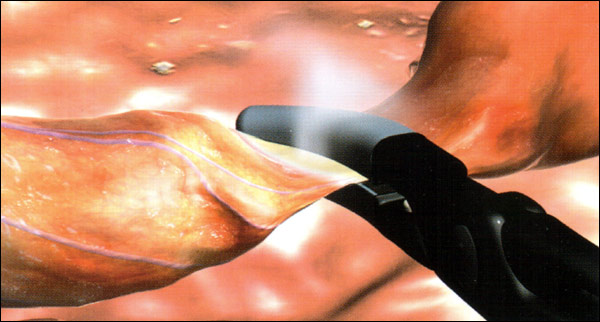
Электрокоагуляция — это удаление новообразований кожи путём термовоздействия на пораженные ткани.Процедура осуществляется с приминением электрического тока с высокой частотой. Вот так протекает электрокоагуляция. В результате воздействия происходит отмирание пораженных тканей.
Особенности электрокоагуляции
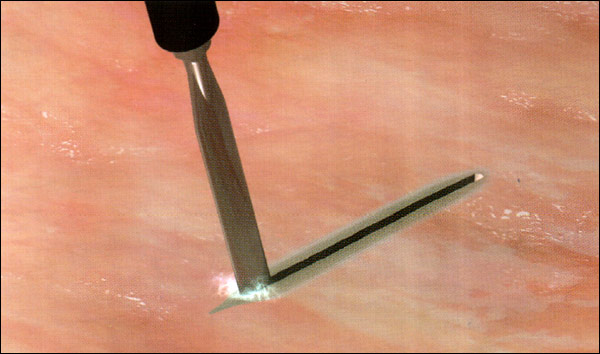
Мы рассмотрели суть такого метода, как электрокоагуляция. Что это такое, надеемся, вы разобрались. Осталось понять, как процедура проводится. Прежде всего, следует помнить, оказывают подобные услуги только специализированные клиники и салоны красоты. На дому подобные процедуры не проводятся. Для удаления новообразований подобным методом используют электроды.
Длинные. Они оказывают, как правило, режущее действие. Чаще всего данный режим применяют для рассечения подкожных структур и кожных покровов. Помимо этого, врачебная косметология использует этот метод для отсечения и удаления новообразований, которые носят патологический характер. Чаще всего таки способом удаляются бородавки и родинки, которые выступают над поверхностью кожи и имеют ножку.
Короткие. Они оказывают прижигающее действие. Врачебная косметология использует такие волны для деструкции плоских родимых пятен, телеангиоэктазий, гемангиом, папиллом, татуировок и остроконечных кондилом.
Электрокоагуляция – это действенный метод воздействия на нежелательные тканевые образования, с целью из удаления. Метод пользуется предпочтениями у врачей и пациентов в связи с возможностью осуществлять воздействие на пораженную зону с контролируемой глубиной. Электрокоагуляция относится к оперативным методам лечения заболевания.
Методом электрокоагуляции производят лечение таких патологий и заболеваний как:
Плюсы и минусы электрокоагуляции.
В связи с тем, что данный процесс осуществляется при помощи чётко направленного тока имеется возможность максимального контролирования глубины вхождения оборудования и это означает, что последствия его проведения будет иметь минимальный шанс на наличие рубца или шрама.
Ещё одним преимуществом электрокоагуляции является то, что сам по себе способ достаточно прост и выполняется оперативно. При проведении одного сеанса возможно осуществить удаление около сотни новообразований.
Также существенным фактом электрокоагуляции является то, что ткани или частицы удалённые при помощи процедуры электрокоагуляции отправляются на гистологическое исследование. Что является важным с точки зрения онкологии: при получении результата с диагностики выявляется злокачественное образование. Если такое конечно же имеется. К тому же это значительно отличает данный способ от методики лазерной направленности.
Наибольшее преимущество электрокоагуляции в том, что данная процедура абсолютно безболезненна.
Показаниями к проведению электрокоагуляции являются:
Условия проведение операции электрокоагуляции
Электрокоагуляция считается оперативным разрешением лечения, однако эта операция не требует предварительной и последующей госпитализации пациента в стационар. Операция может быть проведена в день обращения пациента и не требует особой подготовки организма.

На месте заживленной раны может образоваться пигментное пятно, которое в скором времени пропадет.
Противопоказания электрокоагуляции
Электрокоагуляция, как и любая процедура, имеет свои противопоказания:
Электрохирургия. Практические советы и применение.
В мире почти в каждой операционой имеется высокочастотный хирургический аппарат, который используется во всех областях хирургии, как в клиниках, так и в кабинетах частных врачей.
Хирургам доступно многочисленное количество электрохирургических инструментов — для открытых вмешательств, лапароскопических и процедур в гибкой эндоскопии.
Электрохирургия создала предпосылки для развития новых направлений, в частности, минимально инвазивные технологии.
ТЕРМИЧЕСКОЕ ВОЗДЕЙСТВИЕ В МЕДИЦИНЕ
В электрохирургии, воздействие высокочастотной электрической энергии на биологическую ткань применяется для:
ВЧ переменный ток свыше 200 кГЦ переносится к телу пациента через инструмент (электрическая цепь). Электрохирургический аппарат вырабатывает необходимую форму электрического тока, которая преобразуется в тепло и воздействует на биологические ткани следующим образом:
| Температура ткани | Эффект |
| менее 40 °C | Отсутствует |
| 40-50 °C | Гипертермия: изменения в клеточных мембранах и во внутриклеточных молекулярных структурах, формирование отеков зависящих от продолжительности некроза (гибели клеток) и девитализации |
| около 60°C | Коагуляция (денатурация) внутриклеточных протеинов Девитализация |
| около 80°C | Коагуляция внеклеточного коллагена Разрушение клеточных мембран |
| около 100 °C | Вапоризация жидкости из ткани В зависимости от скорости вапоризации: высушивание или разрез из-за механического разрыва ткани |
| свыше 150°C | Карбонизация |
| свыше 300°C | Вапоризация (выпаривание всей ткани) |
Факторы, влияющие на термический эффект
Свойства ткани:
Если режущий электрод касается ткани с разным электрическим сопротивлением, например, мышечная ткань или сосуды, электрохирургический аппарат подстраивает напряжение. Например, жировая или железистая ткань имеют более высокое сопротивление, следовательно, необходимо автоматическое регулирование мощности для получения одинакового эффекта на разных типах тканей.
Дозирование мощности:
Автоматическое дозирование выходной мощности электрохирургического аппарата позволяет получить однородный воспроизводимый эффект резания, независящий от таких факторов, как вид ткани, тип электрода или вид операции. Датчики современного электрохирургического аппарата непрерывно контролируют силу тока, напряжение и мощность электрической дуги и задают необходимый оптимальный уровень выходной мощности. Принцип: мощность должна быть максимально необходимая, но минимально возможная. Цель: большая безопасность для пациентов и хирургов.
Рисунок1: Чем выше плотность тока и напряжение тем сильнее эффект гемостэза
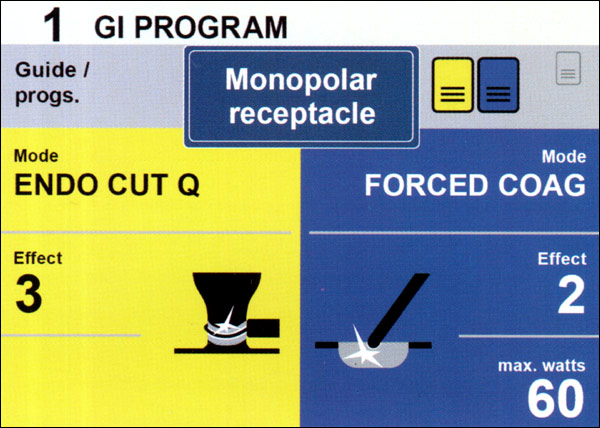
Рисунок 2: Электрохирургический аппарат VIO с отображением настроек резания CUT и коагуляции COAG
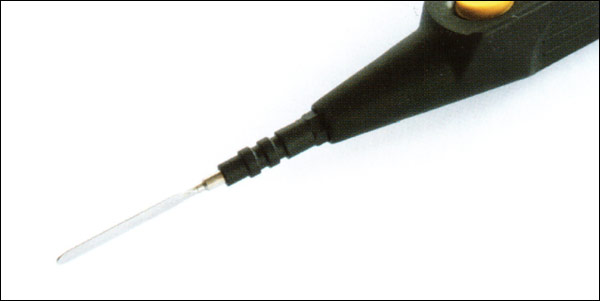
Рисунок 3: Большая площадь контакта электрода-шпателя производит больший эффект коагуляции…
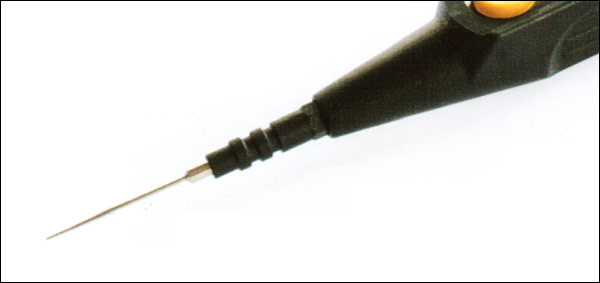
Рисунок 4: … по сравнению с более тонким электродом-иглой
Режимы работы:
Различные режимы резания (CUT) и коагуляции (COAG) по разному воздействуют на ткани и, следовательно, позволяют хирургу настроить аппарат под определенные виды воздействия (резание, коагуляция, девитализация тканей, термолигирование) (см. Рисунок 2).
Типы активных электродов:
Большая мощность достигается за счет большей площади электрода (например, электрод-шпатель, см. Рисунок 3) по сравнению с электродом с меньшей площадью (см. Рисунок 4). Гемостатический эффект на краях разреза больше выражен при использовании электрода-шпателя.
Выполнение разреза:
Качество разреза в значительной степени не зависит от внешних факторов, но может изменяться под влиянием скорости и глубины выполняемого разреза.
Резание
Рисунок 5: Электрохирургический разрез электродом-шпателем
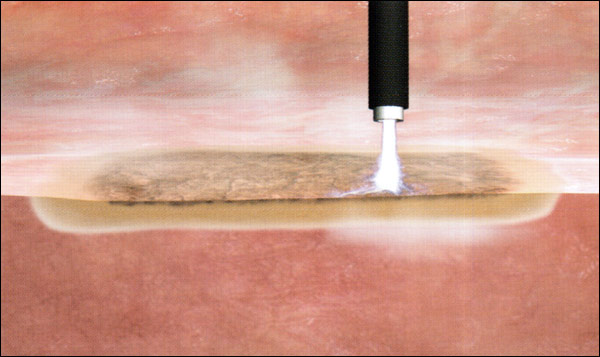
Режущий эффект проявляется при напряжениях выше 200 В за счет формирования электрических дуг между электродом и тканью. Электрическая энергия преобразуется в тепловую с температурой 100 ‘С или выше.
Внутриклеточная и внеклеточная жидкости выпариваются, при этом мембраны клеток разрушаются.
Рисунок 6а+b: В соответствии с международным стандартом, желтым цветом обозначается функция резания, синим — коагуляция
Такие микроклеточные выпаривания приводят к высокочастотному хирургическому разрезу с зоной коагуляции на краях разреза (см. Рисунок 5). Режущими электрохирургическими инструментами могут быть электроды в виде иглы,
шпателя или петли.
Другие преимущества электрохирургического разреза:
Функция резания обозначается желтым цветом на электрохирургической рукоятке и ножном переключателе.
Пользователь может подобрать для себя удобный дизайн электрохирургической рукоятки и ножного переключателя среди различных вариантов в соответствии со своим стилем работы (см. Рисунок 6а+b).
Рисунок 7: Девитализация области поражения аргоно-плазменной коагуляцией
Девитализация
Эта электрохирургическая технология используется для прицельного разрушeния аномальных тканей, поражений или опухолей.
Необратимые разрушения клетки начинаются при температуре около 50-60 ‘С. Аргоно-плазменная коагуляция, как бесконтактная методика, является предпочтительной процедурой в бронхиальной и гастроэнтерологической эндоскопии (см. раздел «Аргоноплазменная коагуляция»).
После операции девитализированная ткань расщепляется метаболическими процессами в теле пациента, поэтому, другими словами, процедуру называют удалением или
абляцией.
Коагуляция
Преобразование электрической энергии в тепловую позволяет нагревать ткани во время коагуляции до температур от 60 до 100.Внутриклеточная и внеклеточная жидкости выпариваются без разрушения клеточных структур.
Рисунок 8: Контактная коагуляция биполярным пинцетом
Эффекты в тканях при коагуляции:
Рисунок 9: В добавление к выбранному режиму, пользователь может установить ещё и эффект.
Коагуляция может проводиться как при непосредственном контакте с тканью, например, электодом-шариком, пинцетом или зажимом (см. Рисунок 8), так и без прямого контакта. В зависимости от типа электрода и режима работы, коагуляция может быть как точечная, так и покрывать большую площадь. Сила тока и продолжительность воздействия влияют на глубину коагуляции. При бесконтактном применении, высокочастотный ток передается через искровые разряды.
Функция коагуляции обозначается синим цветом на электрохирургической рукоятке и на ножном переключателе
Пользователь может устанавливать различные режимы коагуляции и изменять их в зависимости от процедуры (см Рисунок 9).
Термолигирование (запаивание) сосудов
В то время как коагуляция используется в основном для гемостаза и девитализации, термолигирование запаивает сосуды и сосудистые пучки перед их рассечением. Для сосудов с диаметром до 7 мм не требуется использование ни клипс, ни шовного материала; термолигирование является безопасной процедурой и предотвращает вторичные кровотечения.
Ткань захватывается инструментом BiClamp и термолигируется специальной формой тока в режиме BiClamp системы VIO (см.рисунок
10). Функция AUTOSTOP прекращает активацию в тот момент, когда достигнуто оптимальное термолигирование. Значительным преимуществом BiClamp является то, что площадь термолигирования ограничивается площадью захвата инструмента. Боковое термическое воздействие минимизировано и не повреждает окружающие ткани.
Во многих областях применения, например, в общей хирургии (удаление щитовидной железы) или гинекологии (вагинальная гистерэктомия), это преимущество критично с точки зрения безопасности.
Хирурги в своем распоряжении имеют различные инструменты BiClamp, как для открытых, так и для лапароскопических вмешательств.
Рисунок 10: Сосуды безопасно термолигируюся с помощью BiClamp
ЭЛЕКТРОХИРУРГИЧЕСКИЕ ПРОЦЕДУРЫ
Монополярная хирургия
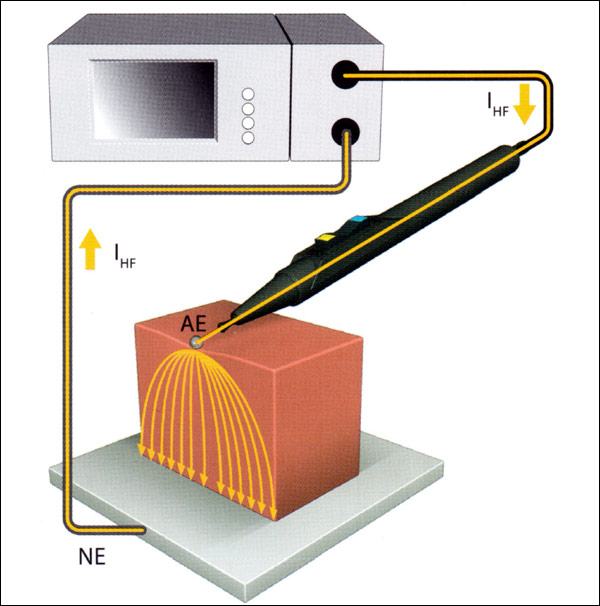
В монополярной хирургии ВЧ ток протекает по замкнутой цепи — от аппарата к инструменту, через тело пациента к пластине пациента и оттуда обратно к аппарату (см. Рисунок 11), Сила тока одинаковая на каждом участке электрической цепи, на дистальном конце хирургического инструмента, на активном электроде и на «пассивной» пластине пациента.
С точки зрения применения, плотность тока вызывает эффект, такой как резание или коагуляцию, в то время как поверхность кожи под пластиной пациента большой площади минимально нагревается из-за низкой плотности тока, и едва заметна пациенту.
Поскольку при монополярной процедуре ток протекает через все тело пациента, то необходимо учитывать некоторые аспекты для гарантии безопасносности применения. Дополнительные рекомендации рассмотрены в разделе «Указания по безопасности». Тем не менее, у монополярной хирургии есть свои преимущества перед биполярной. Например, с монополярными режущими электродами легче обращаться.
Биполярная хирургия
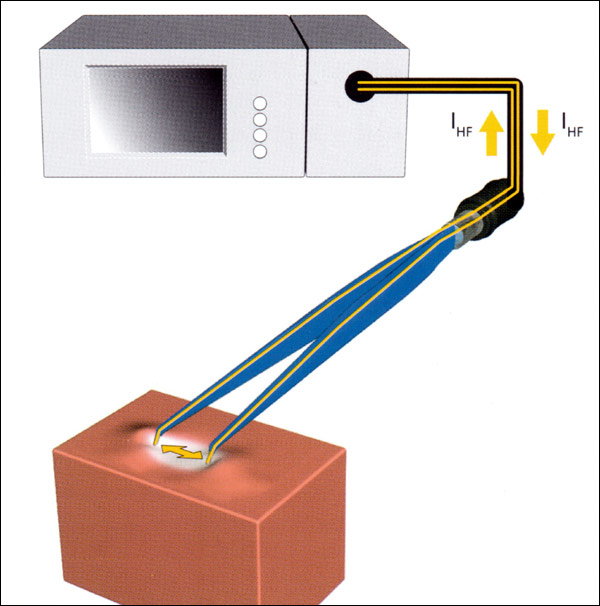
В биполярной хирургии необходимы инструменты с двумя интегрированными активными электродами.Ток
протекает только в определенном участке ткани между полюсами и не протекает через тело пациента (см. Рисунок 12). В биполярной хирургии не требуется пластина пациента; потенциальные риски монополярной хирургии исключены.
Биполярная хирургия особенно необходима в таких областях, как нейрохирургия, ЛОР, гинекология и минимально
инвазивная хирургия.
Классическими биполярными инструментами являются
как электрохирургические пинцеты или термолигирующие инструменты, так и лапароскопические режущие инструменты.
Очевидные преимущества биполярной хирургии:
Рисунок 11: Электрическая цепь при монополярной хирургии
Рисунок 12:
Протекание тока во время биполярной хирургии
АРГОНОПЛАЗМЕННАЯ КОАГУЛЯЦИЯ (APC)
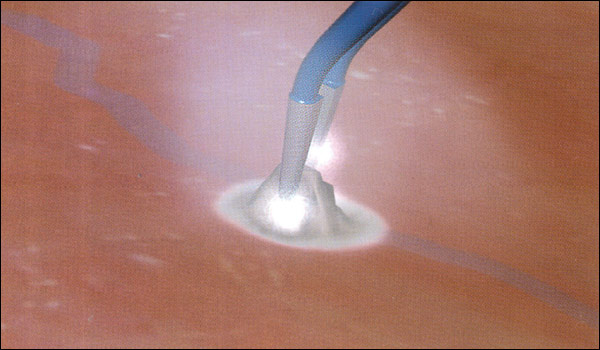
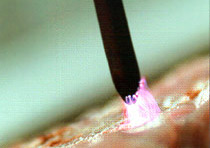
Аргоноплазменная коагуляция представляет собой особый вид монополярной электрохирургии, во время которой электрический ток протекает через ионизированный газ аргон (аргоновая плазма). Электрические искровые разряды образуются без прямого контакта между электродом и тканью (см. Рисунок 13).
АРС используется как для коагуляции диффузных кровотечений, так и для девитализации точечных или обширных аномалий ткани. Преимуществом этого бесконтактного метода является отсутствие прилипания коагулируемой ткани к инструменту. Разрывов ткани не происходит. Скоагулированная область является однородной и без незатронутых участков благодаря тому, что из-за изменения сопротивления аргоноплазменный луч автоматически направляется от скоагулированной области к менее скоагулированной после резекции ткани.
Главной областью применения APC является оперативная гастроэнтерология в эндоскопической терапии кровотечений и девитализации аномальных структур ткани. Также APC используется в открытой хирургии и оперативной бронхоскопии.
Режимы аргоноплазменной коагуляции (APC):
Преимущества APC в гастроинтестинальном тракте:
Резание в среде аргона
Во время выполнения разреза с одновременной подачей
аргона работают такие эффекты, как минимальная карбонизация и минимальное дымообразование.
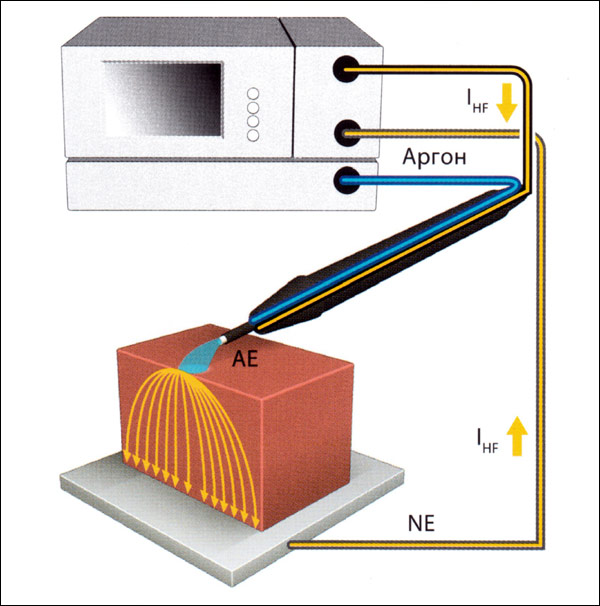
Рисунок 13: Аргоноплазменная коагуляция (APC) является особым видом монополярной электрохирургии
Коагуляция сосудов: когда идти к косметологу, а когда – к ангиологу?
Сегодня в косметологии для устранения сосудистых патологий активно используется лазерная коагуляция. С её помощью удаляются сосудистые звездочки, гемангиомы, различные пигментные образования кожи. Суть процедуры – под воздействием проходящего сквозь кожу лазерного луча сосуды нагреваются и схлопываются (облитерируются, коагулируются).
Кратко – о коагуляции
Расширенные сосуды опасны, так как могут привести к серьезным заболеваниям, например, варикозу или тромбофлебиту. Коагуляция же позволяет быстро избавиться от таких сосудов, как от источника потенциальной опасности, при этом не нанося вреда тканям.
В первую очередь, данная методика применяется для удаления сосудистых звездочек – мелких расширенных капилляров на коже, доставляющих эстетический дискомфорт и потенциальных причин проблем со здоровьем в будущем.
Помимо звездочек метод применяют для удаления следующих элементов
Безопасно ли это? Да. В ходе коагуляции на ткани вокруг сосуда не оказывается никакого негативного воздействия, следовательно, исключено появление пигментных пятен и наличие рубцов. Кроме того, это не больно – за это стоит сказать «спасибо» современным возможностям косметологической индустрии. В ходе выполнения процедуры пациент ощущает лишь легкое покалывание, а анестезии не требуется.
О том, что эта процедура безопасна, мы уже сказали. Но нам также важно знать, манипуляции с какими сосудами смело стоит доверить пластическому хирургу, а с какими – обратиться к флебологу или сосудистому хирургу?
Кто в какой степени ответственен за ваши сосуды?
Для начала, рассмотрим, чем отличаются эти врачи? Дело в том, помимо них есть врач-ангиолог. Он диагностирует и лечит любые сосудистые патологии, связанные с артериальной и венозной сетью, а также лимфопротоками.
Далее идет сосудистый хирург. В его ведении тоже находятся сосуды всего тела, но он ещё и выполняет операции.
Наконец, флебология. Это более узкий раздел ангиологии. Такой врач занимается лечением заболеваний вен только нижних конечностей.
Когда и для чего нужна коагуляция?
Таким образом, если у вас появились сосудистые звездочки на ногах, то вам вовсе необязательно обращаться к флебологу, даже если он и специализируется на здоровье именно нижних конечностей. Устранить потенциальную опасность помогут и в косметологической клинике. Но есть ситуации, когда придется записаться на прием к ангиологу или флебологу.

Если же дефект скрыт глубоко, то в ходе доступа к нему количество и калибр подкожных сосудов увеличиваются, усложняется пространственная ориентация. И в этом случае терапию выполнить уже гораздо сложнее (в том числе и лазерную). Эффективность лечения «на поверхностном» уровне в такой ситуации будет низкой, а вероятность рецидивов только увеличиться. И в этом случае лучше всего довериться именно ангиологу или флебологу. А от них уже будет зависеть, потребуется ли оперативное вмешательство и, как следствие, направление к сосудистому хирургу.
Таким образом, в компетенции врача-косметолога – оказание услуг по коррекции телеангиэктазий диаметром до 2,0 мм и глубиной залегания до 6 мм, удаление паукообразных и капиллярных гемангиом («черри вайн»), лечение купероза и розацеа. Что же касается ангиолога, флеболога и сосудистого хирурга, то они работают со всем спектром сосудистых патологий, в том числе и более сложного характера, чем обычные «звездочки» или гемангиомы.
Виды коагуляции сосудов
Электрокоагуляция – принцип состоит в воздействии электрического тока на сосуды. Удалять сосудистые звездочки на лице электрокоагуляцией не рекомендуется. Основная причина — коагуляция сосудов и прижигание здоровых тканей вместе с больными может со временем вызвать появление рубцов, пигментных пятен и шрамов. Для удаления ТАЭ этим методом достаточно всего одной процедуры.
Как выполняют коагуляцию в клинике «МАК»?
В нашем косметологическом центре проводится коагуляция сосудов следующими способами:
Длина волны (1064нм) неодимового лазера легко поглощается кровью (гемоглобином) в сосудах и совершенно незамеченной остается для окружающих клеток, при этом для смуглой кожи врач предпочтет другой метод коагуляции сосудов.
Суть метода: энергия лазерной вспышки (световое пятно диаметром не более 3 мм) проникает под кожу, «распознается» эритроцитом, гемоглобин сворачивается, образовавшийся сгусток перекрывает расширенный сосуд (сосуд должен быть калибром не более 2 мм) и запаивает его, сосуд блекнет, а через 3-4 недели наступает полный эстетический эффект – облитерация сосудистых звездочек. Эффективность процедуры во многом зависит от опыта врача.
Радиоволновое удаление сосудов возможно на смуглой или загорелой коже. Сама процедура безболезненна (наносим местный анестезирующий крем) и бескровна, так, как сосуд коагулируется на процедуре и результат виден сразу, а восстановительный период краткосрочен.
Суть метода: При воздействии радиоволны на сосуд, происходит перераспределение крови в соседние сектора, а поврежденный сосуд «запаивается». Количество процедур зависит от возраста повреждения и обширности процесса.
Электросветовая техника IPL выбирается врачами скорее для методичного и предварительного лечения сосудистой стенки на значительном участке кожи с последующей коагуляцией.
Данная методика любима докторами, так как она профилактирует последующие рецедивы расширения сосудов.
Высокочастотный электрический импульс с дополнительным световым прогревом приводит к сворачиванию сосуда и его полной коагуляции. Далее, не функционирующий сосуд лизируется.
Количество процедур варьируется в зависимости от давности возникновения проблемы и правильности выполнения рекомендаций врача после процедуры.
Помните об одном – не стоит бояться! Главное – попасть на прием в хорошую клинику к квалифицированному косметологу с большим опытом!
Коагуляция

Причины коагуляции
Если рассматривать коагуляцию как естественную способность крови закрывать раны и предотвращать проникновение инфекции, то механизм развития здесь таков:
Физическая и химическая коагуляция идет совсем по другому пути. С помощью лазера, биохимически активных веществ на клеточном уровне нарушается синтез белка, клетки в непривычных для них условиях погибают и покрывают область воздействия своеобразной корочкой, состоящей из мертвой ткани. Если речь идет о капиллярах, мелких сосудах, подвергающихся коагуляции, то они просто сворачиваются и перестают функционировать.Далее подключается преимущественно иммунная система человека, вырабатывающая в большем количестве макрофаги, лейкоциты, то есть клетки, обладающие фагоцитозом – способностью расщеплять и поглощать чужеродные твердые частицы. Все мертвые клетки расщепляются, образуется новая здоровая ткань, способная выполнять собственные функции.
Применение в хирургии
В хирургии коагуляция стала использоваться относительно недавно. С ее помощью «запечатывают» кровоточащие сосуды, удаляют злокачественные или доброкачественные новообразования, проводят операции, требующие особой точности и аккуратности.
Электрохирургический метод выполняется с помощью заряженного скальпеля в форме шарика, иглы петли. Инструментом можно производить локальное рассечение оболочек на маленькой площади.Причем все манипуляции можно производить при минимальном доступе к органу, что позволяет избежать осложнений в виде вторичного инфекционного воспаления. Чаще всего используют при кровотечениях из эрозий или язвы, находящихся в органах желудочно-кишечного тракта.С помощью термостеплера происходит также запечатывание сосудов в процессе операции, менее травматичный разрез тканей. Плюсом такого метода становится чистое операционное поле, то есть весь обзор не закрывает вытекшая кровь, короткий срок заживления тканей, меньший риск развития осложнений. Применяется при лапароскопии, простатэктомии, гистерэктомии.
Осложнения
В процессе подготовки важно принять меры предосторожности, которые повысят успех процедуры и уменьшат риск осложнений в период реабилитации. К мерам предосторожности относятся:
Методика выполнения различных видов процедуры
На сегодняшний день существует несколько видов коагуляции шейки матки. Они различаются по методу воздействия на патологический очаг. Наиболее популярные методы лечения рассмотрим ниже.
Диатермокоагуляция электрическим током
Этот вид воздействия осуществляется с помощью переменного тока и специальной петли (проводника). При этом патологический очаг прижигается и разрушается с образованием плотного струпа, который впоследствии отпадает. Электрокоагуляция осуществляется с помощью двух электродов. В зависимости от очага поражения используют различные петли, которые проводят электрический ток к тканям.
Радиоволновая коагуляция
Процедура заключается в воздействии на изменённый участок шейки матки высокочастотных радиоволн. В отличие от предыдущего варианта, луч, направленный на дефект, вытесняет его, действуя точечно. Этот вид коагуляции основан на воздействии высоких температур, которые приводят к испарению патологического очага, не затрагивая при этом здоровые ткани.
Радиоволновое лечение шейки матки проводится с помощью специального аппарата
Аргоноплазменный метод
Аргоноплазменная коагуляция — один из современных и передовых методов лечения гинекологических заболеваний. Во время процедуры на поражённую ткань воздействуют радиоволной, которая усилена ионизированным газом — аргоном. При воздействии мощной радиоволны поражённый участок нагревается и происходит его коагуляция.
Вапоризация лучом лазера и лазерная деструкция
Первый способ основан на выпаривании патологически изменённого участка с помощью направленного действия лазерного луча. При этом происходит быстрое заживление раны и отсутствие каких-либо негативных последствий. Второй метод основан на более глубоком воздействии лазерного луча, который обезвоживает поражённые ткани. В результате после вмешательства на шейке матки не остаётся даже и следа.
Химическое прижигание
Лечение представляет собой воздействие на патологическую зону с помощью специального концентрированного состава. Он наносится на участок шейки матки, вызывая химический ожог поражённого места с последующим образованием струпа. Прижигание является самым малоэффективным методом коагуляции.
Криокоагуляция
Переохлаждение дефекта шейки матки производится с применением жидкого азота. Если практически все предыдущие методики были основаны на высокотемпературном воздействии, то такой способ, наоборот, вымораживает патологический очаг до здоровой ткани.
Лазерная коагуляция
Данный вид коагуляции с помощью электромагнитного излучения используется при лечении таких заболеваний, как:
Особую популярность приобрела за счет минимального точечного воздействия, позволяющего оставить в сохранности здоровые близлежащие ткани.Лазерная коагуляция позволяет предотвратить полную потерю зрения за счет отслоения сетчатки, восстановить красоту кожи нижних конечностей и лица, так как удаляются хорошо заметные сосуды.
Механизм коагуляции в хирургии
По своей сути аргоноплазменная коагуляция является электрохирургическим, монополярным, бесконтактным методом воздействия на биологические ткани высокочастотным током с помощью ионизированного и, как следствие, электропроводящего аргона — аргоновой плазмы. Инертный в обычных условиях газ аргон ионизируется под воздействием электрического поля, генерируемого между кончиком электрода, расположенного на дистальном конце зонда-аппликатора, и прилежащими тканями. Образующаяся при этом струя аргоновой плазмы, независимо от направления потока самого аргона, автоматически направляется в те участки тканевой поверхности, которые обладают наименьшим электрическим сопротивлением, и оказывает на них коагулирующее действие (Багт О. и соавт., 1994). Происходит быстрая коагуляция большой поверхности с созданием тонкого слоя (до 3 мм) надежного струпа. При работе аргоноплазменного коагулятора температура на ткани никогда не превышает 110° благодаря охлаждающему действию аргона. Как только струп сформировался, дальнейшего проникновения энергии в ткань не происходит. Глубина ее проникновения в ткань примерно в 2 раза меньше, чем при традиционной коагуляции, что значительно снижает риск перфорации тонкостенных органов и позволяет использовать аргоноплазменную коагуляцию в двенадцатиперстной и толстой кишке, а также в пищеводе. Поскольку аргон не поддерживает горения, происходит меньшее обугливание ткани, а дым практически отсутствует.
Коагуляция в медицине и косметологии
Современная медицина применяет коагуляцию для лечения некоторых заболеваний сосудов. С ее помощью можно избавиться от сосудистых звездочек на лице и теле, а также решить более серьезные проблемы. Потемнения некоторых сосудов, заметные под кожей – это мертвые капилляры, давно утратившие свои первоначальные функции. Вылечить их уже нельзя, а вот избавиться от них навсегда – очень даже можно. С помощью лазера врач оказывает точечное воздействие на поврежденный сосуд, вызывая в нем реакцию коагуляции. Через некоторое время сосуд слипается и рассасывается. Косметический дефект исчезает.Помимо сосудистых звездочек и некрасивых посиневших паутинок на ногах с помощью коагуляции можно избавиться от бородавок, родинок и паппилом.