Колэктомия что это за операция
Этот метод позволяет быстро удалить пораженную кишку без формирования анастомозов и сложной тазовой диссекции, с сохранением прямой кишки для дальнейшей реконструкции, т.е. «не сжигая мостов за собой».
а) Место проведения. Стационар, операционная.
б) Альтернатива:
• Проктоколэктомия с формированием тонкокишечного J-резервуара или концевой илеостомой.
• Колэктомия с формированием концевой илеостомы.
• Формирование илеостомы и колостомы по Торнболлу в очень редких случаях.
в) Показания для колэктомии с концевой илеостомой:
• Фульминантный колит с токсической дилатацией.
• Осложненный колит, например, со спонтанными или ятрогенными перфорациями.
• Колит с тяжелой мальнутрицией.
• Лечение большими дозами стероидов, возможно инфликсимабом.
• Вялотекущий, рефрактерный к лечению колит, вызванный С. defficile.
г) Подготовка к колэктомии с концевой илеостомой:
• Больной в токсическом шоке: кратковременная интенсивная терапия и мониторинг.
• Другие больные: ухудшение или отсутствие улучшения после 72-часовой консервативной терапии; врачи, проводящие лечение, должны заранее определить критерии и время, по истечении которого терапию следует считать неэффективной.
• Маркировка места наложения стомы: может оказаться невозможной в скоропомощных условиях или при выраженном вздутии живота.
• Антибиотикотерапия, возможно, ударные дозы стероидов.
д) Этапы операции колэктомии с концевой илеостомой:
1. Положение пациента: модифицированное положение для промежностного камнесечения или лежа на спине.
2. Широкая срединная лапаротомия: необходимость в хорошей экспозиции, расширенные/истонченные стенки кишок часто ранимы, тракции невозможны вследствие риска перфорации.
3. Установка ранорасширителя для экспозиции всей брюшной полости.
4. Быстрая аккуратная ревизия брюшной полости: вторичные патологические изменения (печень/желчный пузырь, толстая кишка, женские половые органы, тонкая кишка), другие изменения.
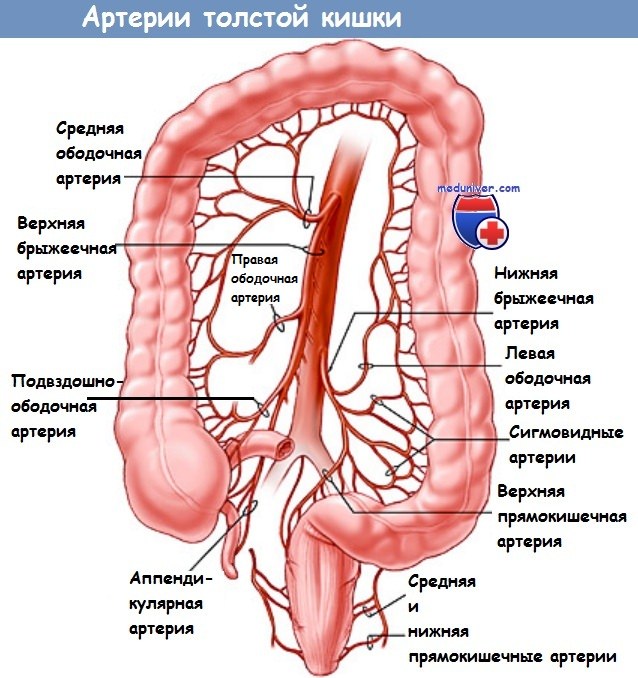
5. Мобилизация правой половины ободочной кишки: начинается от илеоцекального соединения и продолжается вдоль латерального канала до печеночного изгиба. Анатомические ориентиры: мочеточник, двенадцатиперстная кишка (избегать травмы!).
6. Рассечение сальниковой сумки и поэтапное пересечение желудочно-ободочной связки; альтернатива: сохранение сальника, отделение сальника от поперечноободочной кишки (более длительная операция).
7. Ретроградное рассечение брюшины вдоль сигмовидной кишки в направлении селезеночного изгиба вдоль белой линии Тольдта. Вход в забрюшинное пространство, выполненное рыхлой соединительной тканью. Тупое отделение брыжейки сигмовидной кишки от забрюшинных тканей, идентификация левого мочеточника. Разрез брюшины продолжается на таз.
8. Окончательная мобилизация селезеночного изгиба с поэтапной перевязкой, выделение дистальной поперечно-ободочной и проксимальной нисходящей кишок. Следует избегать надрывов капсулы селезенки.
10. Пересечение терминальной части подвздошной кишки 75 мм линейным степлером.
11. Дистальная граница резекции: поэтапное рассечение брыжейки или мезоректум между зажимами с перевязкой.
12. Пересечение в области дистальной границы резекции с помощью перезаряжаемого 75 мм линейного степлера или поперечного линейно-режущего степлера в зависимости от состояния тканей; высокий риск несостоятельности скрепочного шва диктует необходимость ручного закрытия дистальной культи или оставление ее открытой (слизистая фистула).
13. Осторожное удаление препарата и макроскопическое исследование: верификация диагноза. В сомнительных случаях срочное гистологическое исследование замороженных срезов границ резекции.
14. Маркировка культи прямой кишки с помощью длинной цветной монофиламентной нерассасывающейся нити (для облегчения идентификации культи при повторной операции).
15. Формирование концевой илеостомы. Иссечение кожи в виде диска на месте, выбранном и маркированном до операции. Рассечение подкожно-жировой клетчатки, апоневроза, разведение мышц и формирование отверстия под стому. Выведение подвздошной кишки на переднюю брюшную стенку.
16. Ушивание лапаротомной раны.
17. Формирование илеостомы.
18. Промывание культи прямой кишки йод-повидоном. Установка временного дренажа в культю прямой кишки (для профилактики скопления жидкости и несостоятельности культи).
е) Анатомические структуры, подверженные риску повреждения: оба мочеточника, двенадцатиперстная кишка, мезентериальные сосуды, яичковые/ яичниковые сосуды.
ж) Послеоперационный период:
• Мониторинг и стабилизация в условиях ПИТ. Экстубация в соответствии с показателями дыхания и гемодинамики.
• Восстановление перистальтики: в отсутствии тошноты/рвоты (экстубированный больной) и отделяемого по назогастральному зонду => прием жидкости через рот или по катетеру для энтерального питания, расширение диеты по мере переносимости.
• Антибиотикотерапия.
• Снижение дозы стероидов, если необходимо.
• Закрытие илеостомы через 3-6 месяцев, когда физическое состояние и нутритивный статус пациента стабилизируются, а доза стероидов снижена.
з) Осложнения:
• Кровотечение (связанное с хирургическим вмешательством): неадекватное дотирование сосудов, разрывы селезенки, яичковые/яичниковые сосуды.
• Текущий инфекционный процесс, сепсис, ОРДС, полиорганная недостаточность.
• Несостоятельность культи прямой кишки.
• Повреждение мочеточника (0,1-0,2%)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
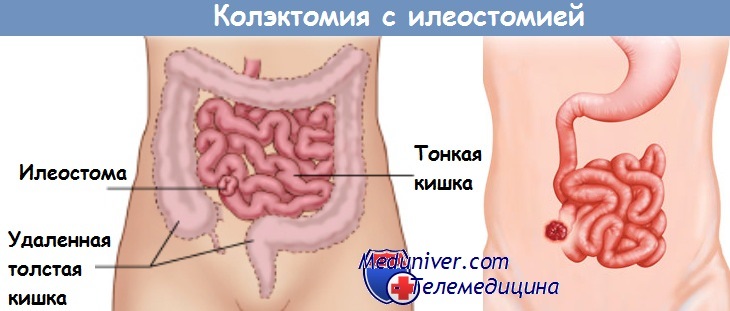
Тотальная колэктомия
Тотальная колэктомия — это оперативное вмешательство, суть которого заключается в полном удалении толстого кишечника с сохранением прямой кишки. Ввиду большого объема резекции и калечащих последствий для больного показания к данной операции строго ограничены: неспецифический язвенный колит (НЯК), множественный распространенный полипоз, дивертикулез, хронический затяжной копростаз. Тотальная колэктомия проводится в несколько этапов: выделение и мобилизация толстой кишки, формирование культи подвздошной, а потом и прямой кишок, наложение илеопроктоанастомоза. При невозможности одноэтапного формирования соустья операцию завершают выведением илеостомы. Данный способ лечения позволяет снизить риск малигнизации полипов, вероятность развития кровотечений и отказаться от гормонотерапии при НЯК. Наиболее частыми осложнениями этой операции считаются несостоятельность анастомоза, некроз стенки подвздошной кишки, спайки, водно-электролитный дисбаланс.
Тотальная колэктомия — это оперативное вмешательство, суть которого заключается в полном удалении толстого кишечника с сохранением прямой кишки. Ввиду большого объема резекции и калечащих последствий для больного показания к данной операции строго ограничены: неспецифический язвенный колит (НЯК), множественный распространенный полипоз, дивертикулез, хронический затяжной копростаз. Тотальная колэктомия проводится в несколько этапов: выделение и мобилизация толстой кишки, формирование культи подвздошной, а потом и прямой кишок, наложение илеопроктоанастомоза. При невозможности одноэтапного формирования соустья операцию завершают выведением илеостомы. Данный способ лечения позволяет снизить риск малигнизации полипов, вероятность развития кровотечений и отказаться от гормонотерапии при НЯК. Наиболее частыми осложнениями этой операции считаются несостоятельность анастомоза, некроз стенки подвздошной кишки, спайки, водно-электролитный дисбаланс.
Современная модификация тотальной колэктомии, выполняемая открытым доступом, была внедрена в мировую хирургическую практику в ХХ веке. Однако в настоящее время проктологи и хирурги отдают предпочтение лапароскопической колэктомии. Преимуществами данной методики считаются минимальная травматичность, низкая кровопотеря и относительно короткий реабилитационный период. Не менее важным новшеством в технике лапароскопической тотальной колэктомии стало внедрение методики ручной ассистенции. В ходе данного оперативного вмешательства хирург вводит руку в брюшную полость, что позволяет обеспечить лучшую тактильную чувствительность и мануальный контроль манипуляций.
Открытый способ также имеет свои плюсы: его применяют при выраженном спаечном процессе, когда малоинвазивные вмешательства технически невозможны. Тотальная колэктомия до сих пор остается высокотехнологичной операцией, которую проводят в условиях узкопрофильного стационара специалисты в области проктологии или общей хирургии. Цена на тотальную колэктомию в Москве зависит от используемого доступа (лапаротомия или лапароскопия) и варианта завершения операции (одномоментное восстановление непрерывности кишечника или выведение стомы).
Показания
Данное хирургическое вмешательство считается методом выбора при диффузном полипозе, осложненном неспецифическом язвенном колите, распространенном дивертикулите толстого кишечника, мегаколоне, ишемическом колите, некрозе ободочной кишки при остром тромбозе мезентериальных сосудов или химическом ожоге ободочной кишки. Некоторые авторы также рекомендуют применять эту операцию при подтвержденных множественных злокачественных опухолях ободочной кишки. В зависимости от запущенности процесса и тяжести состояния пациента тотальная колэктомия проводится одномоментно или в два этапа (с формированием илеостомы, консервацией интактной части прямой кишки и последующей реконструктивной операцией).
Противопоказания
Противопоказана тотальная колэктомия при наличии патологии сердечно-сосудистой системы в стадии декомпенсации, множественных метастазах, почечной и печеночной недостаточности, гипоальбуминемии и анемии. Также тотальная колэктомия не показана при дисфункции свертывающей системы крови, некупируемой артериальной гипертензии, кахексии, открытой форме туберкулеза легких, сосудистых патологиях (диабетической ангиопатии, варикозной болезни).
Подготовка к операции
Выполнение тотальной колэктомии в плановом порядке предусматривает полное обследование пациента. Важнейшим методом диагностики степени распространенности процесса и его запущенности, а также определения показаний к оперативному вмешательству считается колоноскопия. Больному назначают общие анализы крови и мочи для оценки состояния системы кроветворения и функциональной активности почек; с целью определения скрытой патологии печени проводится биохимическое исследование крови (общий белок и его фракции, билирубин, трансаминазы). Для определения риска развития интраоперационного кровотечения в ходе тотальной колэктомии необходимо исследовать коагулограмму. В обязательном порядке выполняют рентгенографию легких и ЭКГ.
За 4-5 дней до оперативного вмешательства пациенту назначают бесшлаковую и высокобелковую диету. В случае дисбаланса электролитов и белковой недостаточности проводится их коррекция солевыми растворами и инфузией альбумина. Согласно критериям fast-track surgery (хирургия быстрого восстановления), механическая очистка кишечника перед тотальной колэктомией не рекомендуется, так как эта процедура чревата развитием массивных кровотечений при НЯК или кишечной непроходимости при наличии спаек. В день операции пациенту проводят антибиотикопрофилактику препаратами широкого спектра действия.
Методика проведения
Адекватное обезболивание достигается применением внутривенной комбинированной анестезии с контролируемым дыханием. Пациент укладывается в умеренное положение Транделенбурга ближе к левому краю стола. В ходе операции возможны попеременные наклоны стола влево и вправо. Кожа обрабатывается антисептиками, зона разреза отграничивается стерильными пеленками. Передняя брюшная стенка рассекается от лобка вверх на 4 см выше пупка. После рассечения париетального листка брюшины хирург пальпирует толстую кишку на всей ее протяженности для выявления злокачественного новообразования.
Подвздошная кишка освобождается от брыжейки на участке длиной 8-10 см от места ее перехода в слепую кишку, затем пережимается клеммами и пересекается в двух местах. Дистальная культя наглухо ушивается и погружается в просвет толстого кишечника, а проксимальный участок также закрывается двухрядным швом и оборачивается влажной салфеткой. Для выполнения следующего этапа тотальной колэктомии операционный стол наклоняется вправо, и хирурги начинают работать в области малого таза.
Выполняется мобилизация дистальной части сигмовидной кишки на уровне промонториума, затем ее резекция и удаление из брюшной полости. Культя прямой кишки смазывается антисептиком и раскрывается зажимами, при необходимости в ее просвете иссекаются полипы. Далее к ней подводят подвздошную кишку и формируют илеопроктоанастомоз по типу бок в конец. На этом этапе важно предупредить перекручивание тонкокишечной брыжейки. Свободный участок подвздошной кишки фиксируют к боковой стенке прямой кишки несколькими швами. Если анастомоз формируется способом конец в конец, хирург не закрывает наглухо свободный участок подвздошной кишки — на него накладывают лигатуру и влажную марлевую салфетку. После иссечения части прямой кишки в образовавшуюся культю погружают конец тонкого кишечника, который фиксируется к ее стенке. Со стороны малого таза обе части анастомоза соединяются узловыми швами.
Возможен еще один вариант завершения операции — формирование илеостомы. В таком случае на передней брюшной стенке справа (посредине между краем операционной раны и гребнем подвздошной кости) делают разрез, через который выводят подвздошную кишку и подшивают ее двухрядным швом вначале к париетальной брюшине, а затем к коже. Заканчивается тотальная колэктомия промыванием брюшной полости антисептиками, ее дренированием и ушиванием.
Лапароскопическая методика
Отверстия для введения оптики в брюшную полость формируют в области пупка и в каждом из четырех квадрантов живота вдоль среднеключичных линий. После введения инструментария и пневматизации брюшной полости начинается первый этап тотальной колэктомии — мобилизация толстого кишечника и гемостаз. Далее выделяется подвздошная кишка, она прошивается и отсекается на высоте 10 см от слепой кишки, на крупные кровеносные сосуды с помощью специального аппарата накладываются клипсы.
В ходе второго этапа лапароскопической тотальной колэктомии хирург мобилизует сигмовидную кишку как можно дистальнее. Завершающая часть операции проводится экстракорпорально — через надлобковый разрез (по Пфаненштилю). В рану выводится мобилизованная сигмовидная кишка, выполняется ее резекция, извлечение и формирование илеоректального анастомоза или энтеростомы (на правой стороне передней брюшной стенки). После ревизии брюшной полости и ее промывания раствором антисептика, хирург устанавливает дренажи, извлекает лапароскопическую аппаратуру и ушивает раны.
После тотальной колэктомии
По окончании оперативного вмешательства пациент переводится в отделение интенсивной терапии под круглосуточное наблюдение медперсонала. Несмотря на травматичность операции, уже к концу первых суток больному разрешено поворачиваться в постели и приподниматься. Также ему можно пить воду, принимать жидкую пищу. Если состояние пациента нестабильное, ему назначают парентеральное питание специальными смесями. В обязательном порядке контролируют показатели электролитного баланса и свертывающей системы крови, проводится антибиотикопрофилактика.
При выполнении тотальной колэктомии лапароскопическим методом пациент не нуждается в обезболивающих препаратах уже на 2-3 сутки, а полноценное восстановление деятельности кишечника происходит на 4-5 день. Длительность пребывания больного в стационаре (при отсутствии осложнений) также зависит от способа тотальной колэктомии: при классическом выполнении этот срок колеблется в пределах 15-20 дней, при лапароскопическом — в 2 раза меньше. Удаление шовного материала выполняется на 7-10 сутки. После окончания стационарного лечения пациент наблюдается у хирурга или проктолога поликлиники. К сожалению, полное восстановление трудоспособности и прежнего ритма жизни невозможно даже после заживления всех ран.
Осложнения
Наиболее частым осложнением данного оперативного вмешательства считается несостоятельность илеоректального анастомоза. Причиной подобного состояния могут быть неправильное соединение участков кишечника, влияние патогенной микрофлоры, белковая недостаточность. Лечение только хирургическое: ревизия брюшной полости, иссечение некротизированных участков кишки, повторное формирование анастомоза или энтеростомы. Кровотечение из сосудов брыжейки толстого кишечника может возникнуть в раннем послеоперационном периоде, когда пациент начинает активно двигаться. Этиология данного осложнения — неэффективный гемостаз крупных артериальных сосудов. Лечение — релапаротомия, клипирование или лигирование кровоточащего сосуда, внутривенное введение коллоидов, кристаллоидов или препаратов крови.
К отдаленным осложнениям тотальной колэктомии относят нарушение пассажа пищи по кишечнику и дисбаланс электролитов. С помощью правильного рациона и режима питания данный симптомокомплекс быстро купируется. Но нужно помнить: блюда готовят на пару, порции должны быть маленькими, а частота приемов — высокой. Если диетотерапия не оказывает должного эффекта, необходимо обратиться к хирургу или проктологу.
Стоимость тотальной колэктомии в Москве
Данное хирургическое вмешательство относится к числу трудоемких операций, требующих высокой квалификации хирурга, и имеет высокую стоимость. Основными факторами, влияющими на ценообразование, являются техника выполнения (путем классической лапаротомии или с использованием лапароскопического оборудования), перечень диагностических и лечебных мероприятий в подготовительном периоде, продолжительность госпитализации, объем медикаментозной и немедикаментозной терапии после операции, наличие либо отсутствие осложнений. При прочих равных условиях цена тотальной колэктомии в государственных лечебных учреждениях Москвы обычно ниже, чем в частных клиниках.
Операции при раке кишечника
Хирургия – основной метод лечения колоректального рака на ранних стадиях. Хирургическое лечение рака кишки – единственный способ полностью удалить злокачественную опухоль и добиться ремиссии. Существуют разные хирургические методы лечения рака кишки. Выбор зависит от стадии злокачественной опухоли:
При 0 стадии злокачественную опухоль зачастую можно удалить эндоскопически, во время колоноскопии. При раке кишки I, II и III стадии зачастую можно выполнить радикальную операцию. При IV стадии радикальное лечение обычно уже невозможно – можно выполнить лишь некоторые паллиативные вмешательства, чтобы устранить симптомы, восстановить функцию кишечника.
Операции при опухолях толстого кишечника
Рак «на месте» и иногда I стадии может быть удален без разрезов, во время колоноскопии. Существуют два вида лечения:
После эндоскопического вмешательства удаленное новообразование исследуют в лаборатории. Изучая образцы ткани под микроскопом, патоморфологи оценивают край резекции. Если рядом с разрезом нет раковых клеток, значит, новообразование удалено полностью, и дополнительного лечения, скорее всего, не потребуется.
Колэктомия
Эта операция – основной метод лечения злокачественных опухолей в толстом кишечнике на ранних стадиях. Колэктомией называется удаление толстого кишечника – полностью или частично.
Во время частичной колэктомии хирург удаляет участок кишки, пораженный злокачественной опухолью, несколько отступив вверх и вниз. В зависимости от объема вмешательства, оно называется гемиколэктомией или сегментарной резекцией. Обычно, чтобы полностью удалить злокачественную опухоль, приходится иссекать от 1/4 до 1/3 кишки. Помимо рака в кишке, всегда удаляют как минимум 12 близлежащих лимфоузлов и исследуют их под микроскопом на наличие раковых клеток.
К тотальной колэктомии приходится прибегать редко – обычно, если помимо злокачественной опухоли в кишечнике имеются другие проблемы, например, множество полипов или обширный хронический воспалительный процесс.
Колэктомию можно выполнить одним из двух способов:
Если у вас или вашего близкого диагностирована злокачественная опухоль кишечника, и показано хирургическое лечение – запишитесь на консультацию к хирургу-онкологу в международной клинике Медика24. Наш врач оценит вашу ситуацию, при необходимости назначит дополнительные методы диагностики и порекомендует тип хирургического лечения, оптимальный в вашем случае. Наши хирурги выполняют разные типы операций при колоректальном раке.
Операции при опухолях прямой кишки
При злокачественных новообразованиях прямой кишки на ранних стадиях может быть выполнена полипэктомия и местное иссечение. При ряде злокачественных опухолей I стадии проводятся и другие малоинвазивные вмешательства:
Низкая передняя резекция
Это хирургическое вмешательство применяется при некоторых злокачественных опухолях I стадии, в большинстве случаев при II и III стадиях, когда новообразование находится высоко, рядом с сигмовидной кишкой. Операцию проводят под общей анестезией через несколько маленьких разрезов на животе. Хирург удаляет пораженную часть прямой кишки вместе с лимфатическими узлами и окружающими тканями, а затем соединяет оставшийся конец с толстой кишкой.
Проктэктомия с коло-анальным анастомозом
Методом удаления рака нижней и средней трети прямой кишки I стадии, а также при II и III стадиях является полное удаление прямой кишки. Такая операция называется проктэктомией. Во время нее также удаляют все окружающие ткани и лимфатические узлы. Затем конец толстой кишки соединяют с анусом – накладывают коло-анальный анастомоз. Хирург может сформировать из толстой кишки специальный резервуар, в котором будет накапливаться кал перед дефекацией.
Это вмешательство применяют при злокачественных опухолях I, II и III стадии, расположенных в нижней части прямой кишки и прорастающих в сфинктер (круговой мышечный жом, удерживающий стул) или мышцы тазового дна. В данном случае делают два разреза: на животе и в области промежности. Через них полностью удаляют прямую кишку. Задний проход тоже удаляют, операцию завершают наложением колостомы – отверстия, соединяющего ободочную кишку с поверхностью кожи, для отхождения стула.
Операцию Гартмана выполняют при злокачественных опухолях кишки, когда не удается сразу наложить анастомоз после удаления части кишечника, или состояние больного не позволяет перенести более обширное хирургическое вмешательство. Во время операции удаляют пораженную часть кишки, ушивают наглухо оставшуюся нижнюю часть прямой кишки и накладывают колостому. Нередко такое лечение проводят по экстренным показаниям, например, при кишечной непроходимости или сильном кровотечении.
Колостомия и илеостомия
Колостомия – операция, во время которой на поверхность кожи выводят отверстие из толстой кишки. Во время илеостомии отверстие выводят из подвздошной кишки. Стома служит для отхождения кала. На коже вокруг отверстия закрепляют специальный мешок-калоприемник. При выписке из стационара врачи обучают пациента, как правильно ухаживать за колостомой, менять калоприемники.
Колостома может быть временной. После того как происходит заживление, отверстие закрывают, соединяют концы кишки. После некоторых хирургических вмешательств, например, абдоминоперинеальной резекции, а также при неоперабельном раке кишечника накладывают постоянную колостому.
Одно из наиболее распространенных осложнений колоректального рака – кишечная непроходимость. Она развивается из-за того, что злокачественная опухоль блокирует просвет кишки. В данном случае не всегда нужно прибегать к открытым или лапароскопическим вмешательствам. Зачастую можно выполнить малоинвазивную процедуру – стентирование. Во время нее в заблокированный опухолью участок кишки устанавливают стент – трубку с сетчатой стенкой. Раскрываясь, стент восстанавливает нормальный просвет кишечника.
Если злокачественная опухоль, вызвавшая кишечную непроходимость, является операбельной, то стентирование применяют как временную меру. Впоследствии пораженный участок кишки удаляют вместе со стентом. При неоперабельном раке стент остается постоянно.
Стентирование – малоинвазивная процедура, которую можно выполнить во время колоноскопии.
Колэктомия что это за операция
К сожалению, не во всех случаях ЯК удается справиться с активностью заболевания с помощью лекарственной терапии. Не менее 20 – 25 % больных нуждается в хирургической операции. Абсолютными (обязательными для сохранения жизни больного) показаниями к хирургическому лечению являются:
Кроме того, вопрос о целесообразности плановой операции встает при формировании гормонозависимости и невозможности лечения другими препаратами (непереносимость других лекарств, экономические причины), задержке роста у детей и больных юношеского возраста, наличии выраженных внекишечных проявлений, развитии предраковых изменений (дисплазии) кишечной слизистой оболочки. В тех случаях, когда заболевание принимает тяжелую или непрерывно рецидивирующую форму, операция приносит избавление от многочисленных страданий.
Эффективность хирургического лечения и качество жизни больного ЯК после операции во многом зависит от ее типа.
Полное удаление всей толстой кишки (проктоколэктомия) считается радикальным методом лечения ЯК. Протяженность воспалительного поражения кишки не влияет на объем операции. Так, даже при поражении только прямой кишки (проктите) для положительного результата необходимо удаление всей толстой кишки. После колэктомии больные обычно чувствуют себя значительно лучше, у них исчезают симптомы ЯК, восстанавливается вес. Но часто в плановом порядке пациенты на такую операцию соглашаются неохотно, так как для выведения каловых масс из оставшейся части здоровой тонкой кишки в передней брюшной стенке делается отверстие (постоянная илеостома). К илеостоме прикрепляется специальная емкость для сбора кала, которую пациент сам освобождает по мере ее заполнения. Сначала пациенты трудоспособного возраста испытывают значительные психологические и социальные проблемы. Однако со временем большинство из них адаптируется к илеостоме, возвращаясь к нормальной жизни.