Компримирующая дуральный мешок что это
Добро пожаловать в клинику А.Н. Бакланова! Мы предлагаем надёжные и безопасные технологии в лечении позвоночника.
Новости
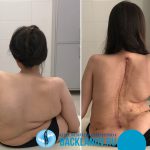
Сколиоз 4 степени – это дополнительные муки к ужасному основному диагнозу СМА
Лечение пациентки с диагнозом «спинальная мышечная атрофия Кугельберга-Веландера»
Элина Абдрашитова, 15 лет — спинально-мышечная амиотрофия Верднига-Гофмана
Контакты
Операции при сужении позвоночного канала
Наша клиника успешно занимается хирургическим лечением стеноза позвоночного канала. На все ваши вопросы мы ответим по телефону: +7 (499) 746-99-50. Также вы можете задать вопрос, заполнив форму обращений представленную ниже.
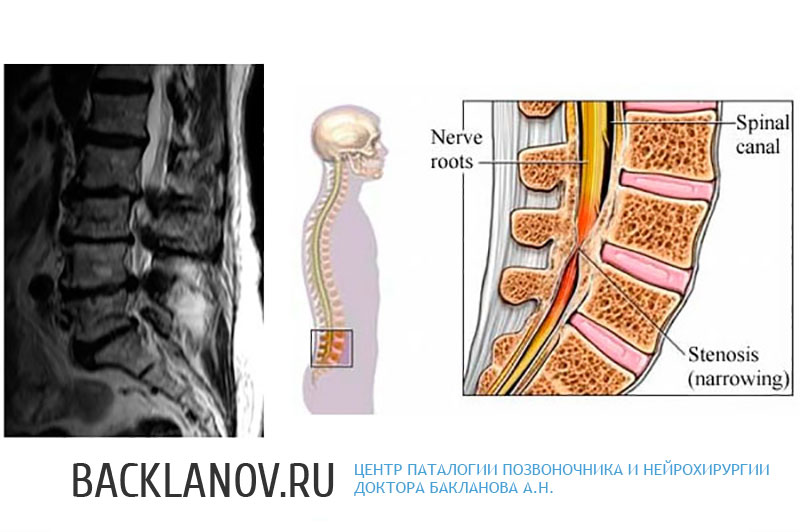
Стенозом позвоночного канала считают патологическое изменение его в диаметре, которое обусловливает несоответствие вместимости костно-фиброзного футляра позвоночника с заключенным в нем нервным образованием. Как правило, это заболевание вызывает сочетание дегенеративных процессов и старения.
Причины развития стеноза позвоночного канала
Симптомы
Стеноз позвоночного канала вызывает раздражение и компрессию межпозвоночных нервов. Появляющееся несоответствие слабого притока крови по отношению к желаемому обусловливает ишемизацию корешков нервов. Пациент ощущает дискомфорт, действие которого усиливается при физической активности. В начале заболевания дискомфорт снижается благодаря отдыху. В некоторых случаях отмечается нарушение чувствительности нижних конечностей и спины. Если процесс наблюдается в области поясницы, пациент жалуется на боли в ногах. В запущенной стадии нарушаются функции тазовых органов.
Нередко при стенозе возникает синдром перемежающейся хромоты. По данному признаку даже до обследования можно высказать вероятное наличие стеноза позвоночного канала. Основным признаком при этом является дискомфорт при ходьбе, который становится менее выраженным при приседании или наклоне туловища. Любую работу в этом случае человек может выполнять в положении сидя, не испытывая дискомфорта.
Диагностика
При сборе анамнеза врач должен подробно расспросить пациента о наличии болей в спине и нижних конечностей.
При осмотре выявляются те положения, в которых наиболее сильно и часто возникает боль. Проверяются сухожильные рефлексы, мышечная сила и кожная чувствительность.
Назначаются рентген, МРТ или мультиспиральная КТ поясничного или шейного отдела позвоночника. Стеноз грудного отдела позвоночника большая редкость.
Стеноз позвоночного канала: лечение
Такое заболевание, как стеноз позвоночного канала, не является быстропрогрессирующим, поэтому неплохо поддается лечению лекарствами. Терапия медикаментами включает прием противовоспалительных, обезболивающих, сосудистых препаратов. При сильном болевом синдроме практикуются инъекции кортикостероидов и анестетиков. Введение этих медикаментов уменьшает воспалительный процесс и снимает сильную боль.
Определенное ограничение физической активности — снижание болевой синдром. Для укрепления мышц спины пациентам рекомендуют плавание и использование велотренажеров. Пожилым людям с таким диагнозом, как стеноз позвоночного канала, рекомендуют ношение корсета.
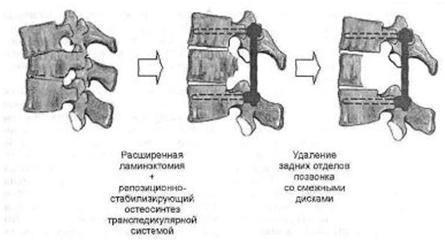
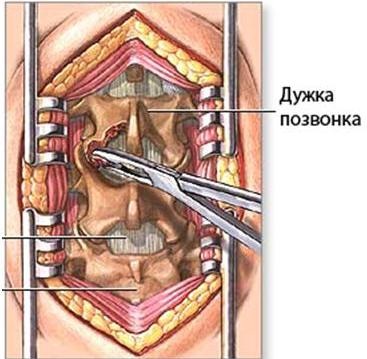
При отсутствии эффекта от обычного лечения, а также значительных по своей выраженности неврологических симптомах показано оперативное вмешательство. Основной целью операции является декомпрессия нервов и спинного мозга так называемая ламинэктомия. Технология этого процесса заключается в расширении канала позвоночника. Для этого производиться удаление всех образований, которые оказывают компрессию: остеофитов, оссифицированных связок, грыж дисков. Удалению подлежат также задние структуры позвонка, что нарушает стабильность позвоночника, поэтому часто этот вид операции совмещается со спондилодезом (установлением стабилизирующих систем).
Декомпрессивная ламинопластика
Гемиламинэктомия — хирургическая операция вскрытия позвоночного канала, отличающаяся односторонним удалением одной или нескольких дужек позвонков с сохранением остистых отростков. При двусторонних симптомах компрессии нервно-сосудистых образований позвоночного канала и на нескольких уровнях, может быть выполнена двусторонняя гемиламинэктомия с сохранением остистых отростков и межостистой связки, иссекаются гипертрофированная желтая связка, остеофиты. Целесообразно при стенозе позвоночного канала параллельное проведение фораминотомии. В отдельных случаях стеноза позвоночного канала бывает необходимо использование стабилизирующих позвоночник металлоконструкций.
Декомпрессия дурального мешка при стенозе позвоночного канала
Декомпрессия спинного мозга выполняется при тотальной форме сдавления спинного мозга из заднего доступа. В основе операции лежит ляминэктомия с резекцией с двух сторон корней дуг, поперечных отростков, задних отделов поврежденных тел позвонков и смежных дисков. Данная методика не требует последующего вентрального вмешательства, позволяет осуществить полную декомпрессию невральных структур и надежно стабилизировать оперированный отдел.
Профилактика
Для замедления прогрессирования болезни следует правильно подобрать специальные упражнения.
Примеры лечения стеноза в Центре патологии и нейрохирургии А.Н. Бакланова
Компримирующая дуральный мешок что это
В настоящее время сужение позвоночного канала, вызываемое такими образованиями, как грыжи дисков и секвестры, обычно не относятся к стенозу. Стенозом называют длительный хронический процесс, ведущий к сужению позвоночного канала. Обычно этот процесс обусловлен наличием плотных, пропитанных солями кальция грыж дисков, связок, остеофитов, а также гипертрофией межпозвонковых суставов, за счет хронического травмирования, воспаления. При стенозе позвоночного или корешкового канала вместимость костно-фиброзного футляра позвоночника не соответствует содержащимся в нём нервно-сосудистым образованиям, таким образом нарастает хроническая ситуация сдавления, нарушения крово- и ликворообращения, наблюдается механическое воздействие на нервные структуры, что проявляется своеобразной клинической картиной.
Стеноз диагностируют, по данным различных авторов, у 5–65,2% больных с длительно существующими дегенеративными процессами в поясничном отделе позвоночника. С этой точки зрения можно стеноз рассматривать как одну из конечных стадий дегенеративно-дистрофических процессов в позвоночнике.
По анатомическим критериям различают:
По этиологии различают:
Причины возникновения приобретенного стеноза различны. Основными причинами являются: оссифицированные грыжи межпозвонковых дисков; деформирующий спондилоартроз с гипертрофией межпозвонковых суставов и образованием краевых остеофитов (костные разрастания) вокруг диска; гипертрофия и оссификация задней продольной связки (наиболее часто над выпавшим секвестром межпозвонкового диска; гипертрофия и оссификация желтой связки, болезнь Форестье (диффузный идиопатический гиперостоз ревматоидной природы); болезнь Бехтерева (анкилозирующий спондилоартроз); спондилолистез дегенеративно-дистрофического генеза (чаще LIII и LIV позвонков); ятрогенный стеноз (образование субарахноидальных спаек после введения медикаментов или контрастного вещества в просвет позвоночного канала, «стальной стеноз», развивающийся вследствие внедрения металлических конструкций в просвет позвоночного или радикулярного канала; «постламинэктомическая фиброзная мембрана»).
Остеохондроз, осложнённый грыжей диска, по мере его прогрессирования приводит к развитию сегментарного стеноза позвоночного и корешкового каналов. В стадии нестабильности позвоночника (позвонки сползают по отношению друг к другу) стеноз является динамическим. Если исходные размеры канала достаточные, то рестабилизация (восстановления правильного расположения) позвоночного сегмента ликвидирует клинические проявления. Множественное поражение дисков, суставов и связок при первичном остеоартрозе у лиц пожилого возраста приводит к полисегментарному стенозу. Спондилоартроз и боковые грыжи дисков обуславливают избирательное стенозирование корешкового канала. При спондилоартрозе и первичном остеоартрозе поражение возникает, как правило, на нескольких уровнях. Если между зонами стеноза расположены участки нормального позвоночного канала, формируется прерывистый стеноз. Поясничный стеноз наиболее часто отмечается на уровне позвонков LII–LIV.
Современная концепция развития поясничного стеноза у большинства больных с дегенеративными процессами объясняет его как результат сегментарной нестабильности. Дегенерация межпозвонкового диска приводит к нестабильности позвоночного двигательного сегмента, затем — к повреждению или перерастяжению суставных капсул. Нестабильность межпозвонкового диска и суставных капсул приводит к полной нестабильности позвоночного сегмента, которая проявляется постоянными движениями между двумя позвонками, превосходящими физиологические пределы. Это ведет к перерастяжению связок, которые в норме ограничивают движения (суставных капсул, задней продольной связки, желтых связок). Ограничение такого перерастяжения происходит за счет оссификации и гипертрофии связок, образования остефитов в местах их прикрепления, гипертрофии суставов. Оссифицированные и гипертрофированные связки, гипертрофированные суставы внедряются в позвоночный канал и межпозвонковые отверстия. Возникает их сужению. Сужение «костного кольца» канала ведет к гемодинамическим нарушениям (ишемии корешков конского хвоста, локальной венозной и ликворной гипертензии). Компрессия корешков конского хвоста спинного мозга проявляется рефлекторными нарушениями, морфологическими изменениями нервной ткани и неврологическим дефицитом.
Стеноз позвоночного канала классифицируют с учетом его клинических проявлений. Выделяют такие виды стеноза:
По темпу развития неврологических проявлений различают:
Неврологические проявления стеноза могут быть преходящими, умеренными и выраженными, а также с нарушением проводимости спинного мозга или корешков конского хвоста спинного мозга.
Неврологические проявления стеноза позвоночного канала зависят от стадии развития заболевания. В начальной стадии они характеризуются преобладанием субъективных симптомов в виде боли, парестезий, преходящих двигательных нарушений. Неврологические признаки поражения нервной системы слабо выражены либо отсутствуют. Их обнаруживают, как правило, лишь в поздней стадии заболевания в связи с развитием компрессионно-ишемической радикуломиелопатии или даже синдрома поперечного поражения спинного мозга.
Первое место по частоте, специфичности и диагностической значимости занимает синдром неврогенной перемежающейся хромоты, отмечающийся у большинства больных независимо от локализации стеноза. Основным патогенетическим механизмом этого синдрома, кроме уменьшения объёма позвоночного канала и чисто механического сдавления, является временная ишемия спинного мозга или его корешков, развивающаяся вследствие ангиоспазма, венозной и ликворной гипертензии в позвоночном или корешковом канале. Ишемия усиливается в вертикальном положении (в положении стоя во время ходьбы). Причиной одного из основных проявлений стеноза — обострения симптоматики при движении — является возникающая при ходьбе сегментарная ротация, приводящая к ещё большему сужению стенозированного канала и ухудшению кровоснабжения спинного мозга и его элементов. Появление симптомов характерно в положении стоя, при ходьбе и разгибании позвоночника, а также уменьшение их выраженности при сгибании позвоночника и наклоне вперёд, в положении сидя на корточках.
Наиболее распространённой жалобой больных с поясничным стенозом является постоянная боль в пояснице, которая отдает в одну или обе нижние конечности. Люмбоишиалгия имеет прогрессирующе, ремиттирующее течение. Боль сопровождается дизестезиями (неприятные разнообразные болевые ощущения), чувством жара или холода в конечностях. У некоторых больных возникает стреляющая боль в нижних конечностях, отмечается кратковременная слабость в них. В дальнейшем присоединяется синдром одно- или двусторонней нейрогенной перемежающейся хромоты. Вначале боль при ходьбе возникает только в одной ноге (стадия односторонней перемежающейся хромоты). Диффузный характер боли и отсутствие объективных симптомов повреждения корешков позволяют расценивать это состояние как перемежающуюся ишиалгию или люмбоишиалгию. В развёрнутой стадии заболевания симптомы перемежающейся хромоты становятся двусторонними и часто асимметричными. Нарастают тяжесть и продолжительность приступа, присоединяется постуральная слабость в ногах, пациенты не могут стоять прямо — ортостатический или постуральный вариант “перемежающейся хромоты конского хвоста”. Иногда интенсивность болей столь велика, что заставляет больного не только остановиться, но и лечь. Для купирования хромоты больному необходимо принять специфическую позу с наклоном туловища вперёд и лёгким сгибанием нижних конечностей в тазобедренных суставах. Постуральный компонент боли обусловлен изменением анатомических параметров позвоночного канала при движении. При разгибании позвоночника уменьшается площадь и сагиттальный размер канала. Размер межпозвонкового отверстия уменьшается на 15%. При сгибании увеличивается площадь и сагиттальный размер позвоночного канала. Размер межпозвонкового отверстия увеличивается на 12% по сравнению с нейтральным положением поясничного отдела позвоночника.
Наличие постоянных двигательных, рефлекторных или чувствительных нарушений свидетельствует о развитии синдрома компрессии конского хвоста. По мере прогрессирования заболевания появляются асимметричная гипотрофия мышц, снижение рефлексов, чувствительности, гипестезия полирадикулярного или псевдополиневритического типа. В поздней стадии заболевания возникают нарушения функции тазовых органов — нейропатический мочевой пузырь (недержание мочи или задержки мочеиспусканя, наличие остаточного объема мочи), недержание кала. Недержание мочи особенно выражено при ходьбе, после длительного пребывания на ногах или при физической нагрузке. Изредка оно может быть моносимптомом.
Латеральные стенозы проявляются болевым корешковым синдромом. В большинстве случаев боль имеет чёткую локализацию и ограничена зоной корешковой иннервации. В дальнейшем присоединяются чувствительные расстройства по корешковому типу. Нередко боль и нарушение чувствительности сочетаются с парезами определённых групп мышц и снижением или выпадением рефлексов. По мере прогрессирования заболевания нарастают признаки монорадикулярного дефицита.
Множественный стеноз корешковых каналов закономерно приводит к своеобразному синдрому перемежающейся хромоты в сочетании с болезненными судорогами в больших группах мышц, в которых, как правило, наблюдаются фасцикулярные подёргивания, особенно после небольшой физической нагрузки. Болезненные судороги — своеобразные, но малоизвестные проявления стеноза позвоночного канала. Их относят к пароксизмальным нарушениям функций периферических нервов и спинного мозга. Судороги, захватывающие отдельные группы мышц (например, икроножные, подколенные, приводящие мышцы бедра, четырёхглавые и ягодичные мышцы) при поясничном стенозе могут быть одно- или двусторонними, чаще тонического или тонико-клонического характера. Реже отмечаются миоклонии.
Для диагностики стеноза применяют следующий алгоритм обследования больных:
Выраженность неврологических нарушений по данным электронейромиографии, скорости проведения импульсов по нервам нижних конечностей.
Сцинтиграфию применяют для диагностики активного воспалительного процесса в суставах при спондилоартрозе, болезни Бехтерева, Форестье и аутоиммунных артритах.
При выборе тактики лечения целесообразно пользоваться следующим алгоритмом. При относительном стенозе и невыраженной неврологической симптоматике применяют консервативное лечение. Назначают нестероидные противовоспалительные препараты, дегидратирующие, средства, сосудистые препараты. Возможно также применение биостимуляторов.
При относительном стенозе и выраженной неврологической симптоматике, как правило, показано оперативное вмешательство.
При абсолютном стенозе обязательно проводят оперативное вмешательство. При решении вопроса проведения оперативного вмешательства учитывают наличие таких проявлений, как боль в нижних конечностях и двигательные нарушения при ходьбе.
Моносегментарный стеноз требует проведения ламинэктомии и фасетэктомии на уровне поражённого сегмента. Больным с односторонними неврологическими проявлениями может быть произведена щадящая декомпрессия с обязательной резекцией медиальной части дугоотросчатых суставов и удалением дополнительных мягкотканных компремирующих компонентов (протрузий и грыж межпозвонковых дисков, гипертрофированной жёлтой связки, оссифицированной задней продольной связки и т.д.). Латеральные стенозы и обусловленные ими корешковые синдромы устраняют путём фасетэктомии, фораминотомии.
Таким образом, в настоящее время в хирургическом лечении стеноза поясничного отдела позвоночника применяют следующие вмешательства:
Хирургическая тактика и выбор оперативного вмешательства
При латеральном стенозе, в основном вызванном гипертрофическим артрозом межпозвонкового сустава, показана «прицельная» задняя декомпрессия латерального рецесуса (интерламинэктомия, медиальная фасетэктомия). Такие операции были проведены 21% больных со стенозом.
При комбинированном стенозе показана «прицельная» передняя и задняя декомпрессия латерального рецесуса (интерламинэктомия, медиальная фасетэктомия, дискэктомия, остеофитэктомия), которая была проведена нами 42% больным. В основном это были стенозы, развивающиеся вследствие гипертрофического артроза межпозвонкового сустава (в сочетании с оссифицированными грыжами и остеофитами, оссификацией задней продольной связки).
Больным с центральным стенозом позвоночного канала на нескольких уровнях при наличии явлений прогрессирующей радикулопатии средней или тяжелой степени показана декомпрессионная ламинэктомия (F.M. Phillips и соавт., 2002). Такую операцию применяют в 20% случаев. В основном это стенозы с оссификацией задней продольной связки центрально на многих уровнях.
Больным с центральным стенозом позвоночного канала на нескольких уровнях в сочетании со стенозом латеральных рецесусов показана декомпрессионная ламинэктомия в сочетании с медиальной фасетэктомией. Эту операцию применяют в 11% случаев. В основном это стенозы с оссификацией задней продольной связки центрально на многих уровнях в сочетании с многоуровневым гипертрофическим артрозом межпозвонковых суставов, где невозможно выполнить интерламинэктомию и медиальную фасетэктомию всех пораженных суставов из за их большого количества.
Декомпрессия дурального мешка и корешков в сочетании с фиксацией позвонков показана больным с поясничным стенозом и нестабильностью. Стабилизирующие вмешательства при стенозе позвоночного канала производят гораздо чаще.
Компримирующая дуральный мешок что это
а) Определения:
• Поствоспалительные изменения спинного мозга, конского хвоста и дурального мешка
1. Общие характеристики:
• Наиболее значимый диагностический признаки:
о Утолщение и скученность корешков конского хвоста
о Рассредоточение корешков по периферии дурального мешка и спаяние их с твердой мозговой оболочкой (симптом «пустого мешка»)
• Локализация:
о Поясничный отдел позвоночника:
— Конский хвост
• Морфология:
о Скученность корешков конского хвоста, спайки между ними с формированием толстых тяжей
о Картина «пустого мешка» за счет рассредоточения корешков по периферии дурального мешка и спаяния их с твердой мозговой оболочкой
о Мягкотканное объемное образование (псевдоопухоль), заполняющее дуральный мешок о Интрадуральные кисты
2. Рентгенологические данные адгезивного арахноидита:
• Рентгенография:
о Признаки перенесенного ранее хирургического вмешательства на позвоночнике
3. КТ при адгезивном арахноидите:
• КТ с КУ:
о Мягкое контрастное усиление корешков и спинного мозга
• Костная КТ:
о Изредка-кальцификация корешков или очаговая кальцификация (оссифицирующий арахноидит)
• КТ-миелография:
о Симптом «пустого мешка», связанный со сращением корешков со стенками дурального мешка
о Отсутствие заполнения дуральных воронок контрастом
о Утолщение, скученность корешков конского хвоста
о Утолщение, ретракция твердой мозговой оболочки
о Искажение формы дурального мешка
4. МРТ при адгезивном арахноидите:
• Т1-ВИ:
о Нечеткость границ спинного мозга в связи усилением сигнала СМЖ
о Могут обнаруживаться последствия ранее выполнявшейся миелографии с контрастированием иод-фенилундекановой кислотой (Пантопаком) в виде высокоинтенсивных капель контраста
• Т2-ВИ:
о Скученность корешков:
— В центральной части дурального мешка = тип 1:
Может затрагивать только 2-3 корешка
— По периферии дурального мешка = тип 2
— Корешки спаиваются со стенками дурального мешка:
Симптом «пустого дурального мешка»
Заполненная ликвором центральная зона дурального мешка, не содержащая корешков
Утолщение стенки дурального мешка
о Объемный мягкотканный конгломерат, заполняющий большую часть объема дурального мешка (тип 3):
— Скученность корешков
— Уменьшение диаметра дурального мешка
— Облитерация субарахноидального пространства
о Интрадуральные кисты:
— Ограниченные заполненные ликвором полости, могут быть перегородки
— Формируются за счет спаечного процесса
• Т1-ВИ с КУ:
о Минимальное или легкое контрастное усиление мягкой и твердой мозговых оболочек:
— Равномерное, линейное
— Узелковое
— Опухолеподобное накапливающее контраст интрадуральное образование
о Контрастное усиление также возможно у пациентов в раннем послеоперационном периоде без миелографических признаков арахноидита
о Корреляция между выраженностью контрастного усиления и тяжестью клинической симптоматики отсутствует
• Изменения затрагивают как минимум два позвоночно-двигательных сегмента
6. Несосудистые интервенционные рентгенологические исследования:
• Миелография:
о Тип 1:
— Локализованные или рассеянные интратекальные дефекты наполнения
— Утолщенные корешки определяются в виде широких линейных дефектов наполнения в колонне контраста
— Ограниченные скопления контраста: необходимо дифференцировать с эпидуральным или субдуральным введением контраста
о Тип 2:
— Симптом «пустого мешка»
— Симптом «оплавленной свечи» за счет утолщения стенок дурального мешка вследствие спаяния с ними корешков конского хвоста
— Гомогенное заполнение дурального мешка контрастом
— Отсутствие или неполное заполнение контрастом дуральных воронок корешков
о Тип 3:
— Мягкотканный воспалительный конгломерат
— Контрастирование обычно менее выражено, чем при типичных интрадуральных новообразованиях
о У пациента могут наблюдаться изменения, характерные для различных типов арахноидита
7. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Сагиттальные и аксиальные Т1-ВИ и Т2-ВИ
о Обязательно исследование с контрастированием
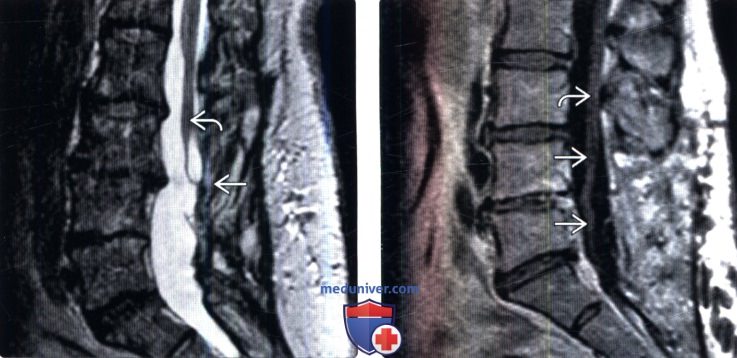
(Справа) Сагиттальный срез, Т1-ВИ: скученность корешков конского хвоста в центральной части дурального мешка. Обратите внимание не небольшое усиление сигнала мягкой мозговой оболочки. Ляминэктомия в данном случае выполнялась на уровне L4-L5. 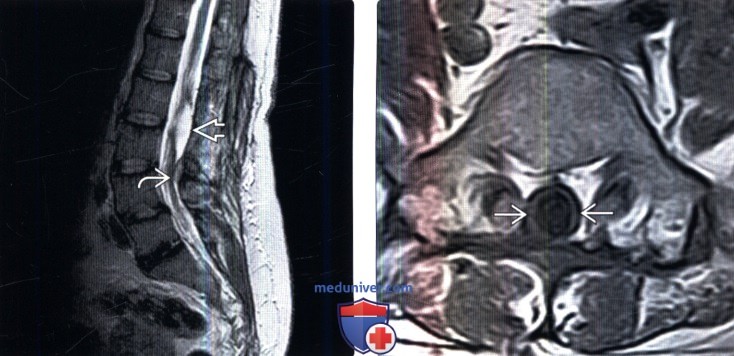
(Справа) Аксиальный срез, Т1-ВИ: широкая зона усиленного сигнала вдоль внутренней поверхности дурального мешка и пустой дуральной мешок, что отражает изменения, характерные для арахноидита 2 типа. Обратите внимание на признаки ранее выполненной ляминэктомии и эпидурального фиброза. 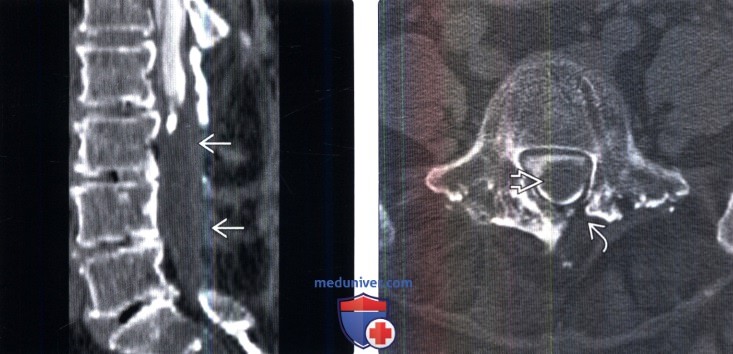
(Справа) На аксиальной КТ-миелограмме определяется крупный опухолевидный дефект наполнения в центральной части дурального мешка у пациента с арахноидитом 3 типа. Образование целиком окружает собой корешки конского хвоста, а не смещает их. Также видны изменения после левосторонней гемиляминэктомии.
в) Дифференциальная диагностика адгезивного арахноидита:
1. Стеноз позвоночника:
• Скученность корешков конского хвоста на уровне стеноза
• Извитые удлиненные корешки выше уровня стеноза
• Явные признаки дегенеративного процесса:
о Пролабирование диска, грыжи диска, остеофиты замыкательных пластинок
о Артропатия дугоотростчатых суставов, дегенеративная гипертрофия желтых связок
2. Новообразования конского хвоста:
• Миксопапиллярная эпендимома
• Крупная опухоль оболочки нерва
• Параганглиома
• Для всех опухолей характерно яркое контрастное усиление ± дислокация конуса спинного мозга
3. Карциноматозный менингит:
• Равномерное или узелковое контрастное усиление корешков
• Скученности корешков обычно не бывает
4. Интрадуральные метастазы:
• Узелковые или объемные образования конского хвоста
• Выраженное контрастное усиление
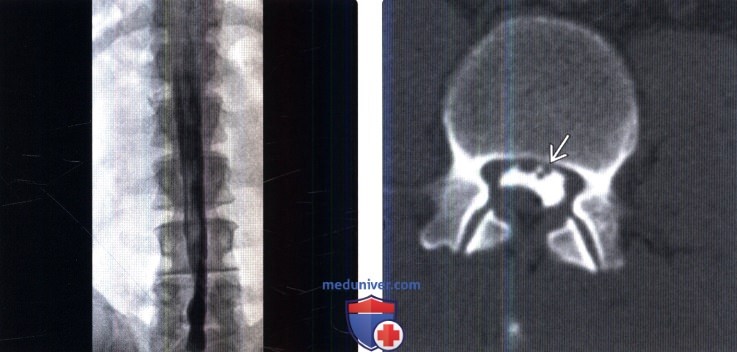
(Справа) На аксиальной КТ-миелограмме отмечается патологическая скученность корешков конского хвоста в вентральной и дорзальной части дурального мешка. Контуры отдельных корешков при субдуральном введении контраста видны не будут, в остальном же картина может быть похожей. 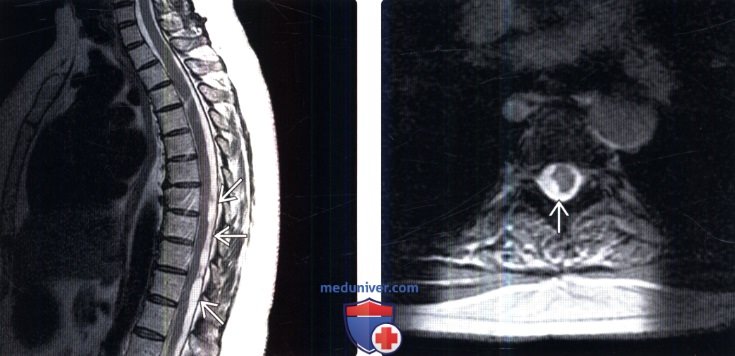
(Справа) Аксиальный срез, GRE МР-И: признаки экстрамедуллярного патологического процесса, характерные для адгезивного арахноидита с вентральным смещением спинного мозга и тонкими спайками между спинным мозгом и твердой мозговой оболочкой. 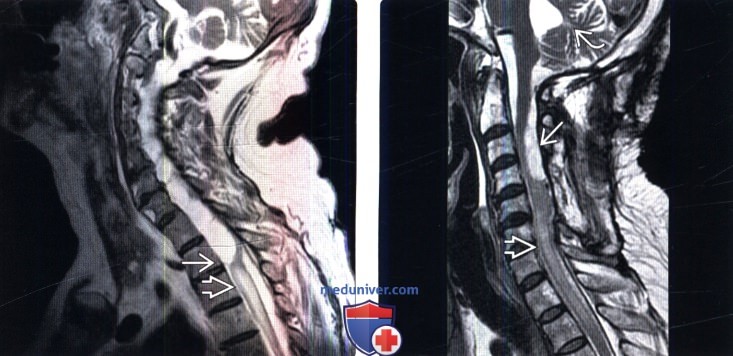
(Справа) Сагиттальный срез, Т2-ВИ: случай осложненного течения кокцидиомикозного менингита с развитием гидроцефалии, вторичного арахноидита и кист паутинной оболочки на уровне шейного отдела позвоночника. Ниже видны признаки отека спинного мозга на фоне нарушенной ликвородинамики.
1. Общие характеристики:
• Этиология:
о Операция на поясничном отделе позвоночника:
— Особенно при многоуровневых или осложненных вмешательствах
— В сочетании с предварительной миелографией:
Особенно с контрастированием Пантопаком
о Инфекционный спинальный менингит:
— Туберкулез
— Сифилис
— Микозы
— Паразитарные инвазии
о Интратекальное кровоизлияние:
— На животных моделях показано наличие при кровоизлияниях признаков ирритации мозговых оболочек
— Арахноидит грудного отдела позвоночника чаще наблюдается при субарахноидальных кровоизлияниях
о Другие причины:
— Спинальная анестезия, тампонада эпидурального пространства аутокровью
— Спинальная травма
— Дегенеративное поражение дисков
о Патофизиология:
— Инфекционный менингит: сосудистый стаз, воспалительный экссудат
— Периневральный фиброз и фиброз мягких мозговых оболочек
— Синтез фибробластами и накопление коллагена
— Спаяние корешков друг с другом и со стенками дурального мешка
— Появление заполненных ликвором камер
о Воспалительные изменения всех трех мозговых оболочек и корешков
• Генетика:
о Семейной предрасположенности не бывает
• Сочетанные изменения:
о Сирингомиелия:
— Изменения ликвородинамики
— Увеличение объема ликвора, проникающего в паренхиму спинного мозга
— Клиника поражения более высоких сегментов спинного мозга
2. Макроскопические и хирургические особенности:
• Воспалительное, богатое коллагеновыми волокнами образование
• Могут быть признаки кальцификации
• Чаще в процесс вовлекаются задние корешки спинного мозга
3. Микроскопия:
• Хроническая лимфоцитарная инфильтрация
• Депозиты коллагена
• Небольшие очаги кальцинатов
д) Клинические особенности:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки:
о Хронический болевой синдром в нижней части спины
о Корешковая или некорешковая боль в нижней конечности
— Может напоминать стеноз позвоночника или полинейропатию
о Другие симптомы/признаки:
— Парапарез
— Гипоэстезия
— Нарушение походки
— Тазовые нарушения
• Особенности клинической картины:
о Клиническая картина арахноидита неспецифична
о Лучевые признаки арахноидита не обязательно сопровождаются той или иной клинической картиной
2. Демография:
• Пол:
о Половая предрасположенность отсутствует
• Этническая предрасположенность:
о Отсутствует
• Эпидемиология:
о Нечасто встречающееся состояние
о Типичные клинические синдромы встречаются чаще:
— 6-16% оперированных пациентов
3. Течение заболевания и прогноз:
• Клиника обычно не прогрессирует:
о Тяжесть симптомов варьирует
• У небольшого числа пациентов развивается прогрессирующий неврологический дефицит
о 1,8% согласно данным одного из исследований
4. Лечение адгезивного арахноидита:
• Интратекальное введение кортикостероидов
• Электростимуляция спинного мозга:
о Метод выбора при болевом синдроме как основном проявлении заболевания
о Быстро развивающийся эффект (купирование болевого синдрома): >70%
о Промежуточная степень эффективности: >50%
о Долгосрочный эффект: >30%
• Противоболевая реабилитация
• Ляминэктомия и микроадгезиолизис:
о Пациенты с прогрессирующим неврологическим дефицитом
о Эффективность в ближайшем послеоперационном периоде достигает 50%
о Эффект операции со временем уменьшается
е) Диагностическая памятка:
• Признаками арахноидита поясничного отдела позвоночника является отсутствие типичной дискретной картины корешков конского хвоста с рассредоточением их по периферии дурального мешка и появлением симптома «пустого мешка»
Редактор: Искандер Милевски. Дата публикации: 16.9.2019