Кондиломы и папилломы: в чем разница и как лечить
Кондиломы и папилломы — в чем разница и как лечить
Папилломы и кондиломы – это доброкачественные образования на коже и слизистых оболочках. Их возникновение связано с действием вируса папилломы человека (ВПЧ). Он присутствует в организме около 70% населения, при этом большинство из носителей даже не догадывается об этом.
Образованные наросты обычно представляют собой лишь косметический дефект. Однако в некоторых вариациях есть риск развития онкологии: все зависит от штамма возбудителя.
Как вирус попадает в организм
Основной путь инфицирования – половой. Причем независимо от формы сексуального контакта – анальной, вагинальной или оральной. Презерватив снижает риск заражения, но и он не является панацеей.
С гораздо меньшей вероятностью ВПЧ может проникнуть в организм контактно-бытовым путем – через прикосновения, объятия, средства личной гигиены, инструменты для маникюра и прочее. Чаще всего опасность поджидает в общественных местах – бане, бассейне, сауне, автобусе и т.д.
Наличие повреждений и микротрещин на кожных покровах благоприятствует заражению. Возможен и вертикальный путь инфицирования – от матери к ребенку. Вирус может передаться младенцу во время внутриутробного развития или при прохождении по родовым путям.
Причины появления образований
Наличие ВПЧ в организме еще не гарантирует развитие его клинических проявлений – появление наростов. Он может находиться в режиме ожидания долгое время до наступления благоприятных условий. Активизация вируса связана преимущественно с ослаблением иммунитета. Это состояние провоцируют как условия внешней среды, так и наличие различных заболеваний.
Вирус папилломы человека
Вирус папилломы человека
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Вирус-папилломы-человека.jpg?fit=450%2C282&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Вирус-папилломы-человека.jpg?fit=879%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/%D0%92%D0%B8%D1%80%D1%83%D1%81-%D0%BF%D0%B0%D0%BF%D0%B8%D0%BB%D0%BB%D0%BE%D0%BC%D1%8B-%D1%87%D0%B5%D0%BB%D0%BE%D0%B2%D0%B5%D0%BA%D0%B0.jpg?resize=900%2C563&ssl=1″ alt=»Вирус папилломы человека» width=»900″ height=»563″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Вирус-папилломы-человека.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Вирус-папилломы-человека.jpg?resize=450%2C282&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Вирус-папилломы-человека.jpg?resize=879%2C550&ssl=1 879w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Вирус-папилломы-человека.jpg?resize=768%2C480&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Вирус папилломы человека
Причины, связанные с образом жизни:
Причины, связанные с наличием заболеваний:
Слабая иммунная устойчивость также может передаваться по наследству.
Как отличить папиллому от кондиломы
Знать, в чем разница между папилломой и кондиломой, нужно для определения дальнейших действий. Если одни могут располагаться на теле всю жизнь и доставлять лишь косметический дискомфорт, то другие несут опасность злокачественного перерождения.
Чем отличается папиллома от кондиломы и чего стоит больше бояться?
Медицине давно известно, что такой распространенный вирусный агент как ВПЧ (вирус папилломы человека) способен вызывать формирование на коже пациента специфических эпидермальных наростов, которые принято называть папилломами или попросту бородавками.
Вероятность заражения этим вирусом настолько высока, что на планете осталось всего около 10% людей, не имеющих в своем организма папилломавируса. Кроме того, последний проявляет удивительную вариабельность и разнообразность штаммов. На сегодняшний день наукой выявлено более 100 различных форм ВПЧ, каждая из которых имеет собственные характеристики и преимущественную локализацию на теле носителя.
При этом, достаточно часто, обратившись к врачу с казалось бы, простой бородавкой или папилломой, пациенту ставят совершенно иной диагноз, который звучит как кондилома. Постараемся описать основные отличия папиллом и кондилом и определить, какое новообразование более опасно для жизни и здоровья пациента.
Характеристики кондилом и папиллом
По сути папилломы и кондиломы являются разными проявлениями одного вируса – вируса папилломы человека. Единственным отличием между причинными факторами данных новообразований является штамм вирусного агента.
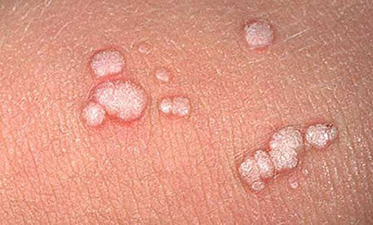
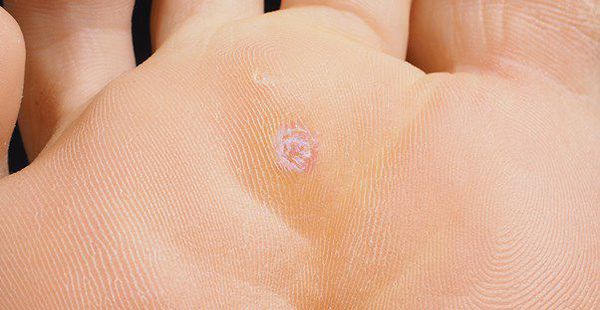
Папилломами принято называть практически любое кожное проявление ВПЧ, локализованное как на коже пациента, так и на слизистых оболочках. Небольшие кожные наросты этого типа могут появляться на лице, руках, ногах, волосистой части головы, на груди и в подмышечных впадинах, а также в области спины и шеи.
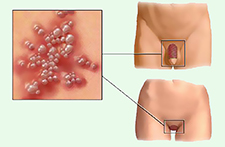
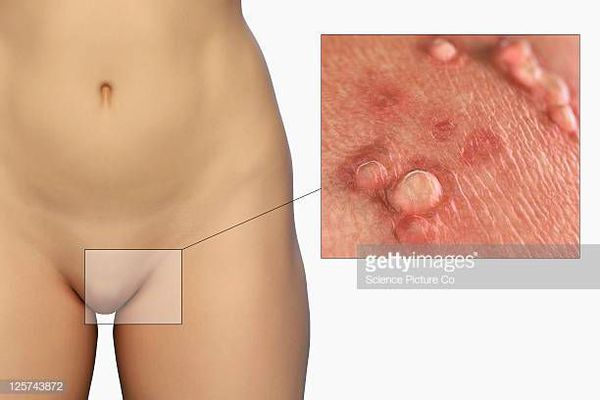
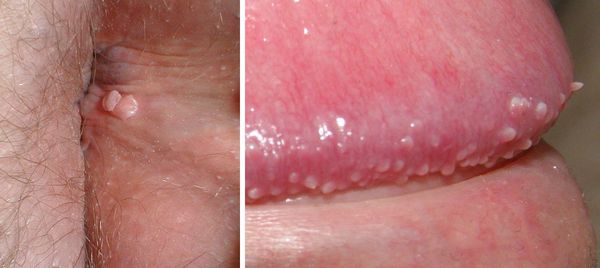
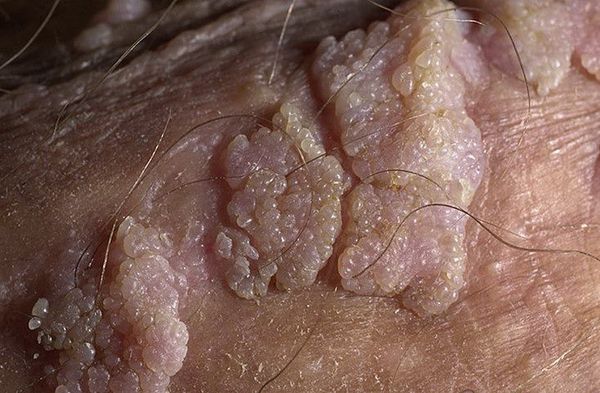
Кондиломами же называют остроконечные сосочковые бородавки, которые образуются на внешних и внутренних половых органах носителя вируса, и отличаются от эпидермальных папиллом структурой, цветом и консистенцией. Таким образом, кондиломы – это генитальные папилломы, вызванные ВПЧ 16, 18, 54, 56, 39, 73 типов.
Однако, причинный фактор, далеко не единственное отличие папилломы и кондиломы. Данные наросты отличает также путь передачи, который для классической папилломы может быть контактно бытовым, в то время как кондилома передается обычно посредством незащищенного полового контакта (в том числе и орального). Кроме половой системы, в редких случаях кондиломы могут поражать и слизистую оболочку рта.
Обе формы новообразований принято относить к доброкачественным структурам. Однако кондиломы, в отличие от любых других папиллом, обладают существенно большим уровнем онкогенности, что может привести к злокачественному перерождению новообразования, с последующим развития онкологического процесса. Так, доказано, что кондиломы шейки матки в 50% случаев трансформируются в раковую опухоль.
Лечение папилломы и кондиломы
Заметив на теле любое проявление патологического разрастания тканей, следует немедленно обратиться за профессиональной консультацией к врачу, который определит вид новообразования и разработает рациональную схему терапии. Чаще всего лечение папилломы, как и кондиломы, предполагает проведение трех основных этапов:
При этом последний пункт для классических папиллом не считается обязательным, в случае если бородавка не доставляет пациенту физического и эстетического дискомфорта, в то время как кондиломы необходимо удалять немедленно после установления, с последующим гистологическим анализом, полученных в ходе удаления тканей.
Такое мероприятие направленно на предотвращение злокачественного перерождения кондиломы. Если в процессе диагностики специалисты выявляет наличие онкомаркеров, пациенту назначается дополнительная цитостатическая терапия.
Методы устранения папиллом и кондилом одинаковы. Пациенту могут быть предложены следующие способы удаления новообразований любой локализации:
В случае наличия на теле пациента кондилом, как впрочем и папиллом, следует сделать выбор в пользу наименее травматичной методики – лазерной деструкции новообразований. Данная процедура займет всего несколько минут и не потребует специальной подготовки и последующей реабилитации.
Кроме того, правильно проведенное лазерное удаление папилломы и кондиломы позволяет минимизировать риск развития рецидивов и формирования шрама или рубца на коже и слизистой оболочке. В силу того, что манипуляция безболезненна, локализация дефекта не имеет принципиального значения для проведения лазерной коррекции.
Обратитесь в клинику «НЕОМЕД» и избавьтесь от кожных новообразований раз и навсегда.
Безобидны ли папилломы, как кажутся?
Вирус папилломы человека (ВПЧ) — венерическое заболевание?
Итак, к «новым» ЗППП мы относим: хламидиоз, микоплазмоз, уреаплазмоз, гарднереллез, герпес половых органов, кандидоз, а также папилломавирус человека. Если наросты от папилломавируса образовались в областях половых или перианальных органов, то их называют «остроконечные кандиломы», а по сути — это один и тот же вирус, только разные его штаммы (виды).
Папиллома и кондилома — одно и то же?
Остроконечные кондиломы половых органов в области промежности иногда единичны, а иногда выглядят как наросты, напоминающие по виду цветную капусту. Иногда эти образования вызывают зуд, раздражение при прикосновении, иногда кровоточат. К врачам «СМ-Клиника» часто обращаются пациентки, которые, насмотревшись рекламы, годами лечатся «одной таблеткой»от якобы «обострений» кандидоза (молочницы). При обследовании выясняется, что мазок у таких пациенток в порядке, а часто повторяющийся зуд дают на самом деле кондиломы.
Папилломатоз в горле
Существует также папилломатоз респираторного тракта, когда ткань, выстилающая носоглотку, начинает разрастаться от носа до легких, также часто поражает гортань. Это тоже один из видов заболевания, вызванного вирусом папилломы, образования в данном случае считаются доброкачественными. Врачи «СМ-Клиника» хорошо диагностируют этот вид ВПЧ и успешно лечат, в то время как заболевание не всегда распознается участковыми или ЛОР-врачами, которые в лучшем случае разводят руками и прописывают полоскания.
Кто же подвержен риску получить вирус папилломы?
Папилломы и кондиломы могут появляться, исчезать и снова появляться, потому что они — проявления вирусной инфекции, и их наличие зависит от состояния защитных сил организма в настоящий момент, то есть иммунитета. Наиболее вероятно инфицирование у приверженцев курения и алкоголя, у тех, кто не разборчив в половых связях.
Достаточно находиться в тесном контакте или жить рядом с человеком-носителем вируса, искупаться в «грязном» бассейне или в душевой в общественной бане, да и просто пройтись по пляжу — как вирус, если ваш иммунитет не справится, вторгнется в вашу жизнь. Очень «любит» папилломавирус жару и повышенную влажность, когда ваша кожа не защищена одеждой. Он тут же находит себе пристанище на вашей разгоряченной коже.
Беременность при вирусе папилломы
Заражение от матери к плоду во время родов происходит практически в 98% случаев. Ребеночку, который проходит через родовые пути, буквально усеянными кондиломами, вирус попадает в рот и глаза, поэтому всем женщинам, планирующим беременность, следует заранее провериться и при необходимости пролечиться от ВПЧ и всех видов ЗППП. Только по окончании лечения можно планировать зачатие.
Если же заболевание было в скрытой форме и впервые обнаружилось во время беременности, а такое случается часто (иммунитет во время беременности ослабевает), то необходимо срочно обратиться к врачу: лечение папилломы во время беременности возможно.
Лечим папиллому
Учеными обнаружено более 100 разновидностей вируса ВПЧ, но некоторые виды остроконечной кандиломы могут привести к раку шейки матки, особенно подвиды ВПЧ (HPV) 16, 18, 31. А причиной тому то, что зачастую из-за бессимптомного течения, человек долгое время никуда не обращается! Диспансерные обследования исчезли из нашей жизни, потому и диагностика бывает довольно поздней.
Чтобы этого избежать, необходимо дважды в год посещать акушера-гинеколога, раз в год сдавать мазок на цитологию (его еще называют тест по Папаниколау или «мазок на атипию») на обнаружение предраковых изменений в шейке матки. Необходимо также пройти анализ крови на определение ДНК вируса методом ПЦР. Собственные лаборатории «СМ-Клиника» использует высококачественные реактивы для более точного определения результатов анализов. Пройдя их станет ясно, какие виды ПВЧ присутствуют или отсутствуют в вашем организме, стоит ли провести лечение.
Не забывайте, что появление папиллом указывает на неблагополучие в вашем организме: эти маленькие неприятнные кожные выступы, от которых просто избавиться, сигнализируют, что вы давно не показывались к врачу, и возможно, запустили гинекологические заболевания, болезни почек, гастрит или колит.
Ни в коем случае нельзя отрывать, перевязывать нитками, расчесывать папилломы — это провоцирует вирус на агрессивное «захватывание» новых территорий — он просто переселится в непораженный орган.
Удаление без следов и осложнений ведется в «СМ-Клиника» безболезненными методами, не оставляющими следов и шрамов. Также параллельно проводится повышающее иммунитет лечение.
Что такое кондиломы остроконечные? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданов Д. В., проктолога со стажем в 20 лет.
Определение болезни. Причины заболевания
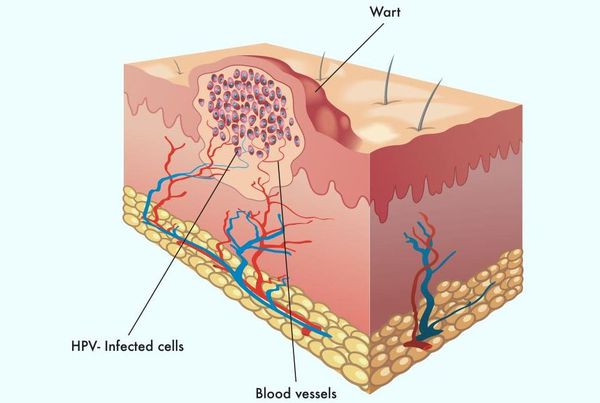
Остроконечные кондиломы — образования на коже, вызванные наличием в тканях вируса папилломы человека (ВПЧ). Активизация вирусов приводит к появлению разрастаний на поверхности кожи в области заднего прохода, наружных половых органов и анальном канале.
Другой распространённый синоним данной патологии — аногенитальные бородавки. Это заболевание описано ещё Гиппократом как «половая бородавка». Оно передаётся половым путём и склонно к рецидивам.
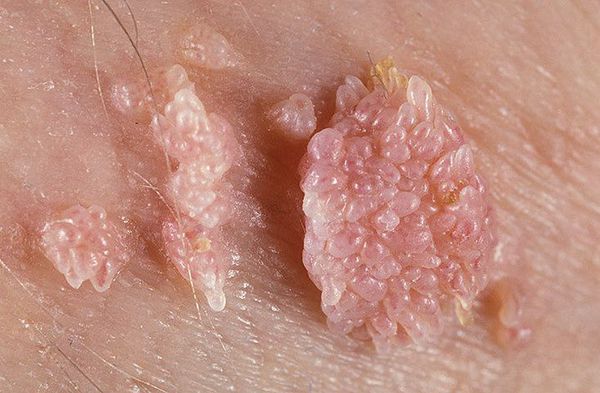
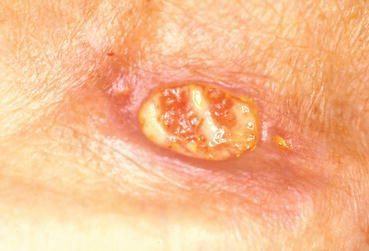
Аногенитальные бородавки представляют собой выступающие над поверхностью кожи объёмные мягкие выросты бледно-розового цвета с неоднородной поверхностью. Размеры и количество бородавок варьируются от единичных кондилом 1-2 мм в диаметре до множественных, часто сливных образований размером до 9-10 см и даже более.
Кондиломы могут появляться и вырастать до значительных размеров буквально за несколько дней.
Причиной появления кондилом является присутствие вируса папилломы человека в крови. В организм вирус попадает при половом контакте через дефекты в слизистой или коже. Возможен перинатальный путь передачи — ребёнок заражается во время родов от больной матери при прохождении по родовым путям. Также имеет место контактно-бытовой путь передачи, но данные об этом варианте передачи немногочисленны.
Длительное время после заражения человек может не подозревать о своём носительстве ВПЧ. Период инкубации зависит от особенностей иммунитета индивида и может длиться от двух месяцев до трёх лет. В дальнейшем, при снижении активности иммунных механизмов, в характерных локациях появляются бородавки (кондиломы). [7] [8] [16]
ВПЧ относится к одной из наиболее частых инфекций, передающихся половым путём (ИППП) — до 55-65% от общего числа заболеваний. [1] [4] [6] Опасность его состоит также в том, что носитель может не подозревать о своём заболевании и не иметь внешних признаков инфекции (выростов, бородавок).
Наиболее часто ВПЧ диагностируют у молодых людей в возрасте 18-25 лет. При половых контактах, даже с использованием барьерных контрацептивов (презервативов), вероятно заражение партнёров.
Известно до 600 видов ВПЧ (HPV), некоторые из которых проявляются бородавками кожи на груди, лице, подмышечных впадинах. Другие выбирают своей локализацией слизистые оболочки рта, половых органов или анального канала. При аногенитальных кондиломах чаще выявляют 6 и 11 типы HPV (папилломавируса). [4]
Симптомы остроконечных кондилом
Вне обострения наличие ВПЧ в крови никак не проявляется. При активации вирусной инфекции симптомы болезни могут появиться буквально за несколько часов:
– на коже вокруг ануса, в промежности, на уздечке, головке полового члена, губках наружного отверстия мочеиспускательного канала у мужчин;
– на слизистой половых губ у женщин, в уретре у мужчин;
Другим вариантом проявления ВПЧ может стать наличие в области промежности папул с бархатистой поверхностью или пятен серовато-бурого, розового или красновато-коричневого цвета. [2] Такие морфологические формы встречаются намного реже и часто вызывают затруднение при постановке первичного диагноза.
Патогенез остроконечных кондилом
Ключевым моментом в патогенезе заболевания становится проникновение HPV в организм хозяина. При однократном половом контакте вероятность заражения составляет 80%, затем при хорошем состоянии иммунной системы инфекционные агенты подвергаются элиминации (уничтожаются).
Вирусы различных типов адаптированы к определённому хозяину. Существуют сотни типов вирусов, многие из них не опасны для человека, так как тропны к тканям млекопитающих, рептилий и птиц и вызывают у них доброкачественные опухоли (образование папиллом). [3]
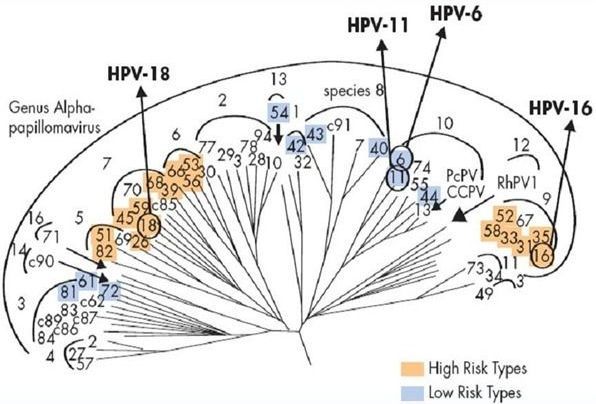
При изучении ВПЧ выделили три рода вирусов — альфа, бета, гамма. Из них аногенитальные поражения вызывают папилломавирусы первой группы (α). Инфекционные агенты, относящиеся к родам Бета и Гамма, чаще встречаются при папилломах ороговевающего эпителия [3] — появляются подошвенные, ладонные бородавки.
В родах при классификации вирусов выделили типы (генотипы). Они обозначаются арабскими цифрами. Из сотни генотипов вирионов выделяют частицы с высоким канцерогенным риском – это α 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59. Их выявляют в 90-95% случаев при злокачественных процессах шейки матки, влагалища и вульвы. Особенно значимы 16 и 18 типы. Такие онкогенные типы ВПЧ, содержащие в своём ДНК белки Е6 и Е7, способны подавлять активность белков-супрессоров опухолей р53 и рRb, приводя к быстрому злокачественному перерождению папиллом в карциномы.
Порядка 90% случаев аногенитальных кондилом вызываются ВПЧ α 6 и 11. Это возбудители низкого канцерогенного риска. [5] К этой же группе низкого риска относят ВПЧ 40, 42, 43, 44, 54, 61, 72, 81.
Проникновение
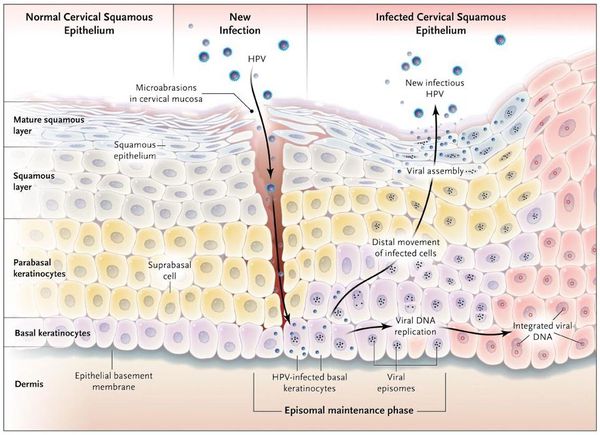
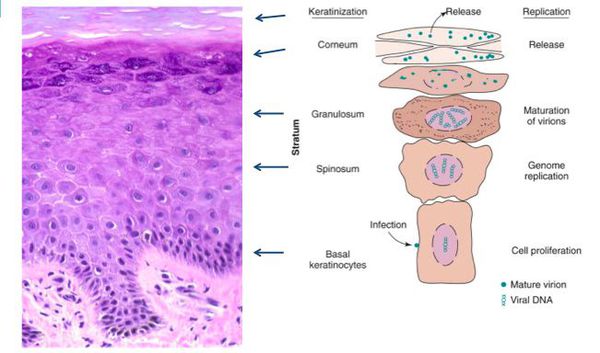
Вирионы через микроскопические повреждения проникают в базальный слой эпителия, затем прикрепляются к белкам мембраны клетки. Далее они задействуют механизм рецепторного эндоцитоза (при участии интегрина и белка L1 из вирусного капсида) и попадают в цитоплазму. Белок L2 из капсида вируса способствует высвобождению ДНК вируса и попаданию его в ядро. [5]
Размножение
Белки Е1 и Е2 из ДНК вируса участвуют в репликации чужеродного генома в ядре поражённой клетки. При этом способность к делению и воспроизводству собственной ДНК клетка сохраняет. Размножая свою ДНК, вирус обеспечивает её присутствие в виде эписом в цитоплазме (около 100 на клетку). Такая совместная «работа» вируса и клетки хозяина приводит к сбою в процессах пролиферации (размножения клеток) и дифференцировки в базальном слое, приводя к визуальным проявлениям.
Проявления
Появляются аномальные эндофитные или экзофитные выросты эпителия — папилломы, пятна или кондиломы. Рыхлая слизистая или атипичный эпителий выростов склонен к быстрой травматизации и мацерации (размягчению). На таком фоне быстрее присоединяется вторичная инфекция, появляются болезненность, дискомфорт, обильное отделяемое, воспаление, отёк, неприятный запах, изъязвление кондилом. [2] [3]
В клетках базального слоя происходит активная репликация вируса, по мере дифференцировки клеток кондилом их кровоснабжение резко обедняется, редуцируют центральные сосуды. Но, оставаясь в верхних слоях эпителия в неактивной форме, именно здесь вирус опасен в плане контактного инфицирования.
При гистоанализе биопсийных материалов эпителий утолщён, выявляются участки акантоза, папилломатоза. Обнаруживаются койлоциты (изменённые в размерах клетки со светлой цитоплазмой, множеством вакуолей, перинуклеарным светлым ободком). Их ядра гиперхроматичны. Часто встречаются клетки с двумя ядрами и более. [8]
Из вышеперечисленного можно сделать вывод: вирусы, вызывающие образование аногенитальных бородавок, в 90% случаев относятся к типам α 6 и 11 HPV. [6] [7] Они с низкой степенью вероятности могут вызвать малигнизацию (раковое перерождение). Однако часты случаи совместной персистенции (пребывания) вирусов различных типов у одного носителя. Это обязывает пациента и доктора особенно внимательно относится к профилактическим осмотрам, их качеству и регулярности для предотвращения аноректального рака.
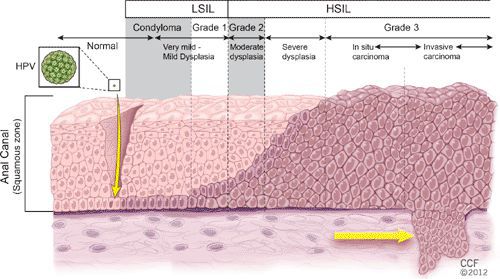
Классификация и стадии развития остроконечных кондилом
Остроконечные кондилломы являются наиболее частыми, классическими проявлениями папилломавирусной инфекции кожи и слизистых в аногенитальной области — до 65% от числа заболеваний, передающихся половым путёv. [1]
Другими диагностическими находками могут быть:
Хотя болезнь (гигантская папиллома) ассоциируется с типами вирусов 6 и 11, с низким риском канцерогенеза, именно в случаях гигантских папиллом происходит подавление белка-супрессора опухолей р53, и образование трансформируется в плоскоклеточный рак. Причиной такой частой малигнизации (озлокачествления) может быть наличие иммунодефицитных состояний, ассоциированных инфекций, хронических дистрофических состояний кожи (склероатрофический лихен, красный плоский лишай). Даже после радикального хирургического лечения [9] папиллома Бушке — Левенштейна склонна к частому рецидивированию. [10]
Осложнения остроконечных кондилом
Эстетические проблемы. Быстро разрастающаяся ткань кондилом, помимо физического дискомфорта, приносит массу неудобств пациенту. Выросты в области наружных половых органов, заднего прохода значительно снижают самооценку и мешают полноценной половой жизни и правильной гигиене.
Нагноение, воспаление. Аногенитальные бородавки имеют свойство быстро травмироваться при незначительных механических воздействиях или трении. Эти микротравмы, ранки становятся воротами для вторичного инфицирования. Появляются эрозии, перифокальное воспаление. Раны начинают мацерироваться (мокнуть), нагнаиваться. При развитии осложнения присоединяются неприятный запах и боль. Проводить тщательную гигиеническую обработку перианальной области из-за разрастаний становится невозможным, что ещё больше усугубляет воспалительный процесс.
Малигнизация. Типы вирусов с высокой канцерогенной активностью, персистируя (долго находясь) в коже и слизистых, приводят к трансформации клеток и их перерождению в атипичные (раковые) клетки. Как уже упоминалось, аногенитальные бородавки обычно не так опасны в плане раковой трансформации, как вирусное поражение шейки матки (ВПЧ 16, 18 типов и т. д). Но проблема может появиться, если у пациента присутствует два и более типов вируса с различными индексами канцерогенности и имеется иммунодефицитное состояние.
Важно изменение образа жизни в целом для постоянного поддержания здоровья и предупреждения активизации дремлющих вирионов.
Диагностика остроконечных кондилом
При выявлении остроконечных кондилом в перианальной зоне целью дополнительных диагностических исследований является уточнение генотипа ВПЧ, а также исключение внешне схожих с ними образований:
Быстрым способом установления ВПЧ в образованиях (кондилломах) во время приёма является проба с 5% раствором уксусной кислоты. Под воздействием этого вещества папилломы, вызванные HPV, бледнеют, приобретая сероватый, бледный оттенок, в них визуализируется характерный капиллярный рисунок. Исследование носит предварительных характер.
Минимальные лабораторные исследования:
При частых рецидивах болезни, крупных размерах опухолей, быстром их росте или сомнительном диагнозе прибегают к дополнительным методам исследования.
При частых обострениях проводится исследование имунного статуса.
При подозрении на злокачественное перерождение кондилом, папилломах на широком основании, нетипичных выделениях из влагалища или прямой кишки проводят:
Часто пациенты направляются на консультацию к гинекологу, урологу, онкологу и дерматовенерологу.
Лечение остроконечных кондилом
В случае с остроконечными кондиломами наиболее результативен комплексный подход к лечению. Следует обязательно информировать пациента о необходимости лечения половых партнёров, их возможном носительстве ВПЧ.
Даются общие рекомендации о необходимости модификации образа жизни для поддержания адекватного состояния иммунитета, предупреждения дополнительного инфицирования другими ИППП:
Консервативное лечение
Применяются препараты, стимулирующие местный и гуморальный иммунный ответ. Это необходимо, так как у всех больных с папилломатозным поражением выявлялись нарушения интерферонового статуса (системы врождённого иммунитета). [1] Противопоказаниями к терапии иммуномодуляторами являются папилломы на широком основании.
Редуцирование симптомов возможно в трёх из четырёх случаев (до 84%) при единичных кондиломах небольших размеров. [1] [17]
При упорном, рецидивирующем течении болезни, а также если больного беспокоят эстетические моменты, для профилактики раковой трансформации прибегают к хирургическим методам.
Хирургическое лечение
В зависимости от размеров, формы, расположения кондиломы и предпочтений хирурга возможно применение химических, физических, цитотоксических методов удаления.
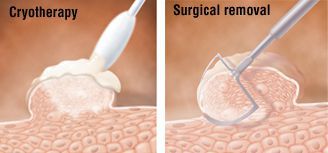
Физические методы применяются при любых размерах и расположении аногенитальных бородавок. По выбору используется скальпель, лазерная вапоризация, криодеструкция (разрушение ткани бородавки экстремально низкими температурами под воздействием жидкого азота) или радиоволновой способ (radioSURG).
Ткани иссекаются включительно с собственной пластиной дермы. Если удаляется кондилома анального канала, дно раны образует внутренний сфинктер. В перианальной зоне дно раны должна составлять подкожная клетчатка.
Удаление образований не проводится без консультации онколога, если есть малейшие подозрения на малигнизацию (изъязвление, некроз, инфильтративный рост).
Обычно при иссечении кондиломы достаточно местной или спинальной анальгезии (снижения чувствительности к боли). Госпитализация может проводиться в случаях некоторых сопутствующих заболеваний (патология свертывания и другие), а также при невозможности амбулаторного лечения.
Цитотоксические методы предполагают использование препаратов «Подофиллин» и «Подофиллотоксин». Есть ограничения к применению метода: таким обазом лечат только единичные небольшие кондиломы, расположенные вне анального канала и влагалища. Применение препаратов в каждом пятом случае может вызвать местную реакцию в виде раздражения, зуда, воспаления и т. д. Частота рецидивов колеблется в диапазоне от 31 до 70% случаев. [1] [16]
Химические методы подразумевают применение 80-90% раствора трихлоруксусной кислоты, «Солкодерма» (комбинация концентрированных кислот) или «Ферезола» (комбинация трикрезола и фенола). Действие препаратов основано на локальной деструкции папиллом: образуется некротизированный участок коагулированной ткани, кондилома мумифицируется и отпадает. Метод эффективен при небольших единичных бородавках. Частота рецидивов меньше, чем у предыдущего метода.
Прогноз. Профилактика
Прогноз при своевременном и адекватном лечении остроконечных кондилом благоприятный. Обязательно проведение гистологического исследования удалённых образований для исключения диагноза злокачественной опухоли. В сомнительных случаях необходимы дополнительные консультации гинеколога, дерматовенеролога, онколога, радиолога, лабораторные и инструментальные исследования.
При комплексном лечении обычно все симптомы исчезают. Однако не исключены рецидивы, частота которых колеблется от 10 до 50% и более. На увеличение риска рецидивов влияет общее состояние здоровья пациента, наличие у него сопутствующих заболеваний и иммунодефицитных состояний.
Профилактика включает в себя:
До начала половой жизни можно по схеме пройти вакцинацию поливалентной вакциной от ВПЧ 6, 11, 16, 18 типов (самые частые причины остроконечных кондилом — HPV 6 и 11) и рака шейки матки (HPV 16 и 18). Рекомендуемый возраст для введения вакцины — 9-17 лет (к примеру, в календаре США от 2015 года рекомендуемы возраст вакцинации — 9-11 лет). В ряде стран (США, Австрия, Германия, Франция и др.) вакцинация включена в календарь обязательных прививок. В России в настоящее время это добровольная процедура. [18]