Синдром портальной гипертензии
Введение
Кровь, питающая ряд органов брюшной полости, отводится по единому венозному руслу. Эта вена называется (учитывая ее расположение) воротной или портальной веной печени; она имеет множество ответвлений и является наиболее крупной веной в организме человека, достигая в диаметре 8-12 мм. Как и в любом ином магистральном кровеносном сосуде, в воротной вене должно постоянно поддерживаться определенное кровяное давление – здесь оно в норме составляет от 5-7 до 10-12 мм рт. ст. Хроническое превышение этого уровня приводит к общим нарушениям гемо- и гидродинамики брюшной полости, дегенеративным изменениям в тканях и другим тяжелым последствиям, которые в совокупности образуют синдром портальной гипертензии.
По определению, синдром не является самостоятельным заболеванием; это устойчивое, повторяющееся сочетание взаимосвязанных клинических симптомов, которое может формироваться в силу разных причин, но обладает собственными специфическими закономерностями развития и протекания. Это в полной мере касается и синдрома портальной гипертензии.
Причины
Выделяют две основные группы причин развития портальной гипертензии: внепеченочные и внутрипеченочные. На этих же критериях (конкретная локализация блока воротной вены) построены общепринятые ее классификации, обычно включающие под- или предпеченочную форму, внутрипеченочную (с несколькими подтипами), надпеченочную и смешанную.
Согласно доступной медицинской статистике, наиболее распространенной (85-90%) является внутрипеченочная локализация нарушений портально-венозного оттока. В этиологическом плане внутрипеченочная портальная гипертензия чаще всего обусловлена циррозом печени или иным процессом дегенеративного замещения паренхиматозных клеток соединительной тканью.
Предпеченочная форма составляет 10-12% в общем объеме портальной гипертензии и, как правило, развивается вследствие механического давления (например, злокачественной опухолью), врожденных или приобретенных аномалий анатомического строения вены, воспалительного процесса в миокарде, обструктивного тромбоза Бадда-Киари и пр.
Частота надпеченочной (постпеченочной) формы не превышает 3-4%; причинами обычно становятся прорастание опухоли, тромбоз, эндофлебит печеночных вен.
В целом, к перечню этиопатогенетических факторов портальной гипертензии следует добавить все разновидности гепатитов, онкозаболевания, патологию билиарной (желчевыводящей) и сердечнососудистой систем, последствия травм и некоторых хирургических вмешательств, отравления (медикаментами, грибами, соединениями меди и пр.), ожоги. Кроме того, портальная гипертензия нередко развивается на фоне жизнеугрожающих состояний в ходе реанимационных мероприятий.
Симптоматика
Классическая триада симптомов включает варикозное расширение вен пищевода и верхних отделов желудка (в 85% случаев), спленомегалию (селезенка в той или иной степени увеличена практически всегда) и асцит (массивное скопление жидкости в брюшной полости).
Ранние проявления синдрома портальной гипертензии могут быть неспецифическими: признаки диспепсии (абдоминальные боли и тяжесть в животе, тошнота, различные проблемы с дефекацией, метеоризм и т.д.). Кроме того, по мере нарастания выраженности нарушений кровоснабжения печени снижается ее способность к выполнению дезинтоксикационных функций, что отражается и на функционировании мозга, – развивается т.н. печеночная энцефалопатия с присущей ей психоневрологической симптоматикой. При тяжелой печеночной недостаточности наблюдается желтуха. Прямую угрозу жизни несут (и нередко приводят к летальному исходу) внутренние кровотечения из растянутых и истонченных венозных стенок.
Выраженность, стадийность и скорость появления симптомов в значительной мере различаются при разных типах портальной гипертензии. Так, «водянка живота» (асцит) в одних случаях развивается постепенно, в других остро, и т.д.
Диагностика
Диагноз устанавливается путем сопоставления жалоб, анамнестических данных, результатов клинического осмотра и инструментального обследования. В частности, необходимой и обязательной является ФГДС (фиброгастродуоденоскопия), в ходе которой визуализируются вены пищевода и желудка, оценивается их статус и собирается другая клинически значимая информация. Назначают УЗИ в дуплекс-режиме, рентгенографию, по необходимости – дополнительные методы исследования селезенки и гепатобилиарной системы (сканирование печени, спленоманометрия, спленопортография, КТ, МРТ и т.д.).
Лечение
Синдром портальной гипертензии, в целом, весьма проблематичен в терапевтическом плане. Амбулаторное консервативное лечение и курсы поддерживающей терапии могут занимать несколько лет; назначаются «прицельные» гипотензивные средства для снижения давления в воротной, нижней полой и печеночных венах, вазо- и гепатопротекторы. Однако с усугублением ситуации амбулаторное лечение становится все менее эффективным, и пациента приходится госпитализировать, – сроки стационарного лечения варьируют от двух недель до месяца и более.
Масштабы и цели хирургического вмешательства, – если оно целесообразно и необходимо, – определяются особенностями конкретного случая: в различных ситуациях основной задачей может быть восстановление венозной проходимости, коррекция путей отвода крови, удаление из брюшной полости избыточной жидкости при асците, склерозирование расширенных и кровоточащих вен пищевода, и т.д. Однако относительными или абсолютными противопоказаниями к операции могут становиться сопутствующие хронические заболевания, беременность, пожилой возраст, тяжелое общее состояние пациента (обусловленное, например, выраженной печеночной недостаточностью).
Отдаленный прогноз при некоторых формах синдрома портальной гипертензии (внутрипеченочная, надпеченочная) неблагоприятен, особенно при пищеводно-желудочных геморрагиях у больных циррозом печени. В других случаях оперативное вмешательство может значительно улучшить ситуацию. Однако единственным радикальным лечением в настоящее время остается трансплантация печени.
Тип конфлюенса желчных протоков: неочевидный предрасполагающий фактор развития гилюсной холангиокарциномы?
Полный текст:
Аннотация
Материал и методы. В исследование было включено 203 больных с опухолью Клацкина (основная группа) и 191 пациент без билиарной патологии (контрольная группа). Всем больным была проведена МРТ брюшной полости с МР-холангиопанкреатографией (МРХПГ). Кроме того, 141 больному гилюсной холангиокарциномой была выполнена прямая холангиография. Конфлюенсы желчных протоков типировались по классификации Накамура.
Результаты. В основной группе конфлюенсы I, II, III, IV и V типов по Накамура встречались в 27,6; 22,2; 1,5; 36,0 и 2,4 % случаев соответственно; в 10,3 % наблюдений типировать конфлюенс не удалось. В контрольной группе распределение типов конфлюенса желчных протоков в целом соответствовало общепопуляционному: I, II, III, IV и V типы были выявлены у 75,0; 9,3; 0,5; 14,2 и 1,0 % больных соответственно. Различия между группами были значимыми (p
115478, Москва, Каширское шоссе, 24
115478, Москва, Каширское шоссе, 24
115478, Москва, Каширское шоссе, 24
115478, Москва, Каширское шоссе, 24
115478, Москва, Каширское шоссе, 24
115478, Москва, Каширское шоссе, 24
115478, Москва, Каширское шоссе, 24
115478, Москва, Каширское шоссе, 24
115478, Москва, Каширское шоссе, 24
Список литературы
1. Bismuth H., Corlette M.B. Intrahepatic cholangioenteric anastomosis in carcinoma of the hilus of the liver. Surg Gynecol Obstet. 1975; 140(2): 170-178.
2. Klatskin G. Adenocarcinoma of the hepatic duct at its bifurcation within the porta hepatis. An unusual tumor with distinctive clinical and pathological features. Am J Med. 1965; 38: 241-256. doi: 10.1016/0002-9343(65)90178-6.
3. DekaP., IslamM., JindalD., KumarN.,AroraA., Negi S.S. Analysis of biliary anatomy according to different classification systems. Indian J Gastroenterol. 2014; 33(1): 23-30. doi: 10.1007/s12664-013-0371-9.
4. Hekimoglu K., Ustundag Y., Dusak A., Erdem Z., Karademir B., Aydemir S., Gundogdu S. MRCP vs ERCP in the evaluation of biliary pathologies: Review of current literature. J Dig Dis. 2008; 9(3): 162-169. doi: doi:10.1111/j.1751-2980.2008.00339.x.
5. Huang T.L., Cheng Y.F., Chen CP., Chen T.Y., Lee T.Y. Variants of the bile ducts: clinical application in the potential donor of living-related hepatic transplantation. Transplant Proc. 1996; 28(3): 1669-1670.
6. Couinaud C. Le foie: etudes anatomiques et chirurgicales. 1957, Paris: Masson & Cie. [Couinaud C. The liver: anatomical and surgical studies. 1957, Paris: Masson & Cie. (In French)].
7. Mariolis-Sapsakos T., Kalles V, Papatheodorou K., Goutas N., Papapanagiotou I., Flessas I., Kaklamanos I., Arvanitis D.L., Konstan-tinou E., Sgantzos M.N. Anatomic Variations of the Right Hepatic Duct: Results and Surgical Implications from a Cadaveric Study. Anat. Res. Internat. 2012; 2012: 5. doi: 10.1155/2012/838179.
8. Nakamura T., TanakaK., Kiuchi T., KasaharaM., Oike F, UedaM., Kaihara S., Egawa H., Ozden I., Kobayashi N., Uemoto S. Anatomical variations and surgical strategies in right lobe living donor liver transplantation: lessons from 120 cases. Transplantation. 2002; 73(12): 1896-1903. doi: 10.1097/00007890-200206270-00008.
9. TakeishiK., ShirabeK., Yoshida Y., Tsutsui Y.,Kurihara T.,KimuraK., Itoh S., Harimoto N., Yamashita Y.-I., Ikegami T., Yoshizumi T., Nishie A., Maehara Y. Correlation Between Portal Vein Anatomy and Bile Duct Variation in 407 Living Liver Donors. Am J Transplant. 2015; 15(1): 155-160. doi: doi:10.1111/ajt.12965.
10. Bird N., McKenna A., Dunne D., Francis B., Fenwick S., Poston G., Jones R., Malik H. Role of a pre-operative radiological scoring system in determining resectability for potentially resectable hilar cholangio-carcinoma. Eur J Surg Oncol. 2019 Feb; 45(2): 192-197. doi: 10.1016/j.ejso.2018.08.018.
11. BrownK.M., GellerD.A. Proximal biliary tumors. Surg Clin North Am. 2014; 94(2): 311-323. doi: 10.1016/j.suc.2013.12.003.
12. Matsuo K., Rocha F.G., Ito K., DA ngeli ca M.I., A llen PJ., Fong Y., DeMatteo R.P., Gonen M., Endo I., Jarnagin W.R. The Blumgart Preoperative Staging System for Hilar Cholangiocarcinoma: Analysis of Resectability and Outcomes in 380 Patients. J Am Coll Surg. 2012; 215(3): 343-355. doi: 10.1016/j.jamcollsurg.2012.05.025.
13. McHughM.L. Interrater reliability: the kappa statistic. Biochem Med (Zagreb). 2012; 22(3): 276-82. doi: 10.11613/BM.2012.031.
14. Ratti F, Cipriani F., Piozzi G., Catena M., Paganelli M., Aldri-ghetti L. Comparative Analysis of Left- Versus Right-sided Resection in Klatskin Tumor Surgery: can Lesion Side be Considered a Prognostic Factor? J Gastrointest Surg. 2015; 19(7): 1324-1333. doi: 10.1007/s11605-015-2840-1.
15. Han I.W., Jang J.-Y., Kang M.J.,Kwon W., ParkJ.W., Chang Y.R., Kim S.-W. Role of resection for Bismuth type IV hilar cholangiocarcinoma and analysis of determining factors for curative resection. Ann Surg Ttreatm Res. 2014; 87(2): 87-93. doi: 10.4174/astr.2014.87.2.87.
16. Ji G.W., Zhu F.P., Wang K., Jiao C.Y., Shao Z.C., Li X.C. Clinical Implications of Biliary Confluence Pattern for Bismuth-Corlette Type IV Hilar Cholangiocarcinoma Applied to Hemihepatectomy. J Gastrointest Surg. 2017; 21(4): 666-675. doi: 10.1007/s11605-017-3377-2.
17. van Gulik T.M., GoumaD.J. Changing perspectives in the assessment of resectability of hilar cholangiocarcinoma. Ann Surg Oncol. 2007; 14(7): 1969-71, doi: 10.1245/s10434-007-9394-8.
18. Malhi H., Gores G.J. Cholangiocarcinoma: modern advances in understanding a deadly old disease. J Hepatol. 2006; 45(6): 856-867. doi: 10.1016/j.jhep.2006.09.001.
19. Valero V, Cosgrove D., Herman J.M., Pawlik T.M. Management of perihilar cholangiocarcinoma in the era of multimodal therapy. Exp Rev Gastroenterol Hepatol. 2012; 6(4): 481-495. doi: 10.1586/egh.12.20.
20. Carter R.F., Saypol G.M. Transabdominal cholangiography. JAMA. 1952; 148(4): 253-255.
21. Wallner B.K., Schumacher K.A., Weidenmaier W., Friedrich J.M. Dilated biliary tract: evaluation with MR cholangiography with a T2-weighted contrast-enhanced fast sequence. Radiology. 1991; 181(3): 805-8. doi: 10.1148/radiology.181.3.1947101.
22. Галян Т.Н., Семенков А.В., Сандриков В.А., Ховрин В.В., Ким С.Ю., Бурмистров Д.С., Коротеева Н.А., Богданов-Березовский А.А. Возможности МР-холангиографии в предоперационной оценке вариантного строения желчных протоков фрагментов печени у живых доноров. Анналы хирургической гепатологии. 2010; 15(4): 5764.
23. ZhengX., Shen G., Wang C., Li Y., DunphyD., Hasan T., Brinker C.J., Su B.L. Bio-inspired Murray materials for mass transfer and activity. Nat Comm. 2017; 8: 14921. doi: 10.1038/ncomms14921.
24. Miguel A.F. Toward an optimal design principle in symmetric and asymmetric tree flow networks. J Theor Biol. 2016; 389: 101-109. doi: 10.1016/j.jtbi.2015.10.027.
25. Sznitman J. Respiratory microflows in the pulmonary acinus. J Biomech. 2013; 46(2): 284-298. doi: 10.1016/j.jbiomech.2012.10.028.
26. Ramesh Babu C.S., Sharma M. Biliary tract anatomy and its relationship with venous drainage. J Clin Exp Hepatol. 2014; 4(Suppl. 1): S18S26. doi: 10.1016/j.jceh.2013.05.002.
27. CadamuroM., Brivio S., Stecca T., KaffeE.,Mariotti V, Milani C., FiorottoR., Spirli C., StrazzaboscoM., FabrisL. Animal models of cholangiocarcinoma: What they teach us about the human disease. Clin Res Hepatol Gastroenterol. 2018; 42(5): 403-415. doi: 10.1016/j.clinre.2018.04.008.
28. Kuchumov A.G., Gilev V, Popov V, Samartsev V, Gavrilov VNon-Newtonian flow of pathological bile in the biliary system: experimental investigation and CFD simulations. Korea-Australia Rheology J. 2014; 26(1): 81-90. doi: 10.1007/s13367-014-0009-1.
29. MunsonB.R., Young D.F., Okiishi T.H. A Brief Introduction to Fluid Mechanics. 6 ed. 2009, New Jersey: John Wiley and Sons, Inc. 725 p.
Для цитирования:
Шориков М.А., Сергеева О.Н., Францев Д.Ю., Лаптева М.Г., Решетаров И.Д., Мороз Е.А., Кукушкин А.В., Виршке Э.Р., Долгушин Б.И. Тип конфлюенса желчных протоков: неочевидный предрасполагающий фактор развития гилюсной холангиокарциномы? Сибирский онкологический журнал. 2020;19(2):5-16. https://doi.org/10.21294/1814-4861-2020-19-2-5-16
For citation:
Shorikov M.A., Sergeeva O.N., Frantsev D.Yu., Lapteva M.G., Reshetarov I.D., Moroz E.A., Kukushkin A.V., Virshke Е.R., Dolgushin B.I. Variations of bile duct confluence: uncommon risk factor for hilar cholagiocarcinoma? Siberian journal of oncology. 2020;19(2):5-16. (In Russ.) https://doi.org/10.21294/1814-4861-2020-19-2-5-16
CONFLUENCE
Смотреть что такое CONFLUENCE в других словарях:
CONFLUENCE
[`kɔnflʊəns]слияние; пересечениеместо слиянияобщее течение после слияниястечение, слияниескопление народа, толпасобрание вещей, совокупность, скопление. смотреть
CONFLUENCE
confluence: translationSynonyms and related words:accompaniment, accordance, affluence, afflux, affluxion, agglomeration, agglutination, aggregation, a. смотреть
CONFLUENCE
Confluence: translationThe combination of multiple strategies and ideas into one complete strategy. Confluence occurs when two separate ideas/strategie. смотреть
CONFLUENCE
CONFLUENCE
<ʹkɒnflʋəns>n 1. 1) слияние (рек); соединение (дорог) 2) место слияния или соединения built upon the
CONFLUENCE
сущ. 1) а) слияние (рек); пересечение (дорог) б) место слияния The city lies at the confluence of three rivers. — Город стоит у слияния трех рек. в) общее течение после слияния 2) стечение, слияние a happy confluence of weather and scenery — счастливое сочетание погоды и природы 3) а) скопление народа, толпа the vast confluence of people — огромное скопление народа б) собрание вещей, совокупность, скопление confluence of particles — скопление частиц. смотреть
CONFLUENCE
confluence [ʹkɒnflʋəns] n 1. 1) слияние (рек); соединение (дорог) 2) место слияния или соединения built upon the
CONFLUENCE
confluence [ˊkɒnflυəns] n 1) слия́ние (рек); пересече́ние (дорог); ме́сто слия́ния 2) стече́ние наро́да, толпа́
CONFLUENCE
confluence: translation1) the meeting or junction of two or more streams or the place where these streams meet 2) the stream or body of water formed by. смотреть
CONFLUENCE
f; мат. слияние, конфлюентность- confluence des points singuliers
CONFLUENCE
confluence: übersetzungkɔ̃flyɑ̃s f; GEO Zusammenfluss m
CONFLUENCE
1. слияние (рек, ледников); впадение (притока); место слияния или впадения 2. поток, возникший при слиянии * * *слияние
CONFLUENCE
1) слияние (рек); пересечение (дорог) место слияния в) общее течение после слияния 2) стечение, слияние 3) скопление народа, толпа собрание вещей, совокупность, скопление. смотреть
Конфлюэнс что это в медицине
а) Терминология:
1. Синоним:
• Тромбоз воротной вены
2. Определения:
• Нарушение проходимости воротной вены, возникающее остро или имеющее хроническое течение, обусловленное тромбозом либо опухолевой инвазией
• Хроническая окклюзия воротной вены с наличием множественных перипортальных коллатералей обозначается как «кавернозная трансформация»
1. Общая характеристика:
• Лучший диагностический критерий:
о Наличие гиподенсного тромба в воротной вене на КТ с контрастным усилением
о МРТ и цветовая допплерография:
— Отсутствие кровотока и эффекта потери сигнала, обусловленного током крови в воротной вене:
Может объясняться снижением скорости тока крови при портальной гипертензии
— Отсутствие визуализации воротной вены (при хронической окклюзии)
— Кавернозная трансформация воротной вены с появлением коллатералей в воротах печени
• Локализация:
о Любые отделы внутри- или внепеченочной части воротной вены
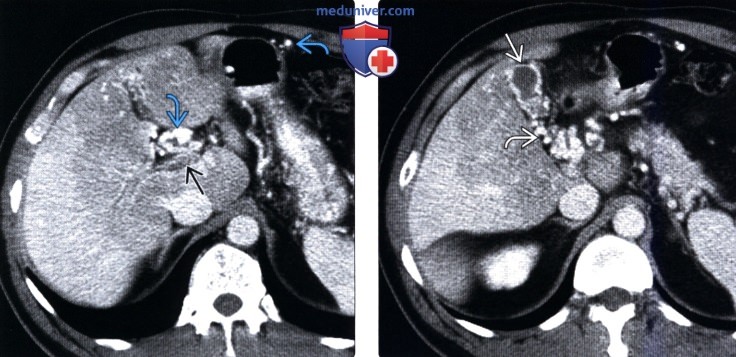
(Справа) На КТ срезе у этого же пациента определяется варикозное расширение вен, находящихся в стенке желчного пузыря и возле нее, что может ошибочно навести на мысль о первичном заболевании желчного пузыря. Варикозное расширение вен стенки желчного пузыря возникает практически исключительно у пациентов с тромбозом воротной вены и ее кавернозной трансформацией. 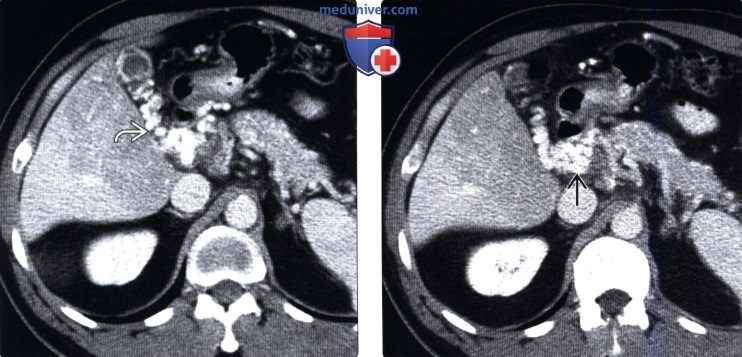
(Справа) На КТ срезе (этот же пациент) визуализируется «клубок» венозных коллатералей внутри головки поджелудочной железы и вокруг нее, который можно ошибочно принять за опухоль поджелудочной железы. 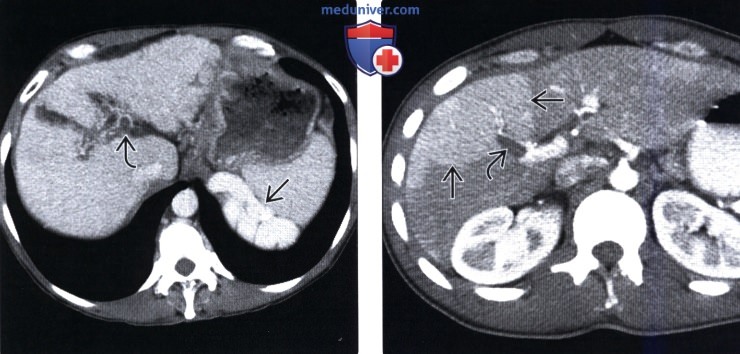
(Справа) На аксиальной КТ в артериальной фазе контрастного усиления у мужчины 28 лет, восстанавливающегося после огнестрельного ранения живота, определяется повышенное контрастное усиление переднего сегмента правой доли печени (ПРПП), обусловленное септическим тромбофлебитом и окклюзией передней сегментарной ветви воротной вены.
2. КТ признаки окклюзии воротной вены:
• КТ с контрастным усилением в случае острого тромбоза:
о Артериальная фаза (25-40 секунд после болюсного введения контраста):
— Увеличение плотности доли либо сегмента печени вследствие наличия артерио-портальных шунтов:
Преходящие различия плотности печени (ПРПП)
о Венозная фаза (60-70 секунд после введения контраста):
— Равномерное контрастное усиление печени
— Возможна визуализация гиподенсных тромбов
о Тромбоз, не приводящий к окклюзии: гиподенсный тромб заполняет просвет воротной вены частично
о Тромбоз, вызывающий окклюзию: гиподенсный тромб полностью перекрывает просвет воротной вены:
— Распространенность тромбоза варьирует: возможно поражение основных внутрипеченочных ветвей воротной вены, селезеночной вены, верхней брыжеечной вены
— Вены, находящиеся проксимальнее зоны окклюзии, переполнены кровью; возникает отек брыжейки, утолщение стенки кишки в результате венозного застоя
— Могут обнаруживаться признаки илеуса; асцит, спленомегалия
• КТ с контрастным усилением при хроническом тромбозе воротной вены:
о Хроническая окклюзия (кавернозная трансформация) воротной вены:
— Многочисленные перипортальные коллатеральные вены, расположенные по ходу воротной вены
— Также часто обнаруживается варикозное расширение вен, находящихся около поджелудочной железы и в стенке желчного пузыря
о Отсутствует визуализация воротной вены и (или) селезеночной вены:
— Тромбированная вена напоминает «фиброзный тяж», не различимый методами лучевой диагностики
о Развитые портосистемные коллатерали:
— Например, селезеночно-почечный шунт; варикозно расширенные вены пищевода, околопупочные вены
о Сочетанные находки:
— Спленомегалия
— Атрофические изменения и гипертрофия различных отделов печени:
Гипертрофия центральных (глубоких) сегментов и атрофия периферических
Обусловливает скругление или фестончатый вид края печени
— Увеличение размеров печеночной артерии и (или) кровотока в ней
• КТ с контрастным усилением при опухолевой инвазии:
о Тромб может обусловливать расширение просвета вены:
— Диаметр воротной вены превышает 23 мм
о Тромбы в просвете сосуда могут накапливать контраст в различной степени:
— Возможно линейное накопление контраста в виде «нитей» и «полосок»:
Лучше обнаруживается в артериальной фазе контрастного усиления (двухфазная КТ)
— Часто также обнаруживается первичная опухоль в паренхиме печени или поджелудочной железы, в непосредственной близости от тромба
— Обычно в случае гепатоцеллюлярного рака
— Реже в случаях рака поджелудочной железы, холангиокарциномы, эндокринной опухоли поджелудочной железы, метастазов
3. МРТ признаки окклюзии воротной вены:
• Т1 ВИ:
о Дефект наполнения с высокой интенсивностью сигнала
• Т2 ВИ:
о Опухолевый тромб (в острой фазе), который характеризуется высокой интенсивностью сигнала
• T2*GRE:
о Опухоль, прорастающая в воротную вену, активно накапливающая контраст, особенно при использовании последовательностей градиентного эха
• Т1 ВИ с жироподавлением и контрастным усилением:
о Паренхима печени, в которую попадает кровь по системе тромбированной воротной вены, активно накапливает контраст в артериальной фазе вследствие усиления артериального кровотока:
— Преходящее повышение плотности печени
о Тромб в подострой фазе становится гиперинтенсивным на Т1 и Т2 ВИ в результате образования метгемоглобина
о МРТ с контрастным усилением:
— Опухолевые тромбы проявляются так же, как и на КТ с контрастным усилением (для них типично расширение просвета сосуда, контрастное усиление, локализация в непосредственной близости от опухоли)
4. УЗИ признаки окклюзии воротной вены:
• Серошкальное УЗИ:
о В острой фазе:
— Эхогенный или анэхогенный сгусток крови
о В подострой фазе:
— Сгусток становится изоэхогенным
• Цветовая допплерография:
о Отсутствие кровотока в воротной вене становится более очевидным
о В опухолевом тромбе прослеживаются кровеносные сосуды
о Частичный тромбоз:
— Дефект наполнения в просвете воротной вены
о Кавернозная трансформация:
— Многочисленные венозные коллатерали в воротах печени
— Крупные коллатерали могут быть ошибочно приняты за воротную вену
о Опухолевая инвазия воротной вены:
— «Артериализация» кровотока, пульсация, реверсивный ток крови
(Справа) На КТ срезе у этой же пациентки определяется окклюзия воротной вены визуализируются крупные коллатеральные вены. Обратите внимание на нарушение морфологии печени: гипертрофию ее центральных отделов и атрофию периферических, что обусловливает скругление ее краев. 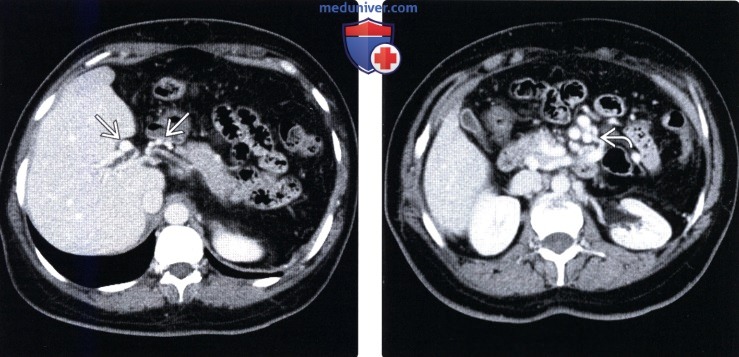
(Справа) На КТ срезе определяется большее количество венозных коллатералей в брыжейке (на фоне тромбоза воротной вены). 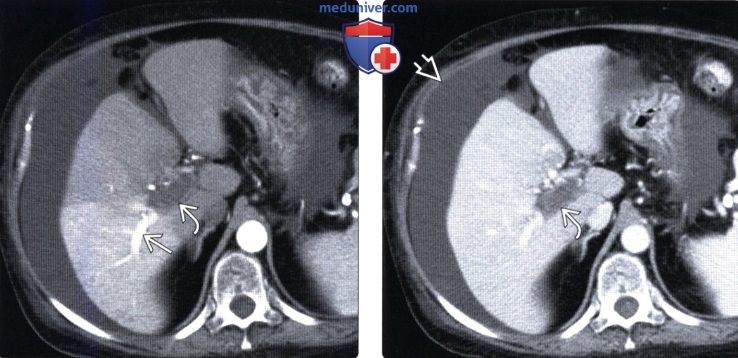
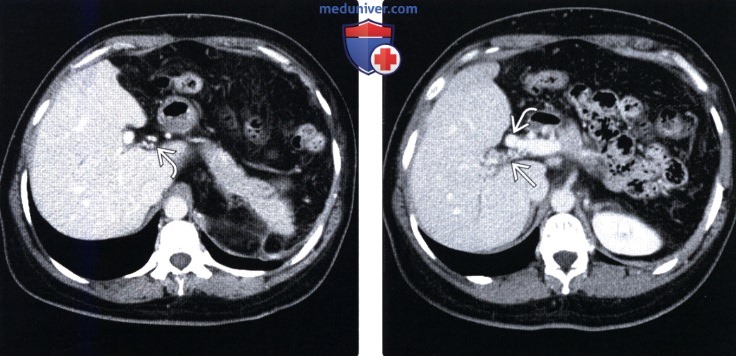
(Справа) На КТ в портально-венозной фазе контрастного усиления у этой же пациентки определяется равномерное контрастное усиление печени, асцит; визуализируется тромбированная правая долевая ветвь воротной вены.
в) Дифференциальная диагностика окклюзии воротной вены:
1. Артефакты, обусловленные током крови:
• Гиподенсные «псевдотромбы» из-за неравномерного смешивания крови
• Контрастное усиление становится равномерным на изображениях, полученных позже (в равновесную фазу)
2. Сдавливание извне:
• Сдавливание воротной вены могут вызвать узлы в воротах печени, объемные образования печени и поджелудочной железы
3. Синдром Бадда-Киари:
• Тромбоз печеночных вен (а не ветвей воротной вены) ± нижней полой вены
• Гипертрофия сохранных участков печени, расположенных центрально; атрофия и некроз периферических отделов
1. Общая характеристика:
• Этиология:
о Самые частые причины: цирроз печени и панкреатит
о Тромбоз:
— Стаз крови в результате обструкции синусоидов на фоне цирроза
— Острый панкреатит:
Сгусток крови попадает в воротную вену через селезеночную вену
— Септический тромбофлебит:
Обусловлен дивертикулитом, аппендицитом, интарперитонеальным абсцессом, воспалительной болезнью кишечника
— Повышенная свертываемость крови
о Опухолевая инвазия:
— Чаще всего обусловлена гепатоцеллюлярным раком (ГЦР)
— А также протоковым раком поджелудочной железы или нейроэндокринной опухолью
— Редко возникает на фоне метастатического поражения печени или холангиокарциномы
• Ассоциированные патологические изменения:
о Абсцесс печени и септический тромбофлебит
о Опухоли печени (например, ГЦР) и опухолевая инвазия
2. Стадирование, градация и классификация:
• Прорастание рака печени или поджелудочной железы в воротную вену существенно ухудшает прогноз
3. Микроскопия:
• Опухолевый тромб имеет ту же тканевую структуру, что и первичная опухоль
д) Клинические особенности:
1. Проявления окклюзии воротной вены:
• Наиболее частые признаки/симптомы:
о Нарушение функции печени
о Боль в животе, обусловленная застойными изменениями в кишечнике, непроходимостью (илеус), либо инфарктом
• Другие признаки/симптомы:
о Асцит
о Инцедентальная находка при лучевых методах исследования: часто обнаруживается в случаях далеко зашедшего цирроза печени
о Может являться первым проявлением гиперкоагуляции:
— Возникающие при этом морфологические и функциональные нарушения печени могут быть ошибочно интерпретированы как изменения, обусловленные циррозом
• Клинический профиль:
о Чаще всего заболевают пациенты, страдающие циррозом печени ± ГЦР
2. Демография:
• Возраст:
о Любой
3. Течение и прогноз:
• Тромб в воротной вене, не обусловливающий ее окклюзию, может лизироваться без каких-либо остаточных изменений либо с формированием незначительного рубца
• Окклюзионный тромбоз воротной вены означает постоянное, стойкое нарушение тока крови в ней:
о Смертность при портальной гипертензии обусловлена кровотечением из варикозно расширенных вен ЖКТ
о Снижение кровотока в печени, гибель клеток, регенеративные изменения
• Опухолевая инвазия воротной вены означает неблагоприятный прогноз:
о Делает невозможной трансплантацию печени или резекционное вмешательство, ограничивает возможность химиоэмболизации
4. Лечение:
• Антикоагулянты при остром, умеренно выраженном тромбозе (при удовлетворительном функциональном состоянии печени)
• Системный прием антибиотиков при септическом тромбофлебите
е) Диагностическая памятка:
1. Следует учесть:
• Необходимо провести дифференциальную диагностику между опухолью и «мягким» тромбом на фоне цирроза печени
2. Советы по интерпретации изображений:
• Тромб, который накапливает контраст и прорастает в окружающие ткани, представляет собой опухоль
3. Необходимо отразить в заключении:
• Тромбоз или фиброз внепеченочной части воротной вены (может осложнить трансплантацию печени или вовсе сделать ее невозможной)
ж) Список использованной литературы:
1. Girleanu I et al.: Natural course of nonmalignant partial portal vein thrombosis in cirrhotic patients. Saudi J Gastroenterol. 20(5):288-292, 2014
2. Francoz C et al: Portal vein thrombosis, cirrhosis, and liver transplantation. J Hepatol. 57(1):203-12, 2012
3. Gaba RC: Chemoembolization practice patterns and technical methods among interventional radiologists: results of an online survey. AJR Am J Roentgenol. 198(3):692-9, 2012
4. Tublin ME et al: Altered liver morphology after portal vein thrombosis: not always cirrhosis. Dig DisSci. 53(10):2784-8, 2008
5. Maconi G et al: Portal vein thrombosis in inflammatory bowel diseases: A single-center case series. J Crohns Colitis. 6(3):362-7, 2012
6. Qi X et al: Degree of portal vein thrombosis might be associated with recanalization during anticoagulation. Clin Gastroenterol Hepatol. 10(7):820, 2012
7. Rodriguez-Castro Kl et al: Optimal length of anticoagulant therapy in cirrhotic patients with portal vein thrombosis. Clin Gastroenterol Hepatol. 10(7):820-1, 2012
Редактор: Искандер Милевски. Дата публикации: 25.2.2020



