Что такое маточное кровотечение? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гончарова Е. Ю., гинеколога со стажем в 6 лет.
Определение болезни. Причины заболевания
Виды аномального маточного кровотечения (АМК):
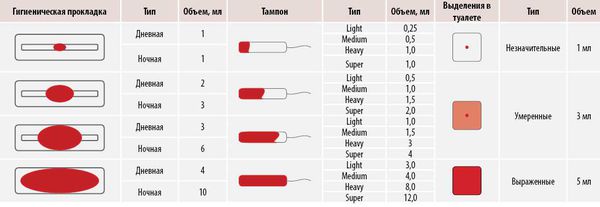
Для расчёта объёма менструации следует просуммировать все кровопотери за цикл.
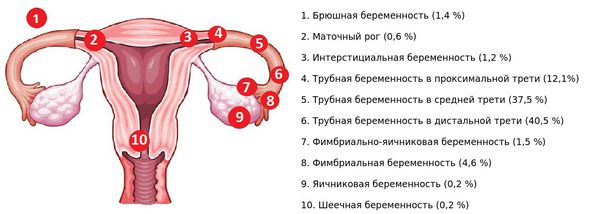
Маточное кровотечение может возникнуть на ранних или поздних сроках беременности. Кровотечение на любом сроке беременности требует срочной медицинской помощи.
К возникновению маточного кровотечения следует быть особенно внимательным при подозрении на злокачественный процесс в матке.
К органическим причинам относят:
К неорганическим причинам относят:
К ятрогенным причинам АМК также относятся:
На ранних сроках беременности (до 20 недель включительно) причинами маточного кровотечения могут быть:
На поздних сроках беременности (с 20 недель) причиной маточного кровотечения могут быть:
Симптомы маточного кровотечения
Небеременной женщине следует обращаться к врачу при следующих симптомах:
При беременности не должно быть кровянистых выделений. Если они появились, то нужно немедленно обратиться к врачу.
Патогенез маточного кровотечения
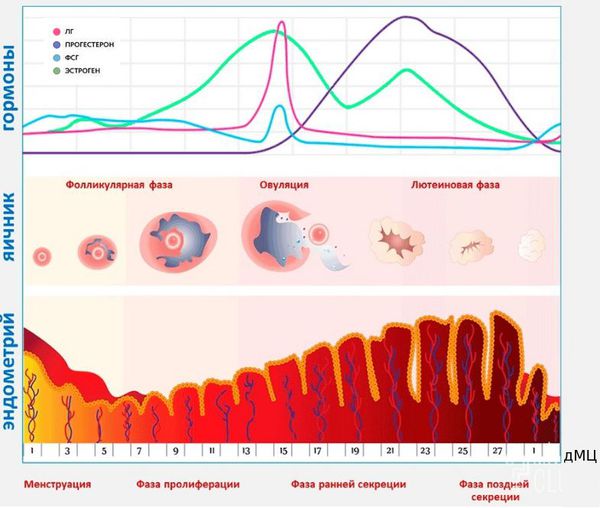
Менструация — это периодические кровянистые выделения с отторжением эндометрия из матки через влагалище. Менструации происходят в течение всего репродуктивного периода жизни женщины при отсутствии беременности.
Основываясь на функции яичников и эндометрия, нормальный менструальный цикл можно разделить на три фазы:
Патогенез аномального маточного кровотечения различается в зависимости от причин возникновения:
Эндометриальные факторы:
Классификация и стадии развития маточного кровотечения
Различают острое и хроническое маточное кровотечение:
Также маточные кровотечения различаются по возрасту пациенток:
Осложнения маточного кровотечения
На фоне маточного кровотечения возможны:
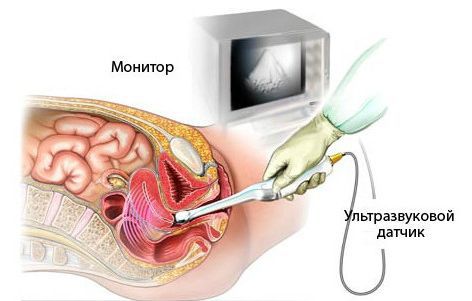
Диагностика маточного кровотечения
При маточном кровотечении следует:
Лечение маточного кровотечения
При остром маточном кровотечении и для женщин от 35 лет предпочтительно хирургическое лечение:
Негормональное медикаментозное лечение (для молодых девушек до 35 лет) включает:
Комбинированные оральные контрацептивы:
Принимать по одной таблетке каждые 3-4 часа (до шести таблеток в сутки) до полного прекращения кровотечения. Затем приём следует продолжить, уменьшая количество таблеток на одну в день. Когда останется одна таблетка в день, следует принимать их до 21 дня с начала приёма. Затем сделать перерыв в 7 дней (появятся кровянистые менструальноподобные выделения). После продолжить по одной таблетке в день 21 день, потом снова 7 дней перерыв. Курс составляет шесть и более месяцев.
Гестагенные препараты:
Подводя итог:
Если после гистологического исследования биоптата из матки обнаруживают злокачественные изменения, то применяют гистерэктомию (удаление матки) с возможным удалением придатков и региональных лимфоузлов. Если стоит вопрос о репродуктивной функции женщины, а яичники сохранить невозможно, рекомендована криоконсервация ооцитов.
Прогноз. Профилактика
Прогноз при своевременном лечении для жизни благоприятный. В зависимости от причин и способов терапии прогноз для репродуктивной функции положительный за исключением проведения гистерэктомии и абляции эндометрия. После отмены гормональных препаратов прогноз для репродуктивной функции также благоприятный.
Профилактика маточного кровотечения:
Всё о кровотечениях после менопаузы
Поделиться:
Менопауза — это самая последняя менструация в жизни женщины. Эту точку на длинной дороге жизни врачи обычно определяют ретроспективно — 12 месяцев не было кровянистых выделений, значит, та самая менструация и была точкой менопаузы. Средний возраст достижения менопаузы в нашей стране — 52 года. У кого-то это происходит раньше, у кого-то позже.
Иногда вступление в этот сложный период сопровождается неприятными изменениями характера кровотечений. То скудно, то обильно; то часто, то редко. Не всегда легко понять, нормальны ли эти изменения. О том, как и почему это происходит, мы подробно рассказывали в статье «Нарушения цикла после 40 лет».
На пороге менопаузы стоит бить тревогу и обращаться к врачу за помощью, если:
Однако в постменопаузе любые кровянистые выделение — повод для срочного визита к специалисту. Даже незначительные кровомазания через год и более после последней менструации могут робко свидетельствовать о существующем неблагополучии.
Почему это происходит?
Вот список самых распространенных причин:
Полипы. Как правило, это доброкачественные образования, вырастающие в полости матки. Полип может довольно плотно прикрепляться к стенке матки или расти на самой поверхности эндометрия, держась буквально «на соплях». Иногда у полипа настолько длинная ножка, что позволяет ему «выглядывать» из шейки матки. В таких случаях гинеколог видит полип при обычном осмотре на кресле. Хотя, справедливости ради, гораздо чаще мы видим невооруженным глазом полипы, которые растут из шейки, а не из полости матки.
Атрофия эндометрия. В глубокой постменопаузе из-за крайне низкого уровня женских половых гормонов эндометрий может стать совсем тонким и хрупким. Это совсем не опасно, кровянистые выделения обычно скудные и не представляют угрозы.
Гиперплазия эндометрия. Эндометрий стал слишком толстым. Мы подробно рассказывали об этом заболевании, но в постменопаузе это всегда особенно тревожная история. Особенно если сначала началось кровотечение, а потом мы увидели при проведении УЗИ гиперплазию.
Синехии полости матки. Синехии — это сращения. Из-за выраженной атрофии эндометрия матка «слиплась». В постменопаузе — вариант нормы, но врачи часто очень беспокоятся и суетятся, опасаясь пропустить серьезную проблему. В случае синехий кровянистые выделения обычно невелики, а УЗ-картина может выглядеть страшно и напоминать сильнейшую гиперплазию.
Рак эндометрия. К сожалению, это самая частая причина кровотечений в постменопаузе. Хорошая новость в том, что рак эндометрия сообщает о себе очень рано, когда есть прекрасные возможности для радикального лечения. Если не сидеть в обнимку с боровой маткой и красной щеткой пару лет, прогноз вполне позитивный.
Рак шейки матки. Если мы поставили диагноз «рак шейки матки» только тогда, когда женщина обратилась с кровотечениями в постменопаузе, это очень-очень поздно. Зато если сдавать цитологические мазки с шейки матки (с 21 года) и делать тест на ВПЧ (с 25–30 лет) хотя бы каждые 3–5 лет, мы никогда не пропустим это заболевание. Рак шейки матки около 10 лет «сидит» на предстадиях, когда помочь очень легко. Запущенный рак, который уже проявляет себя кровотечениями из распадающейся шейки, практически неизлечим.
Ставим диагноз правильно
Каждая пациентка с кровотечением в постменопаузе прямым ходом отправляется к гинекологу. После беседы с уточнением деталей, изучением лекарственного анамнеза (привет самолечению БАДами и фитоэстрогенами) доктор проводит осмотр на кресле. Обычно это позволяет понять, откуда течет кровь: травма во влагалище, проблема с шейкой или все-таки кровь вытекает через шейку из полости матки.
Биопсия эндометрия — специальный инструмент, толщиной со стержень для шариковой ручки, вводится в полость матки для получения кусочков эндометрия. Простая и практически безболезненная процедура, не требующая ни госпитализации, ни обезболивания, ни серьезной подготовки.
Трансвагинальное УЗИ — самый простой и быстрый способ сориентироваться в ситуации.
Жидкостная соногистерография — введение небольшого количества жидкости в полость матки с последующим проведением УЗИ помогает разобраться в сомнительных ситуациях «полип или не полип?».
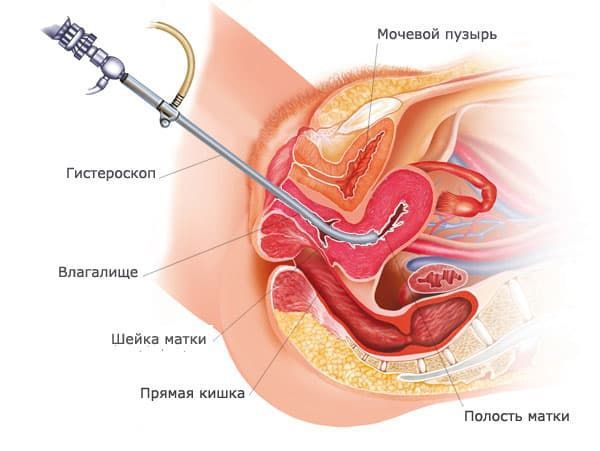
Гистероскопия — метод, позволяющий заглянуть в полость матки. Офисные гистероскопы — тонкие и гибкие — позволяют уточнить ситуацию амбулаторно и даже взять небольшие фрагменты тканей для биопсии под контролем зрения. Это высокоинформативный способ диагностики, особенно при сомнительных результатах ультразвукового исследования. Для удаления полипов или других, более серьезных лечебных вмешательств понадобится гистерорезектоскоп — аппарат покрупнее, который вводят в полость матки после расширения шейки под наркозом.
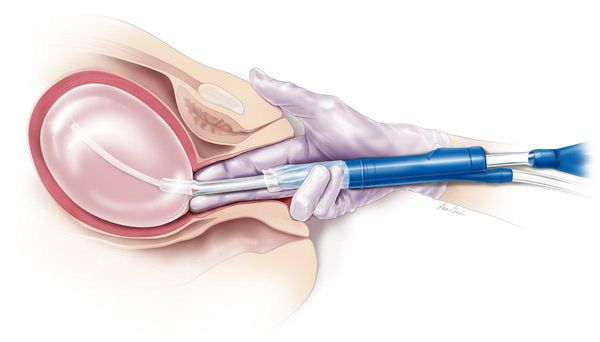
Выскабливание полости матки — способ остановить кровотечение и получить материал для гистологического исследования. Проводится в гинекологическом стационаре под наркозом. Альтернативой может служить мануальная вакуум-аспирация содержимого полости матки, которую выполняют амбулаторно. Выбор метода зависит от оснащенности клиники, тяжести состояния пациентки, сопутствующей патологии.
Как лечиться будем?
Выбор метода лечения зависит от того, какой поставлен диагноз. Полипы в постменопаузе удаляются с обязательным гистологическим исследованием. Атрофические процессы в эндометрии можно лечить лекарственными препаратами. Простая гиперплазия тоже требует медикаментозного лечения, но с учетом высоких рисков у постменопаузальных женщин — под контролем регулярных биопсий эндометрия.
Рак эндометрия обычно лечат хирургически — полностью удаляют матку (вместе с шейкой!), маточные трубы, яичники и близлежащие лимфатические узлы. Дальнейшая тактика зависит от того, насколько все запущено. Если заболевание распознали на ранней стадии, никакое лечение больше не требуется. В других случаях проводят лучевую терапию, гормонотерапию или химиотерапию.
Любые кровянистые выделения в постменопаузе — повод для обращения к врачу и проведения лечебно-диагностических процедур. Не надо ждать, что «само пройдет». Даже если кровотечение рано или поздно пройдет, нераспознанное заболевание за это время может зайти слишком далеко.
Климакс: первые симптомы и возраст
Стаж работы 12 лет. Диплом о медицинском образовании: ДВС 1724848
Когда наступает климакс?
Представительницы прекрасного пола уверены, что климакс наступает после 50-ти и заблуждаются. Климакс – не единовременно происходящий процесс, он «растягивается» на годы.
У жительниц России норма наступления физиологического климакса – 46-55 лет, в мире – 48 лет. Климакс у женщин в разном возрасте протекает одинаково, тяжесть симптоматики зависит генетики, особенностей организма, состояния здоровья.
Симптомы и стадии климакса
Пременопауза
Начало: 40–45 лет, длится до десяти лет. Признаки пременопаузы:
Менопауза
Наступает в возрасте от 49 до 55 лет. На этом этапе зачать ребенка невозможно. Менопаузу характеризует:
Важно! Если приливы вызывают постоянный дискомфорт, идите к врачу.
Постменопауза
Третья стадия климакса — постменопауза — начинается около 55 лет и длится примерно шесть лет. Яичники полностью перестают функционировать. Симптомы постменопаузы:
Отдельно скажем о перименопаузе. Она начинается с пременопаузы и завершается через год после последней менструации.
Как показали исследования ученых Харьковского национального медицинского университета, одна из ведущих жалоб, с которой обращаются к гинекологу 20-30% женщин в перименопаузальном периоде — маточные кровотечения. Они занимают ведущее место среди причин госпитализации женщин в стационар. Чрезмерная кровопотеря создает опасность возникновения железодефицитной анемии, увеличивает риск развития онкологических заболеваний, служит причиной нарушения сексуальной жизни, снижает качество жизни.Частая причина маточных кровотечений в перименопаузальном периоде — полипы эндометрия. У женщин старших возрастных групп кровотечения могут возникать не только при доброкачественных изменениях слизистой оболочки матки, но и на фоне рака эндометрия. Пик частоты возникновения приходится на 55–65 лет.
Маточное кровотечение при климаксе
Маточное кровотечение при климаксе – кровянистые выделения из половых путей различной интенсивности, возникающие на фоне угасания менструальной функции или после ее прекращения. Климактерические кровотечения различаются по длительности, периодичности, объему кровопотери, характеру выделений (со сгустками или без). Могут иметь дисфункциональный и органический генез. С целью определения причин маточного кровотечения при климаксе, наряду с гинекологическим осмотром и УЗИ, обязательно проводится РДВ под гистероскопическим контролем с гистологическим анализом соскоба. Тактика лечения климактерического кровотечения (консервативная или хирургическая) определяется его причиной.
Общие сведения
Классификация кровотечений при климаксе
В зависимости от периода климакса, в котором развилось маточное кровотечение, различают пременопаузальные, менопаузальные и постменопаузальные кровотечения. На основании таких признаков, как объем кровянистых выделений, продолжительность, регулярности и др., климактерические кровотечения могут иметь черты:
В пременопаузальном периоде (4-8 лет до менопаузы) кровотечения обычно протекают по типу менометроррагий, а в менопаузе и постменопаузе, когда менструации прекращаются, носят характер метроррагий. С учетом обусловивших их причин маточные кровотечения при климаксе подразделяются на дисфункциональные, ятрогенные, связанные с патологией репродуктивных органов или экстрагенитальной патологией.
Причины кровотечений при климаксе
В пременопаузальном периоде маточные кровотечения чаще являются дисфункциональными и служат следствием инволюционных расстройств гипоталамо-гипофизарно-яичниковой регуляции. Нарушение цикличности секреции гонадотропинов влечет за собой нарушение созревания фолликулов, неполноценность желтого тела и лютеиновую недостаточность. В условиях относительной гиперэстрогении и абсолютного дефицита прогестерона фаза пролиферации удлиняется, а фаза секреции сокращается. Маточные кровотечения в этом периоде климакса, как правило, возникают на фоне гиперплазии эндометрия (железисто-кистозной, аденоматозной, атипической или полипов эндометрия). Этому способствует не только возрастное снижение функции яичников, но также обменно-эндокринные нарушения (ожирение) и иммунодепрессия.
Кроме дисфункции яичников, причинами маточных кровотечений при климаксе может становиться органическая генитальная патология: атрофический вагинит, аденомиоз, фибромиома матки, рак эндометрия, рак шейки матки, гормонально-активные опухоли яичников. Нередко перечисленные заболевания сочетаются с гиперпластической трансформацией эндометрия, а патогенез маточного кровотечения при климаксе носит смешанный характер. В анамнезе женщин, страдающих рецидивирующими климактерическими кровотечениями, часто имеются указания на перенесенные аборты, гинекологические заболевания, операции на матке и придатках.
В некоторых случаях маточное кровотечение при климаксе может быть вызвано приемом гормональных препаратов в рамках заместительной терапии. Также выделения крови из половых путей могут быть связаны с экстрагенитальными заболеваниями: гипотиреозом, циррозом печени, коагулопатиями и др. Поскольку, несмотря на снижение фертильности, вероятность наступления беременности в пременопаузу остается, при кровотечении следует исключить такие состояния, как угроза выкидыша и внематочная беременность.
Симптомы кровотечений при климаксе
Колебания продолжительности менструального цикла и изменение характера месячных отмечается уже в начале климактерического периода – в пременопаузу. В это время менструации могут становиться нерегулярными, отсутствовать в течение 2-3 месяцев, затем вновь возобновляться. Интенсивность менструальных выделений тоже изменяется – месячные становятся скудными или, напротив, обильными. Данные явления, если они не имеют под собой органической основы, считаются нормальными «спутниками» пременопаузы.
Поводом для скорейшего обращения к гинекологу должны стать чрезмерно обильные месячные, имеющие признаки кровотечения (если гигиеническую прокладку приходится менять каждый час или чаще), а также менструальные выделения с кровяными сгустками. Не могут являться нормой кровотечения, возобновляющиеся в межменструальный период или возникающие после полового акта. Обеспокоенность женщины должны вызвать слишком длительные менструации, отсутствие менструаций в течение 3-х и более месяцев или возобновление менструаций чаще, чем через 21 день.
Общее состояние женщины, страдающей маточными кровотечениями при климаксе, определяется степенью анемии, наличием сопутствующих заболеваний (гипертоническая болезнь, патология печени и щитовидной железы, онкологические заболевания).
Диагностика кровотечений при климаксе
Поскольку маточное кровотечение при климаксе может сигнализировать о широком круге патологических состояний, диагностический поиск включает в себя целый спектр исследований. Первый этап диагностики проходит в кабинете гинеколога (гинеколога-эндокринолога), желательно, специализирующегося на проблемах менопаузы. При беседе уточняются жалобы, производится анализ менограмм. Во время гинекологического осмотра врач может ценить интенсивность и характер кровянистых выделений, а иногда – и источник кровотечения. При отсутствии кровотечения на момент осмотра производится забор мазка на онкоцитологию.
На следующем диагностическом этапе обязательно проведение трансвагинального УЗИ органов малого таза, позволяющего дать заключение о наличии или отсутствии беременности, патологии матки и яичников. Комплекс лабораторных исследований может включать в себя клинический и биохимический анализы крови, коагулограмму, определение уровня β-ХГЧ, половых гормонов и гонадотропинов, исследование тиреоидной панели, липидного спектра крови, печеночных проб.
Наиболее ценным методом для установления источника и причины кровотечения служит раздельное диагностическое выскабливание, осуществляемое под контролем гистероскопии. Гистологический анализ соскоба эндометрия позволяет провести дифференциальную диагностику дисфункциональных маточных кровотечений при климаксе и кровотечений, обусловленных органической патологией, в т. ч. бластоматозными процессами. К вспомогательным методам инструментальной диагностики следует отнести гистеросальпингографию, МРТ малого таза, позволяющие обнаружить субмукозные и интрамуральные миомы, полипы матки.
Лечение кровотечений при климаксе
РДВ слизистой оболочки цервикального канала и тела матки является одновременно диагностическим и лечебным мероприятием, т. к. выполняет функции хирургического гемостаза. После удаления гиперплазированного эндометрия или кровоточащего полипа кровотечение прекращается. Дальнейшая тактика зависит от патоморфологического исследования. Хирургическое лечение в объеме пангистерэктомии показано при выявлении аденокарциномы матки, атипической гиперплазии эндометрия. При крупных или множественных миомах матки, узловой форме аденомиоза, сочетании фибромиомы и аденомиоза рекомендовано удаление матки хирургическим путем: гистерэктомия или надвлагалищная ампутация матки.
В остальных случаях при доброкачественных дисгормональных процессах, вызвавших маточное кровотечение при климаксе, разрабатывается комплекс консервативных мероприятий. Для профилактики рецидивов климактерических кровотечений назначаются гестагены, способствующие атрофическим изменениям железистого эпителия и стромы эндометрия. Кроме этого, терапия гестагенами смягчает другие проявления менопаузы. В последние десятилетия для лечения маточных кровотечений при климаксе применяются препараты с антиэстрогенным действием (даназол, гестринон). Кроме влияния на эндометрий, антиэстрогены способствуют уменьшению размеров миом матки, уменьшают проявления мастопатии. Применение андрогенов с целью подавления менструальной функции возможно у женщин старше 50 лет. Общими противопоказаниями для препаратов всех групп служат тромбоэмболии в анамнезе, варикозная болезнь вен, хронические холециститы и гепатиты с частыми обострениями, артериальная гипертензия.
Применение гемостатических и противоанемических препаратов во время маточного кровотечения при климаксе носит вспомогательный характер. При выявлении эндокринно-метаболических нарушений (ожирения, гипотиреоза, гипергликемии, гипертензии) проводится их медикаментозная и диетическая коррекция под наблюдением эндокринолога, диабетолога, кардиолога.
Рецидивы маточных кровотечений при климаксе на фоне или после проведенного лечения обычно свидетельствуют о недиагностированных органических заболеваниях (субмукозных миоматозных узлах, полипах, эндометриозе, опухолях яичников). Климактерическое кровотечение всегда должно вызывать онкологическую настороженность, поскольку у 5-10% пациенток в этом возрасте причиной кровянистых выделений служит рак эндометрия. Женщины, перешагнувшие порог климакса, должны следить за своим здоровьем не менее тщательно, чем в репродуктивном возрасте, а при аномальных кровотечениях незамедлительно обращаться к специалистам.
Ведение пациенток с маточными кровотечениями на фоне менопаузальной гормональной терапии

Тенденции по увеличению продолжительности жизни, которые наблюдаются в последние десятилетия, напрямую затрагивают деятельность акушера-гинеколога ввиду того, что женщинам необходимо не только прожить долгую жизнь, но и снизить количество заболеваний, раз
Abstract. The trends in life expectancy that have been observed in recent decades directly affect the activities of an obstetrician-gynecologist due to the fact that women need not only to live a long life, but also to reduce the number of diseases, the development of which is often associated with the onset of the menopausal transition and postmenopause. The task of doctors is to help patients to enter the postmenopausal period as gently as possible, minimizing the manifestations of the climacteric syndrome. Currently, the most effective method of treating early climacteric symptoms is menopausal hormone therapy. The article discusses modern approaches to the conduct of menopausal hormone therapy in the event of menopausal disorders, approaches to the selection of menopausal hormone therapy, taking into account the characteristics of each individual patient. The therapeutic effects and possibilities of menopausal hormone therapy, the problems of its acceptability, as well as the management of postmenopausal patients with uterine bleeding are considered. For citation: Khashukoeva A. Z., Burdenko M. V., Overko A. V., Ryzhova T. E., Safonina M. S. Management of patients with uterine bleeding during menopausal hormone therapy // Lechaschy Vrach. 2021; 3 (24): 29-34. DOI: 10.51793/OS.2021.24.3.006
Резюме. Тенденции по увеличению продолжительности жизни, которые наблюдаются в последние десятилетия, напрямую затрагивают деятельность акушера-гинеколога ввиду того, что женщинам необходимо не только прожить долгую жизнь, но и снизить количество заболеваний, развитие которых нередко связано с наступлением периода менопаузального перехода и постменопаузы. Задача врачей – помочь пациенткам максимально мягко войти в период постменопаузы, минимизировав проявления климактерического синдрома. В настоящее время наиболее эффективным методом терапии ранних климактерических симптомов является менопаузальная гормональная терапия. В статье рассмотрены современные подходы к проведению менопаузальной гормональной терапии при возникновении менопаузальных расстройств, подходы к подбору менопаузальной гормональной терапии с учетом особенностей каждой конкретной пациентки. Рассматриваются терапевтические эффекты и возможности менопаузальной гормональной терапии, проблемы ее приемлемости, а также ведение пациенток в постменопаузальном периоде с маточными кровотечениями.
В условиях развития современного мира наметилась устойчивая тенденция к увеличению продолжительности жизни людей, которая наблюдается во всех странах независимо от того, относятся ли последние к развитым или находятся на этапе развивающихся. Многочисленные медико-социальные исследования подтверждают тот факт, что сегодня люди живут значительно дольше. По всей видимости, этого удалось достичь благодаря бурному развитию медицины в целом и здравоохранения в частности, а также ведению грамотной социальной политики, которая позволяет внедрять результаты многоуровневой работы по улучшению здоровья нации в повседневную жизнь человечества. По прогнозам различных специалистов в будущем количество людей в возрастной категории старше 60 лет существенно возрастет, а к 2050 г., возможно, даже превысит количество детей практически вдвое. Безусловно, столь существенное увеличение продолжительности жизни не может не воодушевлять. Однако только лишь достижение долголетия не является окончательным этапом модернизированной медико-социальной политики. Принципиально важной задачей, стоящей перед большим количеством специалистов, является не только продление жизни каждого конкретного человека, но и улучшение ее качества. Это весьма значимо для людей старшего возраста, которые представляют собой немалую группу социально активных граждан, деятельность которых, профессиональная в том числе, влияет на развитие экономики каждого конкретного государства.
Соответственно количество женщин, входящих в период климактерия, также увеличивается с течением времени. Поэтому тенденции по увеличению продолжительности жизни, которые наблюдаются в последние десятилетия, напрямую затрагивают деятельность акушера-гинеколога ввиду того, что женщинам необходимо не только прожить долгую жизнь, но и снизить количество заболеваний, развитие которых нередко связано с наступлением периода менопаузального перехода и постменопаузы. Известно, что современные женщины 40% своей жизни будут проводить в периоде постменопаузы, из которых 85% столкнулись хотя бы с одним проявлением климактерического синдрома [2]. А учитывая высокую социальную активность женщин, перед врачами стоит большая задача – помочь пациенткам максимально мягко войти в период постменопаузы, минимизировав проявления климактерического синдрома. Известно, что климактерический синдром значительно снижает работоспособность и увеличивает вероятность пропусков работы по больничным листам на 82% [3]. Соответственно при возникновении менопаузальных расстройств всем женщинам, у которых нет противопоказаний, рекомендуют проведение менопаузальной гормональной терапии, подбор которой осуществляется персонализированно с учетом всех особенностей каждой конкретной пациентки.
Наиболее оптимальным временем начала гормональной терапии является перименопаузальный период. Иначе его называют «окном терапевтических возможностей», потому что именно в этот временной отрезок, охватывающий срок менопаузального перехода, менопаузу и 1 год постменопаузы, появляются и прогрессируют первые симптомы климактерического синдрома, которые беспокоят пациенток. Начав коррекцию гормонального дефицита именно в это время, можно предупредить развитие тяжелых соматических заболеваний, манифестация и быстрое развитие которых приходятся в основном на поздний постменопаузальный период. Поэтому своевременное назначение менопаузальной гормональной терапии (МГТ) способно предотвратить или смягчить негативные влияния гипоэстрогенного состояния. К сожалению, в нашей стране ситуация с назначением МГТ оставляет желать лучшего. К 2020 г. в РФ проживало около 79 млн женщин, из них почти 16 млн – в возрасте 44-59 лет. В периоде постменопаузы находятся порядка 7 млн. При этом около трети из них могут иметь среднетяжелое или тяжелое течение климактерического синдрома. Безусловно, у примерно 20% женщин имеются те или иные противопоказания к проведению МГТ, однако подавляющее большинство женщин могут осуществлять гормональную коррекцию. Тем не менее на сегодняшний день лишь 355 тыс. пациенток в России принимают гормональную терапию, что составляет всего 1,3% от того количества женщин, которое должно быть охвачено лечением [14].
В течение физиологической перестройки женского организма, когда происходит истощение овариальных фолликулов, ведущее к угасанию функции яичников, снижению производства эстрогена и десенсибилизации гипоталамо-гипофизарно-яичниковой оси обратной связи [1], выделяют несколько этапов. Первым из них является период менопаузального перехода, который начинается в возрасте 40-45 лет и продолжается вплоть до полного прекращения менструаций. Именно в это время могут возникать первые неприятные ощущения, связанные с гормональным дисбалансом – психосоматические и вазомоторные нарушения, которые выражаются в появлении приливов жара, чередующихся с ознобом, и ночной потливости [4], а также в изменении настроения, нарушении сна, артериальной гипо- или гипертензии. Стоит отметить, что эти симптомы, которые встречаются наиболее часто – у 50-80% женщин в климактерии [4], впервые могут возникнуть и в ранней постменопаузе, проскочив перименопаузу. Интересным фактом также является то, что появление вазомоторных и других симптомов менопаузы ассоциировано с большим риском сердечно-сосудистых заболеваний (ССЗ) в постменопаузальном периоде [5]. Во время менопаузального перехода отмечаются гормональные изменения – при продолжающихся менструациях на 2-3 день кровяных выделений фиксируют повышение концентрации ФСГ, уровень которого превышает таковой в репродуктивном периоде. При этом концентрация эстрадиола и простагландина Е2 снижается.
Следующий этап репродуктивного старения – наступление менопаузы, которое можно оценить лишь ретроспективно после 12 месяцев отсутствия кровяных выделений из половых путей. Далее следует постменопауза, в которой выделяют раннюю стадию, которая по мнению разных авторов длится от 5 до 8 лет, и позднюю стадию. В постменопаузе вазомоторные симптомы уходят уже на второй план, уступая своеобразное первенство таким нарушениям, как урогенитальные и сексуальные расстройства, ухудшение состояния кожных покровов и других придатков кожи, которые относят к средневременным симптомам, возникающим приблизительно через 2-5 лет после последней менструации. Продолжаются изменения в гормональном профиле: прогрессивно увеличивается концентрация ФСГ, снижаются уровни ингибина В, АМГ и простагландина Е2. В период поздней постменопаузы вазомоторные симптомы уже практически не беспокоят пациенток, наиболее ярко представлены проявления поздних нарушений, которые манифестируют в виде кардиоваскулярных заболеваний, остеопороза и выраженной дислипидемии.
Климактерический синдром, характеризующийся появлением различных симптомов, обусловленных состоянием гипоэстрогении, представляет собой огромную медико-социальную проблему ввиду того, что он регистрируется у подавляющего большинства женщин в той или иной степени выраженности. По своей сути климактерический синдром есть не что иное, как нарушенная адаптация к снижению уровня половых гормонов. Всего у 15-20% женщин, вступающих в фазу репродуктивного старения, практически не возникает жалоб. Иными словами, у таких пациенток течение климактерия происходит по физиологическому пути. Однако большинство пациенток требуют к себе повышенного внимания, так как климактерический синдром имеет среднетяжелое или даже тяжелое течение, что существенно снижает качество жизни.
Терапевтические эффекты МГТ и здоровье пациенток
Учитывая влияние, которое оказывает климактерический синдром на здоровье пациенток, подбор и назначение МГТ являются абсолютно обоснованными и должны быть первой линией терапии [9]. К тому же своевременно назначенное лечение не просто улучшает состояние женщин, но и достоверно снижает количество заболеваний в периоде поздней постменопаузы.
В настоящее время МГТ является наиболее эффективным методом терапии ранних климактерических симптомов. Гормональная коррекция продемонстрировала высокую эффективность в отношении приливов и повышенного потоотделения. Кроме того, МГТ положительно влияет на такие симптомы, связанные с гипоэстрогенией, как проблемы со сном, перепады настроения, чувство подавленности и диспареуния [13].
Доказано, что МГТ эффективна в отношении возникновения остеопороза [10], который в особо выраженных случаях приводит к инвалидизации женщин. Известно, что более 85% всех эпизодов снижения минеральной плотности костей приходится именно на период постменопаузы [6]. Наиболее грозное осложнение, возникающее на фоне остеопороза, – перелом шейки бедра, который невозможно корригировать консервативными методами лечения. Таким образом, при переломе шейки бедра потребуется длительная и не самая простая операция по эндопротезированию, проведение которой не всегда удается осуществить. В случае отсутствия оперативного лечения чуть меньше половины пациенток становятся инвалидами после переломов такого уровня сложности. Дефицит эстрогенов также оказывает большое влияние на состояние кожи и хрящевых образований, в том числе межпозвоночных дисков. Кожный покров теряет свой тургор, также увеличивается количество остеоартритов. Это обусловлено тем, что эстрогены принимают активное участие в метаболизме соединительных тканей всего организма. Во время постменопаузы соединительнотканного компонента становится существенно меньше, ввиду чего наблюдается старение всех структур, в которые он входит. Поэтому назначение МГТ может улучшить состояние здоровья женщин, а в некоторых случаях ряд патологических процессов, происходящих на фоне гипоэстрогении, сделать обратимыми. Снижение уровня эстрогенов также оказывает колоссальное влияние на состояние сердечно-сосудистой системы (ССС). Помимо непосредственного участия в обменных процессах в соединительной ткани, входящей в состав всех структур ССС, эстрогены через собственные рецепторы оказывают влияние на функционирование гладкомышечных структур сосудистой стенки, эндотелиоцитов и кардиомиоцитов. Экзогенное поступление эстрогенов при их дефиците в климактерическом периоде доказанно уменьшает риск развития различных ССЗ, в том числе ишемической болезни сердца, а следовательно снижает показатели смертности от этой группы заболеваний, что подтверждено положением Глобального консенсуса. Положительное влияние МГТ также отмечено с позиции когнитивных функций пациенток. При условии начала терапии в ранней постменопаузе или в период перименопаузы возможно уменьшение риска развития сенильной деменции и болезни Альцгеймера. Однако в более поздние сроки начала лечения положительный эффект МГТ в отношении когнитивных функций не отмечен.
Интересные исследования были проведены по поводу влияния МГТ на здоровье женщин в отношении риска появления сахарного диабета (СД). Проблема СД 2 типа является очень актуальной для женщин старшего возраста ввиду того, что уменьшение концентрации E2, которое наблюдается уже в период менопаузального перехода, приводит к увеличению риска развития СД 2 типа на 47%, что подтверждают многочисленные исследования [7]. А появление любого климактерического симптома, независимо от степени его тяжести, связано с повышением частоты развития СД 2 типа на 18%. Вероятность появления заболевания возрастает параллельно с тяжестью и продолжительностью симптомов, независимо от наличия или отсутствия ожирения, которое является неотъемлемым спутником диабета [8]. Исходя из данных, представленных рядом авторов, женщины, принимающие комбинированный режим МГТ, реже болеют СД 2 типа, чем пациентки, не использующие гормональную терапию. При использовании монотерапии эстрогенами риск заболеваемости диабетом был также ниже, чем в популяции, однако применение только эстрогенов оказалось менее эффективным в сравнении с комбинированной схемой (12% против 21%). Иначе говоря, при применении МГТ у женщин с климактерическими симптомами возможны снижение риска СД 2 типа и улучшение липидного профиля [11, 12]. Между тем МГТ пока не рассматривают как метод профилактики возникновения СД ввиду недостаточного количества исследований в этом направлении. При уже имеющемся СД назначение МГТ не противопоказано. В этом случае необходимо обратить внимание на то, чтобы гестаген, входящий в состав препарата, был нейтральным в метаболическом плане. Поэтому предпочтение в данном случае стоит отдавать препаратам, содержащим в своем составе дидрогестерон. Применение гестагенов с андрогенным эффектом способствует повышению толерантности к глюкозе, концентрации свободных жирных кислот и прогрессированию ожирения абдоминального типа [15].
Одним из наиболее важных моментов, связанным с проведением МГТ, является относительная безопасность терапии в плане злокачественных заболеваний эндометрия. Именно страх возникновения онкологического процесса нередко отталкивает пациенток от приема МГТ, потенциальная польза которой значительно превышает потенциальный риск. Стоит отметить, что по мнению большого числа специалистов циклический прием МГТ даже снижает риск возникновения рака эндометрия в сравнении с теми пациентками, которые никогда не принимали гормональные препараты. Относительно вероятности развития рака шейки матки на фоне МГТ также существует доказательная база, данные которой свидетельствуют о том, что риск заболевания не возрастает, а некоторые исследователи утверждают, что он даже снижается. Исходя из приведенных сведений можно заключить, что назначение МГТ при наличии показаний для ее проведения с учетом всех противопоказаний действительно способно существенно улучшить большое количество показателей здоровья женщин как в ближайшее время, так и в отдаленном будущем [16].
Одним из краеугольных моментов назначения МГТ является срок лечения: препараты данной группы должны быть назначены пациенткам, возраст которых не превышает 60 лет, а длительность менопаузы составляет менее 10 лет. В противном случае пользы от проводимого лечения не будет абсолютно никакой, а риски по возникновению тех или иных осложнений, которые характерны для МГТ, существенно возрастут. Если же терапия назначена своевременно при отсутствии противопоказаний к ее проведению, то вероятность появления осложнений от МГТ весьма невысока; при отмене лечения риски не будут превышать среднепопуляционные.
Терапевтические возможности МГТ
МГТ включает в себя большое количество гормональных препаратов, применение которых эффективно при терапии климактерического синдрома. Кроме того, существуют также различные режимы приема МГТ, поэтому благодаря их наличию у врачей есть достаточное количество различных вариантов, среди которых можно выбрать наиболее адаптированный к конкретной пациентке. Гормональное лечение с целью коррекции климактерического синдрома можно принимать в виде монотерапии эстрогенами или прогестагенами. Эстрогенотерапию осуществляют приемом эстриола, эстрадиола валерата или 17β-эстрадиола. Однако такой режим МГТ допустим только для женщин, у которых была ранее удалена матки. В противном случае применение эстрогенов при сохраненной матке сопряжено с высоким риском развития гиперпластических процессов эндометрия и, как следствие, рака эндометрия. Поэтому женщинам с интактной маткой непременно нужно принимать эстрогены в комплексе с прогестагенами. Гестагены в качестве монотерапии могут быть использованы у пациенток в перименопаузе, когда требуется регуляция цикла или же существуют гиперпластические процессы эндометрия, возникшие на фоне относительной или абсолютной гиперэстрогении.
Второй режим МГТ – это использование комбинированной терапии в циклическом режиме двухфазными препаратами, которые имеют в своем составе как эстрогеновый, так и прогестагеновый компоненты. Начало такой терапии комбинированными препаратами возможно в фазу менопаузального перехода или в перименопаузу. Также в качестве МГТ можно применять монофазную комбинированную терапию в непрерывном режиме, в которую также входят эстроген и прогестаген, но уже в значительно меньших дозировках [19]. В зависимости от выбранного режима МГТ у женщин имеются или отсутствуют цикличные кровяные выделения из половых путей. При проведении циклической терапии наблюдаются регулярные кровяные выделения из половых путей, представляющие собой менструальноподобную реакцию. Непрерывный режим монофазной комбинированной терапии предполагает отсутствие ежемесячных кровяных выделений.
Проблемы приемлемости МГТ
Большой проблемой современной медицины является негативное отношение к гормонотерапии, в частности к той, которая назначается женщинам, находящимся в перименопаузальном и постменопаузальном периодах жизни [17]. Нередко пациентки относятся к такому виду терапии с большими подозрениями и опасениями, в связи с чем существует низкая приверженность к лечению. Помимо колоссальной проблемы гормонофобии, которую в нашей стране пока что не удается победить и которая в большинстве случаев является абсолютно необоснованной, ситуация с применением МГТ осложняется тем, что не только пациентки боятся развития осложнений и различных побочных эффектов, но и врачи других специальностей вносят свою лепту в негативное отношение к МГТ из-за отсутствия достаточных знаний [20].
Одним из таких моментов, отталкивающих от использования гормонотерапии, является риск возникновения ациклических кровотечений из половых путей на фоне лечения. Надо сказать, что вероятность возникновения кровотечения крайне мала, особенно в постменопаузе. Однако даже малая вероятность появления кровяных выделений пугает пациенток, особенно тех, у кого менструальная функция уже отсутствует. Стоит отметить, что появление ациклических кровяных выделений при циклическом применении МГТ в период менопаузального перехода возможно в течение первых нескольких месяцев, когда происходит адаптация организма к экзогенному поступлению гормонов. В дальнейшем ациклические кровотечения, если таковые и возникли, должны прекратиться. Пациентки, принимающие МГТ, должны находиться на динамическом наблюдении, которое предполагает мониторирование эффективности лечения и нежелательных проявлений на фоне МГТ через 6-8 недель после начала лечения. В дальнейшем пациентки должны посещать врача каждые полгода в течение первого года терапии, а затем лишь 1 раз в год при условии хорошей переносимости лечения. С целью минимизации вероятности появления ациклических кровяных выделений препарат для МГТ должен иметь достаточно низкую дозу эстрогенов, но не менее того уровня, который обладает терапевтическим эффектом относительно менопаузальных симптомов.
При использовании непрерывного комбинированного режима МГТ, который показан женщинам в период постменопаузы, также возможно возникновение кровотечений из половых путей той или иной степени выраженности. У большинства женщин на фоне непрерывной менопаузальной терапии наблюдается аменорея, однако у некоторых все же возникают кровяные выделения в первые месяцы лечения, что, как уже упоминалось ранее, возникает крайне редко.
На данный момент времени пока нет абсолютно четкого понимания, по какой причине происходят кровотечения на фоне непрерывной комбинированной МГТ у женщин в постменопаузе. Безусловно, некоторые звенья патогенеза уже изучены, но зачастую они могут объяснить причину кровотечения лишь в общих чертах. Поэтому врачам, сталкивающимся с появлением кровотечения на фоне непрерывной комбинированной МГТ, достаточно непросто решить задачу по ведению таких пациенток.
Ведение пациенток в постменопаузальном периоде с маточными кровотечениями на фоне приема МГТ
Особо пристального внимания заслуживают пациентки постменопаузального периода. В период постменопаузы вообще не должно быть кровяных выделений из половых путей, даже самых скудных, так как их появление – тревожный симптом, ориентирующий на онконастороженность. Появление кровяных выделений у женщин в постменопаузе на фоне приема МГТ имеет не меньшее значение. И если в первом случае тактика врача ясна, то во втором есть ряд затруднений. К сожалению, на данный момент времени нет единого разработанного и утвержденного алгоритма ведения пациенток с маточными кровотечениями на фоне приема МГТ. Тем не менее врачи должны четко понимать, какие шаги необходимо предпринимать, исходя из создавшейся клинической ситуации. Несмотря на то, что выявлены и объяснены некоторые аспекты патогенеза маточного кровотечения, все же этих знаний пока недостаточно, чтобы разработать протокол ведения таких пациенток. В этой связи необходимо проводить активные исследования по вопросам патогенеза кровотечений в постменопаузе на фоне МГТ.
Как уже упоминалось ранее, кровотечения, хоть и редко, могут возникнуть в первые месяцы приема МГТ. Однако само наличие таких симптомов должно насторожить врачей. Несмотря на то, что перед назначением МГТ пациентки проходят тщательное и детальное обследование с включением инструментальных и лабораторных методов исследования, а также с проведением консультаций у различных специалистов, за короткий срок лечения могут сформироваться патологические процессы, которые будут обуславливать наличие тревожных симптомов.
При появлении кровяных выделений из половых путей на фоне гормональной коррекции гипоэстрогении необходимо повторно тщательно обследовать пациентку с целью выяснения причины кровотечения. Помимо клинических, биохимических и коагулологических исследований анализов крови, пациентки также должны пройти УЗИ органов малого таза. В случае наличия каких-либо патологических изменений при УЗ-сканировании женщину с кровяными выделениями в постменопаузе следует госпитализировать с целью проведения оперативного лечения, в которое будет входить гистероскопия с последующим раздельным диагностическим выскабливанием слизистой цервикального канала и стенок полости матки, а также отменить гормональную терапию.
Дальнейшее назначение МГТ напрямую связано с результатами гистологического исследования. При возникновении гиперплазии эндометрия требуется лечение данного патологического процесса с последующей оценкой дальнейшей тактики ведения пациентки. В случае необходимости коррекции состояния пациентки в отношении климактерического синдрома и при наличии противопоказаний к МГТ, которым в данном случае будет являться гиперпластический процесс, можно использовать альтернативные методы лечения препаратами на основе растительных компонентов, которые способны оказывать симптоматический эффект [18].
Если при проведении обследования по поводу появления кровяных выделений из половых путей не было выявлено органической патологии, МГТ можно продолжить с обязательной корректировкой дозы препарата, не забывая о необходимости дальнейшего обследования у врачей других специальностей, например, у терапевтов. В этом случае можно повторно назначить МГТ под тщательным контролем за состоянием пациентки. Однако в данном случае рекомендовано использовать более низкие терапевтические дозы.
Терапевтические возможности
На сегодняшний день у врачей есть немалое количество лекарственных средств, которые можно использовать в качестве МГТ. Наиболее широко распространена линейка препаратов Фемостон®. На фармацевтическом рынке представлены 4 вариации препарата, которые отличаются друг от друга количеством действующих веществ, входящих в состав препарата, благодаря чему можно подобрать оптимальную терапию для каждой конкретной пациентки с учетом всех ее индивидуальных особенностей. Возможность титрования препарата качественно выделяет Фемостон® перед всеми другими торговыми марками. Состав препарата также имеет ряд преимуществ: в Фемостон® входят дидрогестерон, представляющий собой аналог натурального прогестерона, и микронизированный 17β-эстрадиол. Микронизированный 17β-эстрадиол оказывает наименее выраженное неблагоприятное действие на гепатоциты, чем другие эстрогенные компоненты, входящие в состав препаратов для лечения климактерического синдрома. Дидрогестерон также имеет большое количество положительных характеристик. Несмотря на то, что он максимально близок к натуральному прогестерону, имеющиеся структурные отличия обуславливают его метаболическую стабильность и высокую активность при пероральном применении. Кроме того, он не влияет на фармакокинетические параметры 17β-эстрадиола. Данные многочисленных проведенных исследований свидетельствуют о том, что дидрогестерон не повышает риск возникновения рака молочной железы и даже стимулирует апоптоз раковых клеток в отличие от синтетических гестагенов [21, 22]. Также применение дидрогестерона не показало статистического повышения риска венозных тромбоэмболий независимо от возраста пациенток, индекса массы тела, длительности или режима приема препарата [23]. Кроме того, дидрогестерон является безопасным в отношении риска развития рака эндометрия и не имеет негативного влияния на метаболизм [24, 25]. Также дидрогестерон не влияет на уровень андрогенов, в то время как другие гестагены могут увеличивать их уровень, что будет обуславливать возникновение гипер-андрогенных состояний [26].
При купировании климактерических симптомов в постменопаузе наиболее рационально применять Фемостон® конти, который содержит 1 мг микронизированного 17β-эстрадиола и 5 мг дидрогестерона. Этот препарат назначается в непрерывном режиме после соответствующего и тщательного обследования пациенток с проведением дополнительного обследования через 6-8 недель после начала приема, который потом следует повторить через 6 мес. В случае хорошей переносимости и высокой эффективности препарата через некоторое время можно перейти на еще более мягкую форму – Фемостон® мини, в котором содержание активных веществ в 2 раза меньше, чем в Фемостон® конти. Один из принципов МГТ состоит в том, чтобы вести пациентку на максимально низких, но при этом эффективных дозах препарата. Поэтому если в течение длительного времени, а именно более 6 месяцев терапии отсутствуют проявления климактерического синдрома, рационально перейти на препарат с меньшими концентрациями действующих веществ.
Низкодозированные препараты линейки Фемостон® благоприятно влияют на различные проявления климактерического синдрома. Они доказанно уменьшают резорбцию костной ткани, тем самым значительно снижают риск патологических переломов. Также они оказывают благоприятное действие на метаболизм, увеличивая количество ЛПВП и уменьшая концентрацию ЛПНП, снижают количество гомоцистеина, который может оказывать негативное влияние на ССС. Кроме того, отмечено положительное влияние препаратов на липидный профиль. Таким образом, применяя комбинированную МГТ в непрерывном режиме, удается достичь кардиопротективного эффекта, что качественно отражается в снижении количества ССЗ в постменопаузальном периоде. У подавляющего большинства пациенток, длительно принимающих низкодозированные препараты линейки Фемостон®, не возникает увеличения массы тела, не возрастают риски по развитию рака молочных желез и эндометрия, а также крайне редко встречаются эпизоды маточных кровотечений, что подтверждают многочисленные исследования. Одно из последних было посвящено изучению эффективности и безопасности препарата Фемостон® мини. В результате были получены сведения о хорошей переносимости терапии во всех группах исследования. Данных за возникновение рака молочных желез не было, и лишь в одном случае были получены сведения о развитии простой гиперплазии эндометрия. Таким образом, применение ультранизкодозированной терапии с использованием 0,5 мг 17β-эстрадиола и 2,5 мг дидрогестерона в разных подгруппах пациенток продемонстрировало достаточную эффективность и абсолютную безопасность в терапии климактерического синдрома [27].
КОНФЛИКТ ИНТЕРЕСОВ. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
* ФГАОУ ВО РНИМУ им. Н. И. Пирогова Минздрава России, Москва, Россия
** ОСП Российский геронтологический научно-клинический центр ФГАОУ ВО РНИМУ им. Н. И. Пирогова Минздрава России, Москва, Россия
Ведение пациенток с маточными кровотечениями на фоне менопаузальной гормональной терапии/ А. З. Хашукоева, М. В. Бурденко, А. В. Оверко, Т. Е. Рыжова, М. С. Сафонина
Для цитирования: Хашукоева А. З., Бурденко М. В., Оверко А. В., Рыжова Т. Е., Сафонина М. С. Ведение пациенток с маточными кровотечениями на фоне менопаузальной гормональной терапии // Лечащий Врач. 2021; 3 (24): 29-34. DOI: 10.51793/OS.2021.24.3.006
Теги: климактерический синдром, качество жизни, постменопауза