Что нужно знать о Крымской геморрагической лихорадке?
(еще одна инфекция передающаяся клещами на юге России)
крымская геморрагическая лихорадка (КГЛ)– острое, природно-очаговое инфекционное заболевание человека, передающееся через укусы клещей, характеризующееся лихорадкой, выраженной интоксикацией и кровоизлияниями в кожу и внутренние органы, характеризующееся тяжелым течением и высокой летальностью.
Возбудителем крымской геморрагической лихорадкиявляется вирус, который был открыт в 1945 г. Крыму, при исследовании крови больных солдат и переселенцев, заболевших при проведении работ по уборке сена.
Заражение опасной инфекцией человека происходит при укусе клеща, при контакте с ним во время ухода за сельскохозяйственными животными (снятие незащищенными руками, раздавливание). Укус клеща может быть безболезненным и поэтому для человека незаметным. Кроме того, прежде чем присосаться, клещ несколько часов может ползать по телу человека, выискивая наиболее удобное для него место.
Вспышки заболевания на территории юга России ежегодно бывают в Краснодарском и Ставропольском крае, Астраханской, Волгоградской и Ростовской областях, в республиках Дагестан, Калмыкия и Карачаево-Черкесии. Заболевание также встречается на юге Украины и в Крыму, Средней Азии, Китае, Болгарии, Югославии, Пакистане, Центральной, Восточной и Южной Африке (Конго, Кения, Уганда и др.).
Патогенез (что происходит?) во время Крымской геморрагической лихорадки:
В основе патогенеза геморрагической крымской лихорадки лежит повышение проницаемости сосудистой стенки. Накопление вируса в крови обусловливает развитие тяжелого токсикоза, вплоть до инфекционно-токсического шока с нарастающим внутрисосудистым свертыванием крови, угнетение кроветворения, что усугубляет проявления геморрагического синдрома (кровоизлияний на коже и внутренних органах).
Симптомы Крымской геморрагической лихорадки:
Инкубационный периодот одного до 14 дней. Чаще 3-5 дней. Болезнь развивается остро. В начальном (предгеморрагическом) периоде отмечаются признаки общей интоксикации, характерные для многих инфекционных болезней. Начальный период длится чаще 3-4 дня (от 1 до 7 дней). В этот период на фоне высокой лихорадки отмечают слабость, разбитость, сильная головная боль, ломота во всем теле, боли в мышцах и суставах.
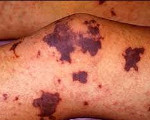
Геморрагический период соответствует периоду разгара заболевания. У большинства больных на 2-4-й день болезни (реже на 5-7-й день) появляются кровоизлияния (сыпь) на коже и слизистых оболочках, гематомы в местах инъекций, могут быть кровотечения (желудочные, кишечные и др.). Состояние больного резко ухудшается. Возможны носовые, маточные кровотечения, кровохарканье, кровоточивость десен, языка, конъюнктив.
Лечениебольных КГЛ проводится только в инфекционных стационарах. Исход заболевания зависит от своевременности обращения больного за медицинской помощью. Во время начатое лечение противовирусными препаратами, на 1-2 день с момента клинических проявлений, предупреждает развитие опасного геморрагического синдрома и следовательно является залогом благоприятного исхода болезни.
Профилактика Крымской геморрагической лихорадки:
Для предотвращения заражения основные усилия направляют на борьбу с переносчиком заболевания. Проводят дезинсекцию помещений для содержания скота, предотвращают выпас на пастбищах, находящихся на территории природного очага. На территории массового организованного отдыха людей, летних оздоровительных учреждений проводятся, скашивание травы, огораживание территории и барьерную акарицидную (освобождающую от клещей) обработку.
Вакцина против Крымской геморрагической лихорадки пока не разработана и иммунизация населения не проводится. Поэтому основными мероприятиями по профилактике КГЛ остаются меры направленные на предотвращение контакта клещей с человеком.
Выполняя эти несложные правила вы позволите сохранить свое здоровье и здоровье своих близких.
Крымская геморрагическая лихорадка
Крымская геморрагическая лихорадка – острая арбовирусная инфекция с характерной природной очаговостью, протекающая с явлениями токсикоза и тромбогеморрагическим синдромом различной степени выраженности. Для крымской геморрагической лихорадки типично острое начало с двумя волнами лихорадки, головные, мышечные и суставные боли, геморрагические высыпания на коже и слизистых, кровоизлияния и кровотечения. Диагноз крымской геморрагической лихорадки основан на клинико-эпидемиологических данных, результатах ИФА, РНГА, ПЦР. Лечение крымской геморрагической лихорадки включает проведение дезинтоксикационной терапии, введение специфического иммуноглобулина или иммунной сыворотки, противовирусных, гемостатических средств, препаратов крови и кровезаменителей.
Общие сведения
Крымская геморрагическая лихорадка (геморрагическая лихорадка Крым-Конго, среднеазиатская геморрагическая лихорадка, КГЛ) – зоонозное природно-очаговое заболевание, вирусный возбудитель которого передается человеку кровососущими клещами. Крымская геморрагическая лихорадка относится к группе клещевых геморрагических лихорадок; является опасным инфекционным заболеванием с коэффициентом летальности 10-40%. Характерна для теплого климата степной, лесостепной и полупустынной зон; встречается в Крыму, Центральном Предкавказье и на сопредельных территориях, в Китае, некоторых странах Европы и Африки. Уровень заболеваемости КГЛ выше у лиц, занятых сельскохозяйственным производством – уходом за животными, заготовкой сена, забоем скота. Крымская геморрагическая лихорадка чаще выявляется у мужчин от 20 до 40 лет. Крымской геморрагической лихорадке свойственна весенне-летняя сезонность, связанная с активностью клещей.
Причины
Возбудителем крымской геморрагической лихорадки служит РНК-геномный вирус рода Nairovirus, семейства Bunyaviridae, способный репродуцироваться при двух температурных интервалах – 36-40° и 22-25°C. Это позволяет вирусу размножаться как в организме человека и позвоночных животных, так и в организме кровососущих насекомых. Вирус крымской геморрагической лихорадки чувствителен к нагреванию (мгновенно инактивируется при кипячении), действию детергентов, дезинфектантов. Источником вируса крымской геморрагической лихорадки в природе выступают грызуны (ежи, зайцы, мыши), мелкий и крупный рогатый скот (овцы, козы, коровы), а также свиньи, лошади, собаки и птицы. Специфическими переносчиками являются паразиты млекопитающих – свыше 20 видов иксодовых клещей, в основном, пастбищные клещи рода Hyalomme.
Основной механизм передачи крымской геморрагической лихорадки – трансмиссивный, при присасывании и укусах инфицированных иксодовых клещей. Возможны также контактный (при раздавливании клеща, попадании на поврежденную кожу инфицированного материала больных животных и человека) и аэрогенный пути передачи (при содержании вируса в воздухе). Имеет место внутрибольничное инфицирование, происходящее при недостаточной обработке и стерилизации медицинских инструментов и оборудования, многоразовом использовании игл. Естественная восприимчивость людей к вирусу КГЛ высокая.
Вирусный возбудитель вызывает поражение эндотелия мелких кровеносных сосудов, повышение проницаемости сосудистой стенки, нарушение свертываемости крови, угнетение кроветворения, развитие ДВС-синдрома. Это проявляется многочисленными кровоизлияниями во внутренние органы (почки, печень), ЦНС, кожу и слизистые оболочки. Для заболевания характерна морфологическая картина инфекционного васкулита с развитием дистрофических изменений и очагов некроза.
Симптомы крымской лихорадки
Длительность инкубационного периода, в зависимости от способа заражения, составляет от 2 до 14 дней (после укуса клеща – 1-3 дня, при контактной передаче – 5-9 дней). Симптомы крымской геморрагической лихорадки могут варьировать от стертых до крайне тяжелых. Для начального периода инфекции (первые 3-5 дней) характерно острое состояние с внезапным скачком температуры до 39-40°С, ознобом, слабостью, головокружением. Больные предъявляют жалобы на сильную головную боль, миалгии и артралгии, болевые ощущения в области живота и поясницы. Часто появляется сухость во рту, тошнота и рвота, гиперемия лица, шеи, конъюнктивы и слизистой зева. Возникает фотофобия, возбуждение, иногда даже агрессивность, которые затем сменяются сонливостью, утомляемостью, депрессией. Перед манифестацией геморрагического синдрома наступает кратковременное снижение температуры до субфебрильной, затем возникает вторая волна лихорадки.
Диагностика
Диагностика крымской геморрагической лихорадки проводится с учетом эпидемиологических данных (возможное пребывание в эндемичных районах, сезонность), типичных клинических признаков (острое начало, двухволновая лихорадка, ранний тромбогеморрагический синдром), результатов лабораторных исследований (общего анализа крови и мочи, ИФА, РНИТ, РНГА, ПЦР). Обследование больных должно производиться с соблюдением максимальной степени инфекционной безопасности.
Лечение крымской лихорадки
При подозрении на крымскую геморрагическую лихорадку обязательна госпитализация и изоляция больных. Лечение должно осуществляться в соответствии с принципами терапии вирусных геморрагических лихорадок. Показан постельный режим, диета, витаминотерапия. Возможно введение иммунной сыворотки реконвалесцентов или гипериммунного лошадиного γ-глобулина. Эффективным терапевтическим действием обладает применение противовирусных препаратов (рибавирина, альфа интерферона). В начальном периоде проводится дезинтоксикационная и кровоостанавливающая терапия; осуществляется переливание крови, эритроцитарной и тромбоцитарной массы в замещающих дозах. При развитии инфекционно-токсического шока назначаются глюкокортикостероиды.
Прогноз и профилактика
Прогноз при стремительном и тяжелом течении крымской геморрагической лихорадки серьезный: наблюдается раннее развитие осложнений, возможен летальный исход. При своевременно начатом лечении прогноз заболевания в большинстве случаев благоприятный. Основная профилактика крымской геморрагической лихорадки заключается в защите человека от нападения и укусов клещей-переносчиков вируса, применении средств индивидуальной защиты (ношении защитной одежды, использовании защитных сеток, репеллентов), регулярном проведении самоосмотров. В медицинских учреждениях обязательно соблюдение требований по профилактике нозокомиальных инфекций: осторожности при выполнении инвазивных процедур, работе с кровью и выделениями больных; проведение стерилизации инструментов, применение одноразовых шприцов и игл. Уничтожение источника и переносчиков вируса крымской геморрагической лихорадки в природе малоэффективно.
Конго-крымская геморрагическая лихорадка
Что это такое?
Геморрагическая лихорадка Конго-Крым (конго-крымская лихорадка, среднеазиатская лихорадка) — вирусная природно-очаговая болезнь человека, возбудитель которой передается клещами. Она характеризуется острым началом, двухволновым подъемом температуры тела, выраженной интоксикацией и геморрагическим синдромом (повышенной кровоточивостью).
Болезнь была впервые обнаружена российскими врачами в 1944 году в Крыму, позже сходное заболевание было описано в Конго, Нигерии, Сенегале, Кении.
Возбудителем лихорадки является РНК-содержащий вирус из рода нейровирусов. Его резервуаром в природе являются дикие мелкие млекопитающие, на которых паразитируют иксодовые клещи (заяц-русак, ушастый еж, лесная мышь), переносчиками служат многие виды пастбищных клещей. Сезонность инфекции на юге России — с мая по август.
Больной человек может служить источником инфекции для других, описаны также случаи госпитального заражения при контакте с кровью больных. Что происходит?
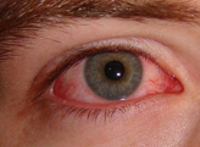
Вирус проникает в организм человека через кожу (при укусах клещей), накапливается в клетках ретикулоэндотелиальной системы, циркулирует в крови. Инкубационный период составляет от 1 до 14 дней (чаще 2-7). Болезнь начинается остро, с резкого повышения температуры тела до 39-40°С, сопровождающегося ознобом. Отмечается резко выраженная головная боль, слабость, сонливость, боли в мышцах и суставах, рези в животе, иногда сопровождаемые рвотой. При осмотре больных в начальном периоде отмечается выраженное покраснение кожи лица, шеи и верхних отделов грудной клетки (симптом капюшона).
Вирус поражает эндотелий сосудов, а также кору надпочечников и гипоталамус, что в итоге приводит к повышению проницаемости сосудистой стенки, нарушению процессов свертывания крови. Ко 2-6 дням болезни развивается геморрагический синдром. Одновременно с небольшим снижением температуры на боковых поверхностях грудной клетки, в области плечевого пояса, на верхних и нижних конечностях появляется обильная геморрагическая сыпь.
Отмечаются обширные кровоизлияния в местах инъекций, носовые кровотечения, кровоточивость десен. Тяжесть заболевания в этот период нарастает, возможны эпизоды потери сознания. Желудочные и кишечные кровотечения ухудшают прогноз. В среднем температура остается повышенной в течение 12 дней, выздоровление проходит медленно, повышенная слаость и утомляемость (астения) сохраняется в течение 1-2 месяцев. К летальному исходу могут приводить осложнения, такие как отек легких, сепсис, острая почечная недостаточность, пневмония.
Диагностика и лечение
Распознавание болезни основывается на характерных клинических данных (острое начало, тяжелое течение, выраженный геморрагический синдром, сезонность, укусы клещей в анамнезе). Методы вирусологической и серологической диагностики на практике используются редко. Лечение проводится в условиях инфекционного отделения. Назначается противовоспалительное лечение, нормализуется выделение мочи. Не применяются препараты, усиливающие поражение почек.
Профилактика
Сводится к осторожности на природе в период активности клещей в районах, эндемичных по данному заболеванию (Краснодарский и Ставропольский край, Ростовская, Астраханская, Волгоградская область, Республика Дагестан). При укусе клеща необходимо в срочном порядке обращаться в лечебное учреждение.
Конго-Крымская геморрагическая лихорадка
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «29» марта 2019 года
Протокол №60
Название протокола: Конго-Крымская геморрагическая лихорадка
Код МКБ X: А 98.0 – Крымская геморрагическая лихорадка (вызванная вирусом Конго)
Дата разработки/пересмотра протокола: 2014 год (пересмотр 2019 г.)
Сокращения, используемые в протоколе:
| АД | — | артериальное давление |
| ВСБ | — | водно-солевой баланс |
| ГШ | — | геморрагический шок |
| ДВС- синдром | — | синдром диссеминированного внутрисосудистого свертывания |
| ИФА | — | иммуноферментный анализ |
| ККГЛ | — | Крымская-Конго геморрагическая лихорадка |
| КП | — | Криопреципитат |
| КТ | — | концентрат тромбоцитов |
| ОЦК | — | объем циркулирующей крови |
| ПВ | — | протромбиновое время |
| ПТИ | — | протромбиновый индекс |
| СЗП СИЗ | — — | свежезамороженная плазма средства индивидуальной защиты |
| УЗИ | — | ультразвуковое исследование |
| ЦВД | — | центральное венозное давление |
| ЭКГ | — | Электрокардиография |
Пользователи протокола: инфекционисты, терапевты, врачи общей практики, акушер-гинекологи, врачи/фельдшеры скорой медицинской помощи, анестезиологи-реаниматологи, хирурги, оториноларингологи, неврологи.
Категория пациентов: взрослые
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
I. ККГЛ с геморрагическим синдромом:
Тяжелая форма:
без полостных кровотечений;
с полостными кровотечениями.
Среднетяжелая форма:
без полостных кровотечений;
с полостными кровотечениями.
Легкая форма
II. ККГЛ без геморрагического синдрома:
среднетяжелая форма;
легкая форма
Выделяют следующие клинические периоды:
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы и анамнез, в том числе эпидемиологический
-лихорадка продолжительностью от 1 до 12 дней, в среднем 7-8 дней;
-выраженная головная боль;
-резкая слабость;
-тошнота;
-рвота;
-отсутствие аппетита;
-нарушение сна;
-ломота в теле;
-мышечные боли;
-кровоточивость дёсен;
-геморрагическая энантема на слизистых оболочках;
-петехиальная сыпь;
-кровотечения (носовые, лёгочные, желудочно-кишечные, маточные);
-жидкий стул без патологических примесей в течение 2-3 дней;
-боли в животе.
Анамнез заболевания:
-острое начало заболевания с высокой температурой. Больные указывают дату и нередко час заболевания.
Эпидемиологический анамнез [3]:
-пребывание в эндемичном для ККГЛ регионе;
-укус клеща или контакт с клещом;
-уход за животными;
-контакт с кровью, шкурами, тканями животных при их разделке, убое, транспортировке и реализации;
-контакт с кровью больного;
-нахождение на открытой территории (отдых на природе и др.).
Физикальное обследование:
-гиперемия и одутловатость лица;
-гиперемия верхней части шеи и плечевого пояса (симптом «капюшона»);
-инъекция сосудов склер;
-умеренная гиперемия зева;
-положительные симптомы «щипка», «жгута»;
-формирование постиньекционных гематом;
-геморрагическая сыпь на коже и слизистых в виде петехий с наиболее частой локализацией на верхних и нижних конечностях, в аксиллярных областях, в местах давления одеждой;
-кровоточивость десен или слизистых полости рта;
-кровотечения (носовые, маточные, желудочно-кишечные, почечные, легочные);
-увеличение печени характерно на 3-5 день болезни;
-в разгар заболевания отмечается: брадикардия до 40 в минуту, гипотония, приглушенность сердечных тонов.
Лабораторные исследования
Неспецифическая лабораторная диагностика [1,2,4]:
Общий анализ крови:
-выраженная лейкопения, лимфоцитоз с нейтрофильным сдвигом влево до палочкоядерных, тромбоцитопения, умеренная анемия, повышение СОЭ;
Общий анализ мочи:
— в начальном периоде: незначительная альбуминурия, микрогематурия, цилиндрурия;
-в периоде разгара — гематурия.
Коагулограмма:
-При гиперкоагуляции: укорочение тромбинового времени до 10–15 с и времени свёртывания крови; повышение содержания фибриногена в плазме крови до 4,5–8 г/л, увеличение протромбинового индекса до 100–120%.
-При гипокоагуляции: удлинение тромбинового времени до 25–50 с, времени свёртывания крови; снижение содержания фибриногена в плазме крови до 1–2 г/л, снижение протромбинового индекса до 30–60%).
Биохимический анализ крови:
-уменьшение содержания общего белка в сыворотке крови (при профузных кровотечениях), гипоальбуминемия, гипербилилирубинемия, повышение активности АлТ и АсТ, ЛДГ.
Анализ кала на скрытую кровь:
-положительный при внутрикишечном кровотечении.
Специфическая лабораторная диагностика [3]:
-в периоде разгара: выявление РНК вируса ККГЛ методом ПЦР, антигена вируса или антител IgM методом ИФА;
-в стадии реконвалесценции или недавно перенесенном заболевании, произошедшем в течение нескольких предыдущих месяцев: выявление антител (IgM + IgG);
-при инфекции, перенесенной в течение последних двух лет: высокие титры IgG (при отрицательных IgM);
-при давней инфекции, перенесенной более двух лет назад: низкие титры IgG (при отрицательных IgM).
Критерии стандартного определения случая ККГЛ[3]:
Предположительный случай
Любой пациент, проживающий или находившийся на эндемичной по ККГЛ территории, обратившийся по поводу остро начавшегося заболевания с повышения температура тела, и у него наблюдается как минимум один из следующих клинических признаков:
-сильная головная боль,
-мышечные боли,
-тошнота или рвота,
-боли в животе или диарея,
-положительный симптом жгута,
и, в период 14 дней до начала заболевания, отмечалось наличие одного из нижеперечисленных факторов риска развития ККГЛ в эпиданамнезе:
-укус или контакт с клещом,
-уход за животными (выпас, дойка и др.),
-наличие животных, включая собак в домашнем хозяйстве,
-контакт с кровью, шкурами, тканями животных при их разделке, убое, транспортировке и реализации,
-контакт с больным с кровотечением человеком,
-нахождение на открытой территории (работа в поле, отдых на природе и др.),
-работа в лаборатории с кровью, тканями людей/ или животных, или с клещами
Вероятный случай
Пациент, проживающий или находившийся на эндемичной по ККГЛ территории в период 14 дней до начала заболевания, и соответствующий клиническому описанию предположительного случая ККГЛ, с тромбоцитопенией ниже 150 000 /мм 3 и/или наличием любых геморрагических проявлений:
-петехиальная сыпь
-кровотечения любой локализации (носовые, десневые, желудочно-кишечные, вагинальные, и др.)
-кровоизлияния
-положительный симптом жгута.
Подтвержденный случай
Соответствует определению предположительного или вероятного случая ККГЛ с положительным результатом диагностических тестов образца крови/ткани на ККГЛ:
-Выявление РНК в ПЦР или антигена ККГЛ в ИФА
-Выявление антител IgM, IgG методом ИФА
-Выявление антигена в патологоанатомическом материале иммуногистохимическим методом.
Инструментальные исследования:
УЗИ органов брюшной полости: гепатомегалия, возможно наличие свободной жидкости (при гемоперитонеуме);
ЭКГ: признаки ишемии миокарда (при обильных внутренних кровотечениях);
Рентгенография органов грудной клетки: наличие горизонтального уровня жидкости или сгустков в полости плевры (при гемотораксе);
КТ головного мозга: наличие очагов кровоизлияния (при кровоизлияниях в мозг).
Диагностический алгоритм:
Основные (обязательные) диагностические обследования,проводимые на амбулаторном уровне:
-сбор жалоб и анамнеза;
-тщательный эпидемиологический анамнез;
-физикальное обследование.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
-определение группы крови;
-определение резус-фактора;
-общий анализ крови;
-общий анализ мочи;
-коагулограмма;
-биохимический анализ крови (общий белок, альбумин, билирубин, АлТ, АсТ, ЛДГ);
-анализ кала на скрытую кровь с целью выявления внутрикишечного кровотечения;
-определение антигена вируса(Ag), антител IgM, IgG методом ИФА;
-определение РНК вируса ККГЛ методом ПЦР;
-определение антигена вируса в патологоанатомическом материале иммуногистохимическим методом.
Алгоритм лабораторного тестирования крови (сыворотки) на ККГЛ [3]:
1-й образец берется при госпитализации и тестируется в ПЦР, ИФА Ag ( в первые 5 дней болезни) и ИФА IgM1;
2-й образец берется через пять дней после первого образца и тестируется в ПЦР, ИФА IgM2 и IgG1(образцы на IgG желательно забирать до введения иммунной плазмы для достоверной интерпретации результата);
3-й образец берется через пять дней после второго образца и тестируется в ИФА IgM3 и ИФА IgG2.
Дополнительные диагностические обследования, проводимые на стационарном уровне:
— УЗИ почек, органов брюшной полости, малого таза;
— ЭКГ;
— Рентгенография органов грудной клетки (с целью диагностики гемоторакса, пневмонии);
— КТ головного мозга при подозрении на ОНМК по геморрагическому типу.
Дифференциальный диагноз
Рисунок 1- Клинический алгоритм диагностического поиска в предгеморрагическом периоде Конго-Крымской геморрагической лихорадки
Рисунок 2-Клинический алгоритм диагностического поиска в геморрагическом периоде Конго-Крымской геморрагической лихорадки
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Альбумин (Albumin) |
| Ампициллин (Ampicillin) |
| Апротинин (Aprotinin) |
| Гидроксиэтилкрахмал (Hydroxyethyl starch) |
| Добутамин (Dobutamine) |
| Комплекс аминокислот для парентерального питания (Complex of amino acids for parenteral nutrition) |
| Концентрат тромбоцитов (КТ) |
| Криопреципитат |
| Менадиона натрия бисульфит (Menadione sodium bisulfite) |
| Натрия хлорид (Sodium chloride) |
| Оксациллин (Oxacillin) |
| Омепразол (Omeprazole) |
| Парацетамол (Paracetamol) |
| Плазма свежезамороженная |
| Рибавирин (Ribavirin) |
| Фамотидин (Famotidine) |
| Цефотаксим (Cefotaxime) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
| Этамзилат (Etamsylate) |
Лечение (амбулатория)
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента – карта стационарного больного
Маршрутизация пациента:
Немедикаментозное лечение [1]:
Диета: стол №4
Медикаментозное лечение [2,3,4]
Перечень основных лекарственных средств:
Хирургическое вмешательство:
При ККГЛ противопоказаны любые хирургические вмешательства!
Дальнейшее ведение:
Правила выписки:
Выписку больных проводят не ранее 21 суток от начала заболевания при удовлетворительном состоянии больного, нормализации температуры тела и лабораторных показателей (гемограммы, коагулограммы, количества тромбоцитов), отсутствии осложнений.
Примерные сроки нетрудоспособности после выписки составляют: при лёгкой форме – 7-10 суток; среднетяжёлой – 10-14 суток; тяжёлой – 15-30 суток.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет
Показания для экстренной госпитализации:
Больные c предположительным/вероятным случаем ККГЛ подлежат обязательной госпитализации в инфекционный стационар/инфекционное отделение.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
1) Кошерова Бахыт Нургалиевна – доктор медицинских наук, профессор, НАО «Медицинский университет Караганды», проректор по клинической работе и непрерывному профессиональному развитию, высшая квалификационная категория;
2) Абуова Гульжан Наркеновна – кандидат медицинских наук, профессор, заведующая кафедрой инфекционных болезней и дерматовенерологии АО «Южно-Казахстанская медицинская академия»;
3) Юхневич Екатерина Александровна – клинический фармаколог, и.о.доцента кафедры клинической фармакологии и доказательной медицины НАО «Медицинский университет Караганды».
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1. Бегайдарова Розалия Хасановна – доктор медицинских наук, профессор кафедры инфекционных и фтизиатрии НАО «Медицинский университет Караганды», врач высшей категории.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.