Ксеродерма что это болезнь
Заболевание генетически неоднородное. В зависимости от степени и характера нарушений репарации ДНК выделяют 7 групп комплементации (от A до G) и «вариант пигментной ксеродермы», или пигментный ксеродермоид. Cиндром де Санктиса–Каккьоне может быть при любом типе заболевания, но чаще его выявляют в группе коплементации А. Мутантные гены расположены на следующих хромосомах: 9q22.3 (тип A), 2q21 (тип B), 3p25 (тип C), 19q13.2 (тип D), 11p12 (тип E), 16p13.3 (тип F), 13q13 (тип G), 6p21.1-p12 (пигментный ксеродермоид), 10q11 (синдром де Санктиса-Каккьоне).
При рождении кожные покровы чистые. Первые симптомы развиваются в возрасте 6 мес или несколько позже.Прогноз при пигментной ксерордерме плохой вследствие развития злокачественных опухолей с быстрым прогрессирующим течением, метастазами и летальным исходом у многих больных в возрасте 10-15 лет. Риск развития злокачественных опухолей кожи повышен в сотни раз по сравнению с общей популяцией.
При отсутствии защиты от солнца базальноклеточный или плоскоклеточный рак обычно развивается в возрасте 8–9 лет.Значительно повышен риск развития меланомы, а также новообразований внутренних органов (легких, молочной железы, поджелудочной железы, желудка, головного мозга) и лейкоза.
В течении пигментной ксеродермы условно выделяют пять стадий:
Эритематозная стадия
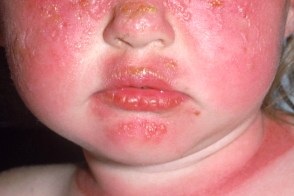 Развивается уже на первом году жизни. После непродолжительной инсоляции на открытых участках появляются эритематозно-сквамозные отечных пятен, часто с везикулами или пузырями. Развивается уже на первом году жизни. После непродолжительной инсоляции на открытых участках появляются эритематозно-сквамозные отечных пятен, часто с везикулами или пузырями. |
Стадия гиперпигментации
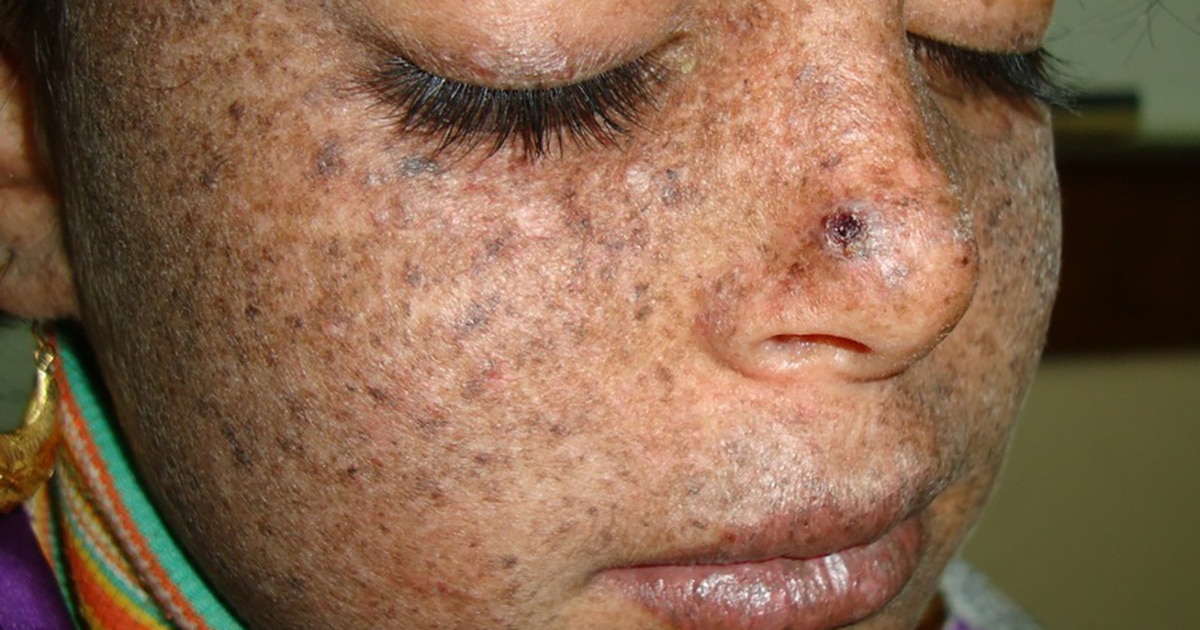
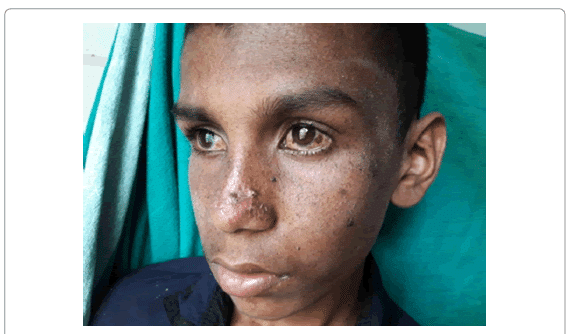
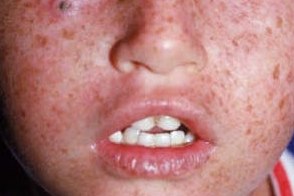 Характеризуется образованием множественных пигментных пятен типа веснушек и лентиго, разных по форме, размеру и интенсивности окраски (от светло- до темно-коричневой). Характеризуется образованием множественных пигментных пятен типа веснушек и лентиго, разных по форме, размеру и интенсивности окраски (от светло- до темно-коричневой). |
Стадия атрофии
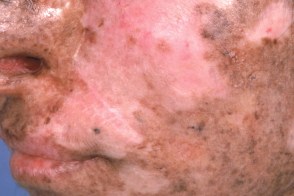 При этой стадии кожа истончается, становится сухой, напряженной, появляются гладкие атрофические рубцы с телеангиэктазиями, гипо- и/или гиперпигментацией (пойкилодермия). Атрофические изменения с очагами склероза приводят к формированию микростомии, эктропиона, сужению отверстий носа, истончению ушной раковины и кончика носа. При этой стадии кожа истончается, становится сухой, напряженной, появляются гладкие атрофические рубцы с телеангиэктазиями, гипо- и/или гиперпигментацией (пойкилодермия). Атрофические изменения с очагами склероза приводят к формированию микростомии, эктропиона, сужению отверстий носа, истончению ушной раковины и кончика носа. |
Стадия доброкачественных опухолей
Характеризуется возникновением ангиом, фибром, папиллом, кератоакантом, актинического кератоза.Может наблюдаться уже в детском возрасте (2–5 лет)
Стадия малигнизации
Наступает через 8-10 лет от начала заболевания в виде озлокачествления предшествовующих доброкачественных новообразований либо самостоятельно формирующихся меланомы, саркомы, плоскоклеточной и базальноклеточной карциномы.Иногда злокачественные опухоли появляются очень рано, уже в первые годы жизни.
Поражение глаз
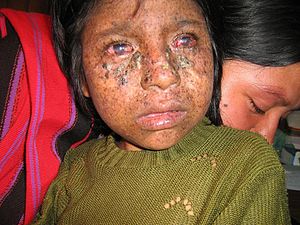
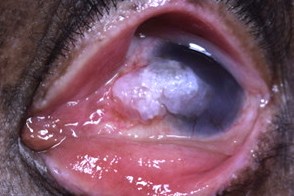 Патология глаз встречается у 40% больных.У большинства больных отмечается светобоязнь (она может быть с самого начала болезни), конъюнктивит (может быть самым ранним проявлением), кератит, блефарит, гиперпигментация радужки, телеангиэктазии и пигментация век и конъюнктивы, снижение остроты зрения. Позднее возможно развитие симблефарона, помутнения роговицы, рост доброкачественных и злокачественных опухолей конъюнктивы. Патология глаз встречается у 40% больных.У большинства больных отмечается светобоязнь (она может быть с самого начала болезни), конъюнктивит (может быть самым ранним проявлением), кератит, блефарит, гиперпигментация радужки, телеангиэктазии и пигментация век и конъюнктивы, снижение остроты зрения. Позднее возможно развитие симблефарона, помутнения роговицы, рост доброкачественных и злокачественных опухолей конъюнктивы. |
Другие нарушения
Возможны эндокринные нарушения; неврологические расстройства; иммунодефицит со стойкой анемией и большим количеством бластных клеток в крови.
Синдром де Санктиса-Каккьоне
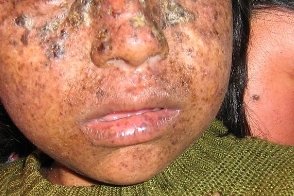 Известен также как de Sanctis-Cacchione syndrome и идиотия ксеродермическая. Известен также как de Sanctis-Cacchione syndrome и идиотия ксеродермическая.Отличается особо тяжелым течением. Характеризуется ранним началом тяжелых кожных проявлений, грубыми нарушениями со стороны ЦНС (микроцефалия, идиотия, недоразвитие мозжечка, потеря слуха и др.), гипогонадизмом, карликовым ростом, укорочением ахиллова сухожилия. Рентгенологически выявляют уменьшение турецкого седла, могут быть нарушения порфиринового обмена. |
Диагноз пигментной ксеродермы устанавливают на основании характерной клинической картины и данных гистологического исследования. Возможна пренатальная диагностика с выявлением мутантных генов.
Лечение не разработано. Необходимо строго ограничивать пребывание на солнце, использовать физические и химические фотозащитные средства в течение всего дня, антиоксиданты, препараты интерферона. Большое значение придают раннему удалению опухолей, назначению с профилактической целью препаратов витамина А, системных ретиноидов.
Для лечения актинического кератоза и ранних стадий немеланозного рака кожи применяют имиквимод, фторурацил и фотодинамическую терапию.С целью раннего выявления опухолей проводят профилактический осмотр больных каждые 3 мес. Лечение новообразований осуществляют стандартными методами.
Имеются противопоказания.Проконсультируйтесь с врачом
Пигментная ксеродерма
Внимание! Информация носит ознакомительный характер и не предназначена для постановки диагноза и назначения лечения. Всегда консультируйтесь с профильным врачом!
Введение
Пигментная ксеродерма является редким наследственным генетическим заболеванием, которое вызывает аномальную и чрезмерную чувствительность к солнечному свету.
Причины расстройства связаны с мутацией гена, который продуцирует белок, необходимый для восстановления ДНК. Люди с пигментной ксеродермой страдают от кожных, глазных расстройств и, в некоторых случаях, расстройств нервной системы. Поскольку развитие опухолей кожи или других органов почти неизбежно, качество жизни сильно ухудшается, как и ожидания.
Диагноз пигментной ксеродермы основан на наблюдении за симптомами и признаками, которые очевидны и довольно однозначны.
К сожалению, до сих пор нет конкретного лекарства от данного заболевания, однако доступно лечение для контроля симптомов (симптоматическая терапия).
Хромосомы и восстановление поврежденной ДНК
Прежде чем описывать пигментированную ксеродермию, полезно сделать краткую ссылку на генетику.
Хромосомы и ДНК
Каждая клетка здорового человека имеет 23 пары гомологичных хромосом (23 по материнской линии и 23 по отцовской линии). Пара этих хромосом является половой, то есть она определяет пол индивида; остальные 22 пары состоят из аутосомных хромосом. В общей сложности 46 человеческих хромосом содержат весь генетический материал, более известный как ДНК. В ДНК человека записаны его соматические особенности, его предрасположенность, его физические способности и т. д.
Гены и мутации ДНК
ДНК строится в хромосомах во многих генах. Каждый отдельный ген занимает определенное хромосомное положение и представлен двумя вариантами, называемыми аллелями, разделенными между данной материнской хромосомой и ее отцовским гомологом. Из генов происходят белки. Когда происходит мутация ДНК, ген данной хромосомы может быть дефектным и, следовательно, производить дефектный белок.
Можно ли восстановить мутации?
Очень часто генетические мутации (то есть гены), которые влияют на ДНК, восстанавливаются системами репарации. Это результат эволюции нашего организма, который, чтобы выжить и приспособиться к окружающей среде, разработал различные лекарства, в том числе и этот.
Системы восстановления различны, и для правильной работы они используют преимущества синхронности и взаимодействия различных белков восстановления. Обычно они очень эффективны, но может случиться так, что они ошибутся и не обратят мутацию.
Если вы понимаете, откуда берутся белки, вы также можете угадать, что происходит после неправильной (и, следовательно, перметентной) мутации гена для репарации белка. Репаративная система, в которой участвует последняя, больше не работает должным образом, ее эффективность падает, а мутации ДНК увеличиваются из-за невозможности их репарации (восстановления).
Что такое пигментная ксеродерма
Пигментная ксеродерма (синонимы: ретикулярный прогрессирующий меланоз, прогрессирующий ретикулярный меланоз Пика) является генетическим расстройством, что делает кожу крайне чувствительной к ультрафиолетовому излучению (УФ) солнечного света. Это врожденная патология (то есть, присутствующая с рождения), которая снижает качество и продолжительность жизни.
Признаки пигментной ксеродермии встречаются на участках кожи, обычно подверженных воздействию солнца и на уровне глаз. Кроме того, у пораженных лиц развиваются различные виды карциномы, а в некоторых случаях также неврологические расстройства.
Эпидемиология
Ксеродерма пигментная — очень редкое заболевание. Его заболеваемость, рассчитанная для Европы и США, составляет 1 случай на 1 миллион человек. Тем не менее, есть страны и регионы мира, где это происходит несколько чаще, например, в Японии, Северной Африке или на Ближнем Востоке.
Болезнь поражает мужчин и женщин без особых различий и проявляется с первыми симптомами уже в раннем возрасте.
Причины
Пигментная ксеродерма вызывается мутацией гена (ген XP) и связанного с ним белка (белок XP); последний, когда нормальный, ответственен за восстановление поврежденной ДНК. Следовательно, из-за вышеупомянутой мутации система репарации с белком XP в качестве главного не работает должным образом.
Само собой разумеется, что человек, затронутый этими расстройствами, в большей степени подвержен развитию других мутаций ДНК, вплоть до появления карцином кожи и опухолей глаза.
Виды пигментной ксеродермы
На самом деле, ген, который вместе с ассоциированным с ним белком вызывает пигментную ксеродерму, не всегда одинаков. Фактически, было идентифицировано по меньшей мере 8 различных генов XP, все на разных хромосомах, и все они способны продуцировать до мутирования белки, используемые для восстановления поврежденной ДНК.
Несмотря на то, что это разные гены и белки, для простоты мы ссылаемся на них общим термином XP генов и XP белков. Единственным отличительным элементом является добавление букв английского алфавита, первых семи (от A до G) плюс V, в зависимости от вовлеченного гена.
В следующей таблице приведены 8 различных типов пигментной ксеродермы; в нем появляются общепринятые названия, хромосома, затронутая мутацией и ген.
| Виды пигментной ксеродермы | ||
| Название (пигментная ксеродерма + типа) | Мутированная хромосома | Мутированный ген и белок |
| типа A (XPA) | Хромосома 9 | XPA |
| типа B (XPB) | Хромосома 2 | XPB |
| типа С (XPC) | Хромосома 3 | XPC |
| типа D (XPD); болезнь де Санктис-Кашчионе (подтип XPD). | Хромосома 19; | |
ERCC6
Система репарации ДНК
Все белки, вовлеченные в пигментную ксеродерму, обычно посвящают себя восстановлению ДНК, когда она повреждена. В частности, система восстановления (эксцизионная репарация нуклеотидов, известная под английским аббревиатурой NER), которая включает в себя эти белки, является той, которая имеет дело с повреждением, вызванным ультрафиолетовыми лучами солнца и химическими мутагенами (например, сигаретным дымом).
У здорового человека ДНК клеток кожи, пораженных солнцем, претерпевает изменения, которые, однако, легко восстанавливаются NER. Напротив, у человека с пигментной ксеродермой NER не функционирует должным образом и сохраняется повреждение ДНК, вызванное ультрафиолетовым излучением или химическими мутагенами. Думайте об этой ситуации как о непрерывном накоплении мутаций, которые, в конечном счете, предрасполагают к карциномам и опухолям различных типов.
Примечание: ген POLH варианта XPV не является частью системы NER, но всегда занимается восстановлением повреждений вызванных ультрафиолетовыми лучами солнца.
Углубление — УФ повреждение и система NER.
Солнечный свет, когда он влияет на нашу кожу, вызывает небольшие мутации ДНК. Фактически, ультрафиолетовые лучи образуют так называемые димеры тимина (тимин является фундаментальным компонентом ДНК), которые представляют собой не что иное, как небольшие структурные аномалии генетического материала. Эти димеры, однако, имеют короткую жизнь, потому что после тысячелетий эволюции наше тело разработало системы восстановления, которые «стирают» эти генетические ошибки.
Одной из таких репаративных систем является так называемая NER (от англ. Nucleotide Excision Repair, или эксцизионная репарация нуклеотидов). Это совершенная система, состоящая из нескольких белков, которая распознает аномалию, разрезает область мутированной ДНК и заменяет ее идентичной частью.
Это точный механизм, который требует синхронизации и наличия всех вовлеченных белков.
Как передается пигментная ксеродерма?
Пигментная ксеродерма является наследственным аутосомно-рецессивным генетическим заболеванием. И поэтому:
Симптомы и осложнения
Симптомы пигментной ксеродермы проявляются на:
Будучи врожденным заболеванием, первые признаки заболевания начинают проявляться уже в первые годы жизни: всего через два года после рождения ребенок чрезвычайно чувствителен к ультрафиолетовым лучам солнечного света.
Признаки со стороны кожи
Основные симптомы пигментной ксеродермы появляются на коже. Пациенты показывают:
Здоровый ребенок в первые годы жизни с трудом загорает и почти не имеет веснушек. Ребенок с пигментной ксеродермой, с другой стороны, чрезвычайно чувствителен к ультрафиолетовым лучам (светочувствительность) и подвержен быстрому загару и появлению многочисленных веснушек, особенно на участках кожи, подверженных воздействию солнца.
Светочувствительность и легкая пигментация кожи (см. фото выше) являются характерными признаками, которые, безусловно, не остаются незамеченными, поскольку у пораженных лиц наблюдается сильное покраснение и поражение кожи даже после кратковременного пребывания на солнце.
Через несколько лет у пациента развивается ксеродермия или сухость, легкое шелушение кожи и пойкилодермия, гиперпигментация некоторых участков кожи.
Рак кожи, наконец, самый драматический признак, потому что он поражает почти любого человека с пигментной ксеродермой. Возникает очень рано и может появляться у пациентов, которые недостаточно защищают себя от солнца уже на 8-10-м году жизни. Области тела, наиболее затронутые раком, — это лицо, губы, веки, кожа головы и кончик языка.
Почему болезнь называется пигментной ксеродермой?
Термин пигментная ксеродерма связан с двумя типичными клиническими признаками этого заболевания: ксеродермия (сухостью и шероховатостью кожи) и склонность к легкому загару (т.е. легкая пигментация кожи).
Признаки со стороны глаз
Глаза пациента с пигментной ксеродермой очень чувствительны к ультрафиолетовым лучам солнца; это потому, что, как и кожа, им не хватает защиты. По той же причине у больных проявляются фотофобия и воспаление конъюнктивы (конъюнктивит) и роговицы (кератит). Глаза больных подвержены также покраснениям, сильно раздражены и склонны к глазным опухолям (злокачественным и незлокачественным).
Веки, помимо развивающегося рака кожи, необычным образом пигментируют, полностью теряют ресницы, становятся атрофичными и страдают от эктропиона или энтропии.
Таким образом, симптомы и признаки со стороны глаз следующие:
Симптомы со стороны нервной системы
Около 30% людей с пигментной ксеродермией имеют неврологические расстройства. Это очень разные симптомы: от микроцефалии до нейросенсорной тугоухости, от недостатка координации до затруднений в движении и т. д.
В следующем списке приведены неврологические признаки, типичные для пигментной ксеродермы.
Проявления ксеродермы пигментной на неврологическом уровне:
Осложнения
Мы уже говорили о кожных и глазных опухолях. Однако это не единственное осложнение пигментной ксеродермы. Фактически, пациент, как правило, предрасположен ко многим другим видам рака: например, на уровне щечной полости, легких и внутренних органов.
Причина связана, с повреждением кожи и глаз, с неспособностью восстановить поврежденную ДНК, которая затрагивает все клетки организма, а не только те, которые подвергаются воздействию ультрафиолетовых лучей.
Добавьте к этому еще большую чувствительность к сигаретам и дыму (даже пассивному курению) и химическим мутагенам, даже обычным.
По этим причинам больные люди не имеют долгой продолжительности жизни и должны уделять максимальное внимание времени, которое они проводят на солнце и в определенных загрязненных средах.
Диагностика
Диагностика пигментной ксеродермы основана на клиническом осмотре признаков, показанных пациентом. С другой стороны, иначе быть не может, учитывая, что, как мы уже говорили, кожных (покраснения, появление веснушек в маленьком возрасте, ксеродермия и т. д.) и глазных проявлений (кератит, отсутствие ресниц и т. д.) бывает достаточно.
Ранняя диагностика очень важна, так как раннее распознавание пигментной ксеродермы может, насколько это возможно, отсрочить возникновение рака кожи и других осложнений.
Обнаружить заболевание у ребенка довольно легко, так как появление веснушек в возрасте 2 лет довольно необычно. В этом случаи и при малейшем подозрении вам следует немедленно обратиться к дерматологу.
Помимо осмотра, берут анализ крови, проводят генетические тесты.
Лечение
К сожалению, не существует лекарств от пигментной ксеродермы. Фактически, единственно возможные терапевтические методы лечения должны рассматриваться как нечто большее, чем контрмеры для сдерживания симптомов, которые не являются реальными специфическими методами лечения.
Основополагающими моментами терапии являются:
Чтобы максимально избежать солнечного света, пациенту рекомендуется не выходить на улицу в светлое время суток, а только вечером, когда солнце уже зашло; носить полностью покрывающую одежду, шляпы и солнцезащитные очки; держать стрижку средней длины; регулярно наносить солнцезащитный крем на кожу; применять в домашних условиях специальные анти-УФ-очки; заменить те лампочки в доме, которые излучают ультрафиолетовое излучение, специальными лампами, которые не излучают УФ и т. д.
У людей, страдающих пигментной ксеродермой, которые следуют этим указаниям, может развиться дефицит витамина D, присутствие которого в организме человека обусловлено солнечным светом.
Мы рекомендуем периодические проверки с различными специалистами, чтобы наблюдать за прогрессом заболевания. Каждые 3 месяца или около того пациент должен посещать дерматолога для контроля кожи.
В такой же степени целесообразно, по крайней мере, один раз в год проходить офтальмологическое обследование, чтобы контролировать состояние глаз.
Люди с пигментной ксеродермой часто страдают от депрессии. Среди причин психологического стресса, безусловно, существуют поведенческие ограничения, которых пациенты должны неукоснительно придерживаться, эстетический аспект и, в некоторых случаях, неврологические расстройства. В этих ситуациях необходима психологическая поддержка и близость семьи и друзей.
Прогноз
Прогноз пигментной ксеродермы никогда не бывает положительным. На самом деле, тот, кто затронут, рано или поздно обречен на развитие какой-либо формы рака, в частности кожи и глаз.
Кроме того, неукоснительное соблюдение определенных поведенческих ограничений, таких как не выходить днем на улицу, и эстетический аспект, измененный светочувствительностью и нарушениями зрения, значительно влияют на качество жизни.
К сожалению, лечение на данный момент не дает результатов, а только облегчает симптомы. Совет, который обычно дается членам семьи в этих случаях, заключается в том, чтобы оставаться рядом с пациентом, оказывая психологическую поддержку и помогая ему заботиться о себе.
Высшее образование (Кардиология). Врач-кардиолог, терапевт, врач функциональной диагностики. Хорошо разбираюсь в диагностике и терапии заболеваний дыхательной системы, желудочно-кишечного тракта и сердечно-сосудистой системы. Закончила академию (очно), за плечами большой опыт работ.
Специальность: Кардиолог, Терапевт, Врач функциональной диагностики.
Ксероз кожи (ксеродермия)
Введение
Строго говоря, слово «ксероз» (от древнегреч. «сухость») должно быть собирательным, обобщающим группу ксерозов различной локализации. Действительно, в офтальмологии употребляются такие термины, как ксероз роговицы (кератоксероз) или конъюнктивально-роговичный ксероз (синдром сухого глаза, ксерофтальмия).
Однако даже академические медицинских словари, определяя значение этого термина, однозначно относят его не к глазу, а к другому органу: под ксерозом предлагается по умолчанию понимать ксероз кожи или, синонимически, ксеродермию (досл. «сухость кожи»).
Как известно, кожа представляет собой самый большой по площади орган в человеческой анатомии. Для того, чтобы адекватно и эффективно выполнять свои многочисленные функции, кожа должна обладать определенным набором нормальных для нее параметров. Среди важнейших характеристик, – тургор (напряженная наполненность, пружинистая способность восстанавливать форму при надавливании), эластичность, упругость, достаточная плотность, равномерно-гладкая поверхность, в идеале «атласная» на ощупь, матовая, рассеивающая свет внутри и оставляющая слабый внешний отблеск. Любые дефекты на коже (рубцы, оспины, пятна, чешуйки, сыпь и т.д.) очень бросаются в глаза, и даже если она однородна, то незначительные изменения внешнего вида все же воспринимаются как признак нездоровья: недаром кожу называют зеркалом состояния всего организма (хотя это, конечно, не единственное такое зеркало).
Вместе с тем, ксеродермия – явление весьма распространенное. Согласно современным данным, кожа недостаточно увлажнена примерно у 40% взрослых европейцев, а в старших возрастных категориях доля лиц с той или иной степенью ксеродермии возрастает до трех четвертей (75%). Производителям всевозможных увлажняющих кремов, гелей, лосьонов и тому подобной продукции такая ситуация экономически выгодна. Однако ксеродермия – проблема прежде всего медицинская, и лишь потом косметическая. С одной стороны, сухость кожи резко ослабляет ее защитные, барьерные возможности, одновременно увеличивая вероятность механических нарушений целостности. С другой, ксеродермия, не будучи болезнью сама по себе, действительно является «зеркалом», т.е. диагностически значимым (иногда просто важным, а иногда и ключевым) симптомом множества этиологически разных заболеваний, в том числе очень серьезных.
Фундаментальной причиной можно считать недостаточное увлажнение поверхностного (эпидермис) и более глубоких слоев кожи, но такое определение несколько тавтологично. Суть – в недостаточной выработке пота и себума («кожного сала», многофункциональной и сложной по составу жировой смазки) специализированными железками внешней секреции, которых в коже насчитывается несколько миллионов.
В свою очередь, возможные причины такой гипосекреции чрезвычайно многочисленны и разнообразны.
У практически здоровых, в прочих отношениях, людей кожа может «пересыхать» в силу внешних условий: жаркая засушливая или, наоборот, очень морозная погода, запыленный воздух, постоянный ветер, интенсивная инсоляция, избыточные гигиенические процедуры, злоупотребление очищающими и косметическими средствами, частое продолжительное пребывание в воде, воздействие профессиональных вредностей (испарения, контакт с химическими соединениями и т.п.). Предрасполагать к пересыханию могут индивидуальные особенности строения кожи, напр., ее тонкость и/или аномально сниженная удельная концентрация потовых и сальных желез.
Для людей пожилого и старческого возраста типичным является т.н. сенильный ксероз, обусловленный естественным увяданием тканей, ослаблением секреторной активности эндо- и экзокринных желез.
К однозначно патологическим причинам относятся заболевания кожи как таковой: атопический дерматит, псориаз, себорея и себорейный дерматит, наследственный ихтиоз, ряд аутоиммунных заболеваний (системная красная волчанка, системная склеродермия и т.п.), кожные микозы (грибковые инфекции).
Кроме того, сухость кожи часто сопутствует инфекционным болезням, протекающим с высокой температурой, состояниям общей дегидратации (независимо от причин обезвоживания организма), гиповитаминозам, сахарному диабету и другим эндокринно-метаболическим расстройствам, различным гормональным дисбалансам (например, гипотиреозу), онкологическим заболеваниям, патологии печени, почек, кроветворной системы, желудочно-кишечного тракта (см., напр., «Синдром мальабсорбции»).
В большинстве случаев ксероз кожи вызывает ощущение общего тактильного дискомфорта, стянутости, жжения, покалывания. При более выраженной ксеродермии отмечается зуд, шелушение, покраснение, нездоровая тусклость, «морщинистость», дряблость, истончение, тенденция к образованию трещин.
Если ксеродермия является одним из клинических проявлений более общего заболевания (см. пункт «Причины»), перечисленные симптомы по степени выраженности и вызываемого дискомфорта могут восприниматься как малосущественные в сравнении с основной симптоматикой.
Во многих ситуациях происхождение и природа ксероза кожи легко устанавливается уже на этапе расспроса и сбора анамнестических сведений. Однако в тех случаях, когда сухость кожи является «беспричинным», одним из немногих или изолированным симптомом, может потребоваться многоплановое глубокое обследование, и пройти его нужно обязательно (учитывая содержание пункта «Причины», см. выше). Назначаются различные лабораторные анализы крови и мочи, отбираются мазки или соскобы, применяются практикуемые в дерматологии и аллергологии пробы, производится визуализирующая диагностика внутренних органов, – в зависимости от того, какая клиническая гипотеза представляется врачу наиболее вероятной.
Поскольку ксеродермия является не болезнью, а симптомом или, скорее, синдромом, описывать какие-либо конкретные подходы к лечению бессмысленно. Истинная, этиопатогенетическая терапия всегда базируется на результатах диагностического обследования. Предполагается максимально возможное устранение всех контролируемых (зависящих от самого пациента) вредоносных факторов, адекватное лечение основного заболевания, если оно выявлено, и в последнюю очередь применение каких бы то ни было паллиативных средств увлажнения, смягчения, восстановления кожи, да и то лишь после обязательного согласования с врачом и под его наблюдением, – так как в ряде ситуаций результат может оказаться прямо противоположным ожидаемому.