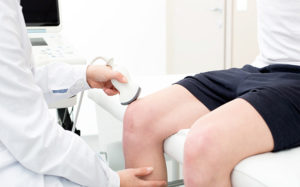
О чем расскажет УЗИ коленного сустава?
Коленные суставы – крупные и сложные, ежедневно претерпевающие большие нагрузки при ходьбе, подъеме по лестнице, приседаниях. К сожалению, с годами они изнашиваются и травмируются, в особенности, неправильно рассчитанными нагрузками. В случае развивающейся патологии, своевременно поставленный диагноз и назначенная терапия — залог скорейшего выздоровления.
Патологии коленного сустава делятся на травмы (разрывы связок, сухожилий), возникающие при резких движениях и чрезмерной неправильно дозированной нагрузке, поражения менисков, дегенеративные изменения (окостенения в тканях, деформирующий артроз), кисты, заболевания, поражающие синовиальную оболочку (ревматический синовит, остеохондроматоз, воспаления), патологии сухожилий и связок. Очень часто пациенты, страдающие одним из этих недугов, откладывают визит к ортопеду или травматологу, а зря! Ведь запуская болезнь, они уменьшают свои шансы на быстрое восстановление трудоспособности и жизнь без боли.
Доступным и информативным методом выявления проблем коленного сустава на сегодня является ультразвуковая диагностика. Этот безопасный и неинвазивный способ медицинской визуализации дает возможность обследовать все части сустава – мышцы, суставную жидкость, кости, связки, хрящи и сосуды.

На УЗИ коленного сустава доктор может увидеть его контуры, количество и качество синовиальной (суставной) жидкости, оценить состояние мениска, связок, надколенника, внешнего слоя кости и хрящевой ткани, определить изменение размера суставной щели и капсулы, увидеть присутствие свободных тел. Процедура также покажет наличие бурсита, кисты, костных разрастаний на бедренной и большеберцовой кости.
Как отмечалось ранее, дополнительной подготовки ультразвуковая диагностика не требует. Единственное, от чего следует воздержаться за 4-5 дней до УЗИ – внутрисуставные инъекции.

Иногда при необходимости (например, при сочетанной травме) УЗИ колена производят вместе с диагностикой голеностопа.
В Запорожье процедуру можно пройти в одном из филиалов центра медицинской визуализации «Юнимед» по адресу Ореховское шоссе, 10 или проспект Маяковского, 11.
Справки и запись по телефону: +38 (061) 270-80-85, +38 (061) 226-06-10.
Вся правда об УЗИ суставов
При подозрении на артроз или артрит ортопеды чаще всего направляют на рентген или МРТ. Однако достаточно информативен и другой метод обследования суставов – ультразвуковая диагностика. К нему прибегают при болях различного происхождения, чтобы уточнить диагноз. Он абсолютно безопасен и комфортен, но все-таки имеет ограничения по применению.
С помощью УЗИ можно обследовать все крупные суставы
При каких симптомах рекомендуют пройти УЗИ
Что можно оценить с помощью УЗИ
С помощью ультразвука можно рассмотреть мягкие ткани, которые не видны на рентгене. Врач оценивает состояние мышц, хрящевой ткани, сухожилий и суставной сумки. Если в суставе уже начались дегенеративные изменения, требующие лечения остеоартроза, специалист заметит их. Будут также видны опухоли, гематомы, разрывы и другие конструктивные патологии.
УЗИ суставов не требует специальной подготовки
ТОП-6 вопросов об УЗИ
№ 1. Нужно ли проходить УЗИ, если есть результаты рентгена?
Эти исследования характеризуют состояние сустава с разных сторон. Традиционная рентгенография оценивает костные структуры, в то время как ультразвук визуализирует хрящи и мягкие ткани, как и МРТ. Если речь идет о воспалительных заболеваниях, без этого обследования не обойтись, иначе невозможно обнаружить источник боли.
№ 2. Нужно ли осматривать на УЗИ два симметричных сустава, если болит один?
Нужно. Сравнительная оценка пораженного и здорового суставов более показательна, чем обследование только больного сочленения. Она позволяет обнаружить патологические процессы, которые еще не имеют клинических проявлений, так как находятся на ранней стадии. Особенно важно осмотреть оба коленных или локтевых сустава после травмы, чтобы предупредить развитие посттравматического артроза вследствие микроповреждений на первый взгляд здорового сустава.
№ 3. Нужно ли делать УЗИ колена при плоскостопии?
Плоскостопие – фактор риска для артроза коленного сустава, несмотря на то что заболевание может совершенно не беспокоить. Поэтому, если диагноз плоскостопие подтвердился, необходимо обратить особое внимание на состояние коленей, ведь дегенеративные изменения в крупных суставах часто не имеют клинических выражений.
№ 4. Почему рекомендуют периодически повторять УЗИ одних и тех же суставов?
Заболевания суставов проходят несколько стадий – обострения и ремиссии. Степень воспалительного процесса видоизменяется, как и его локализация. Лечащий врач индивидуально определяет, как часто нужно повторять обследование, чтобы избежать осложнений в виде синовита или кисты Бейкера. УЗИ помогает определить, насколько необходима блокада сустава, нужно ли эвакуировать воспалительную жидкость и т. д.
№ 5. Поможет ли УЗИ при травме колена?
При травматическом поражении коленного сустава именно УЗ-исследование помогает визуализировать разрывы боковых коллатеральных связок, кровоизлияния, разрывы менисков и нарушения структуры связок. Однако диагностировать разрывы крестообразных связок в этом случае сложно, поскольку из-за специфического расположения они плохо визуализируются.
№ 6. Поможет ли УЗИ при ревматизме?
Ревматизм и ряд других заболеваний характеризуются наличием воспаления в суставе. УЗИ хорошо визуализирует воспалительную жидкость в полости и окружающих тканях. Чем ее больше, тем более выражен воспалительный процесс. Кроме того, врач оценивает ее структуру. Со временем жидкость становится вязкой и густой, что указывает на продолжительность недуга, а не на недавнее обострение болезни. Заключение врача-узиста часто становится решающим в таких случаях при выборе терапии, будь то эвакуация воспалительной жидкости, уколы или другие методы.
УЗИ хорошо визуализирует воспаления в суставах
Преимущества метода
В сложных случаях не обойтись без МРТ
Какие заболевания колена можно определить с помощью этого метода
УЗИ рекомендуют при любых жалобах – боль, покраснение, отек, хруст в колене. С его помощью можно подтвердить или опровергнуть наличие травмы, менископатию, кровоизлияние, дисплазию, воспалительные патологии, новообразования.
Ультразвуковое исследование колена актуально перед или после операции
УЗИ колена: можно ли обнаружить артроз
Ультразвуковое исследование позволяет проанализировать такие параметры:
Если по всем показателям отклонений от нормы нет, коленный сустав здоров. В противном случае врач может заподозрить начальную стадию артроза и направить на дополнительные обследования. На патологию также указывает присутствие свободной жидкости во внутрисуставной полости, изменение объема суставных структур, нарушение целостности связок.
Варианты УЗИ колена
Чтобы полноценно рассмотреть коленный сустав, врач-узист использует разные точки доступа:
Во время УЗИ колена пациент занимает несколько разных положений
УЗИ у спортсменов
Ультразвуковое исследование часто проводят спортсменам, которые подвергаются травмированию и микротравмированию. В их числе – бегуны, тяжелоатлеты, лыжники, прыгуны, сноубордисты, конькобежцы, борцы и т. д. Диагностические осмотры необходимы перед соревнованиями и после тяжелых нагрузок. Если ребенок занимается профессиональным спортом, ему также показано периодическое УЗИ.
В каких случаях вместо УЗИ стоит пройти другое обследование
Ортопед не рекомендует проходить УЗИ-диагностику:
Чем отличается УЗИ от МРТ? Рассказ врача:
Можно ли проходить УЗИ тем, кто делает внутрисуставные инъекции
Внутрисуставные инъекции протеза синовиальной жидкости «Нолтрекс» или другого препарата не являются противопоказанием к УЗИ, но есть одно ограничение. Необходимо сделать перерыв не менее пяти дней между уколом и ультразвуковым обследованием. В противном случае из-за недостаточной визуализации результаты могут быть недостоверными.
Если есть показания, не стоит отказываться от УЗИ суставов – информативного и достоверного метода. Однако следует помнить, что точность исследования во многом зависит от компетенции специалиста. Если же необходимо получить информацию не о суставах, а о костях, не обойтись без рентгена или КТ.
УЗИ коленного сустава. Практическое занятие. Возможности метода. Лекция для врачей
Лекция для врачей «УЗИ коленного сустава. Практическое занятие. Возможности метода». Лекцию для врачей проводит ортопед-травматолог высшей категории, специалист УЗИ опорно-двигательного аппарата, к. м. н. Анна Яковлевна Вовченко
Медицинская литература по УЗИ костно-мышечной системы
УЗИ техника исследования, распространенных патологических состояний плечевого сустава, локтевого сустава, лучезапястного сустава и кисти, тазобедренного сустава и бедра, коленного сустава, голеностопного сустава, стопы и голени. Техники сканирования дополнены иллюстрациями, показывающими расположение УЗ-датчика, и изображениями соответствующих анатомических структур. Приводятся также алгоритмы сканирования и примеры заключений.
Применение ультразвукового исследования в диагностике и лечении патологии костно-мышечной системы. Доступное руководства по применению метода УЗИ как в диагностике, так и в лечении патологии костно-мышечной системы, включая спортивную медицину.
УЗИ сосудистой и скелетно-мышечной систем, поверхностных структур, а также ультразвуковому контролю при выполнении манипуляций и интервенций. Рассматриваются такие клинические состояния, как транзиторные ишемические атаки и инсульт, шум над сонными артериями, припухлость на ноге с болью и отеком, пульсирующее образование в паховой области после катетеризации бедренной артерии, перемежающаяся хромота, отек руки, боли в плече, запястье, коленном и голеностопном суставах, стопе, пальпируемое образование шеи, узловое образование молочной железы. Обсуждается применение УЗИ при проведении биопсий, дренирований, чрескожных интервенций, хирургических операций.
Атлас лучевой диагностики (КТ, МРТ, УЗИ, рентгенодиагностика) заболеваний позвоночника и спинного мозга, в который включены более 3500 высококачественных и тщательно подобранных иллюстраций. Подробно рассматриваются врожденные и генетические заболевания, травматические повреждения, дегенеративные заболевания и артриты, инфекции и воспалительные заболевания, опухоли, кисты и другие новообразования, заболевания периферических нервов и сплетений
Подробно изложена топографическая и ультразвуковая анатомия коленного сустава, рассмотрены технические особенности проведения исследования, варианты визуализации многочисленных патологических изменений.
Подробно рассмотрены различные заболевания органов и тканей лица и шеи, грудной клетки, в том числе диафрагмальные грыжи и ателектазы легких у младенцев. Детально представлены возможности ультразвуковой диагностики при патологии органов брюшной полости, в особенности при уникальных, свойственных только периоду новорожденное™ патологических состояниях. Так, целый раздел посвящен портальным тромбозам, их вариантам, оценке и последствиям, изложены различные варианты кишечной непроходимости и особенности их эхографической диагностики, в частности при синдроме Ледда.
Описана ультразвуковая семиотика заболеваний и повреждений костно-мышечной системы с подробными протоколами ультразвуковых исследований.
В книге рассмотрены. Костная ткань. Синовиальная среда суставов. Волокнистая хрящевая ткань. Сухожилия, связки, фиброзная мембрана суставной капсулы. Общие подходы к ультразвуковому исследованию суставов
Поражения плечевого сустава, подробно изложены семиотика повреждения. Повреждения связочного аппарата коленного сустава, менисков, нетравматических поражений коленного сустава. Методики исследований врожденной дисплазии бедра, туннельные синдромы, ультразвуковая диагностика ревматологических заболеваний, диагностика опухолевых и псевдоопухолевых заболеваний мягких тканей, а также инвазивные вмешательства под ультразвуковым контролем
Представлен широкий спектр патологии, включающий патологию и травмы мышц, связок, сухожилий, костной системы, основных тунельных компартмент синдромов ( сдавления нервных стволов в фиброзно-костных каналах). Разбираются опухолевые заболевания мягких тканей
Ультрасонография коленных суставов (методика и ультразвуковая анатомия)
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Методика исследования
Исследование проводится линейными или конвексными датчиками частотой от 5 до 10 МГц. При этом врач ультразвуковой диагностики должен знать не только нормальную и ультразвуковую анатомию обследуемого сустава, но и строго соблюдать предлагаемый протокол ультразвукового сканирования.
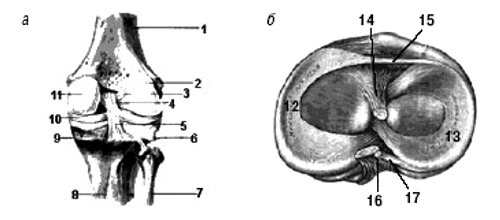
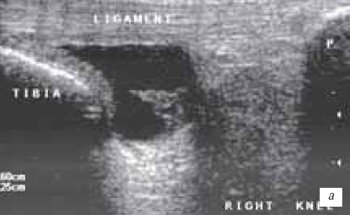
Рис. 2. Коленный сустав: вид сбоку.
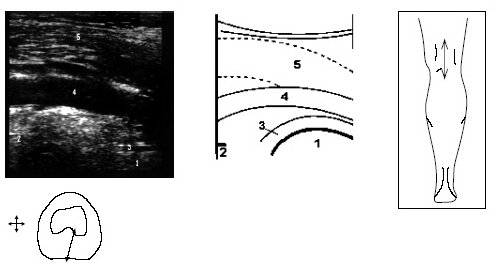
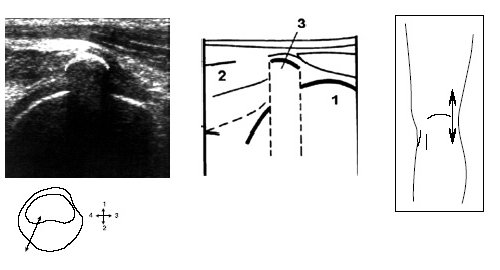
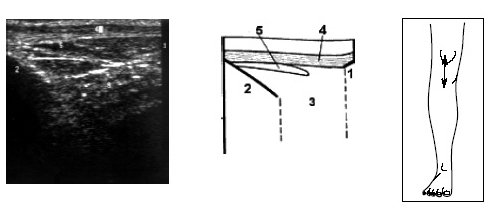
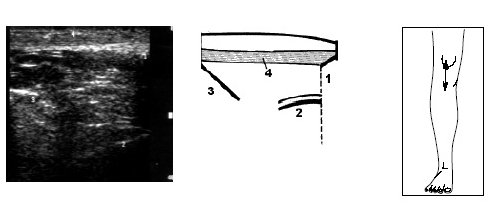
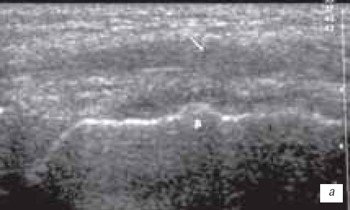
В начале исследования больной находится в положении лежа на животе, ноги слегка согнуты в коленях. Датчик располагается в области подколенной ямки параллельно длинной оси нижней конечности в месте максимальной пульсации артерии, определяемой пальпаторно, и на экране монитора эта позиция служит для определения правильного положения датчика (рис. 3).
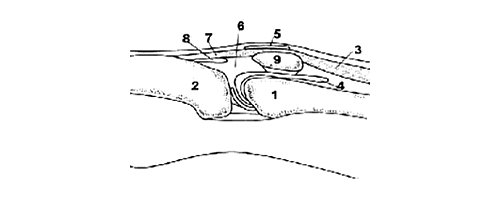
Рис. 3. Ультрасонограмма и схемы заднего отдела коленного сустава.
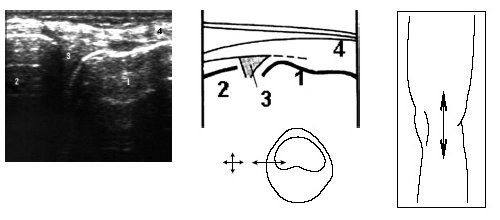
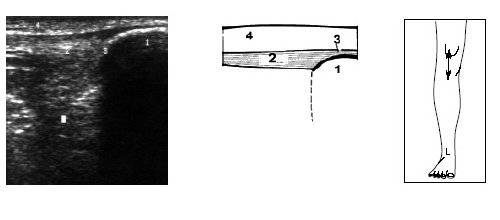
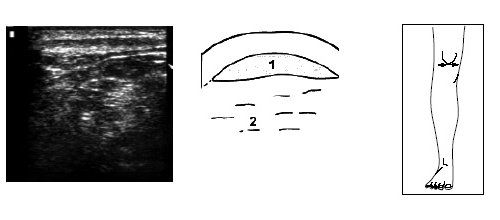
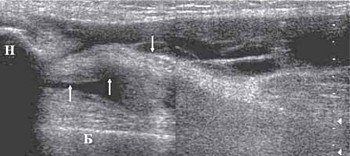
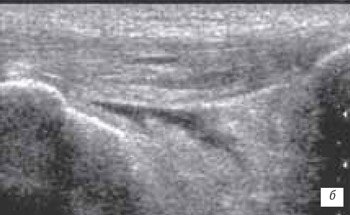
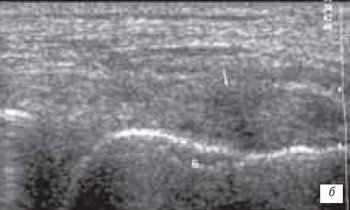
Под контролем руки исследователя датчик смещается по проекции суставной щели латерально до момента, когда на экране появится клиновидная эхопозитивная структура умеренной интенсивности, соответствующая заднему рогу наружного мениска (рис. 4).
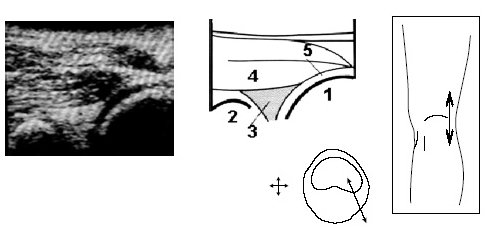
Рис. 4. Ультрасонограмма и схемы проекции заднего рога мениска.
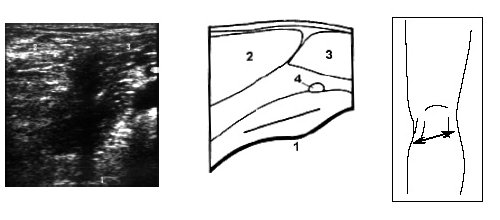
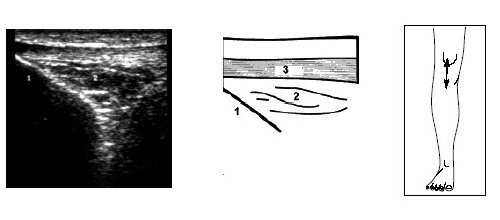
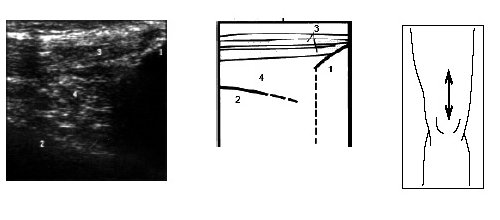
При этом до визуализации заднего рога мениска иногда выявляется сeсамоидная косточка (рис. 5).
Рис. 5. Ультрасонограмма, схема подколенной области и расположение датчика.
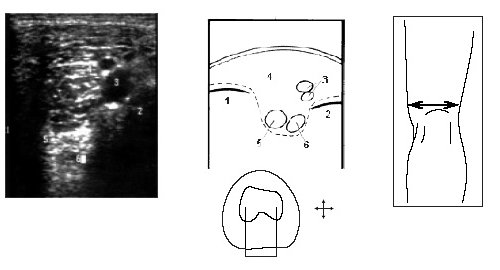
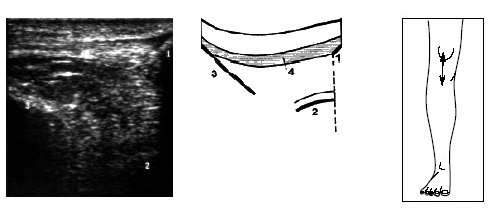
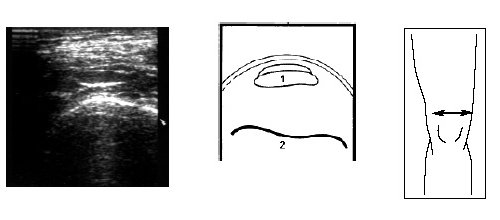
Затем больной поворачивается на больную сторону, нога сгибается в колене до 50-60°, датчик располагается в проекции суставной щели над промежуточной частью мениска и постепенно смещается кпереди до момента, когда на экране монитора визуализируется структура переднего рога. Аналогично исследуется медиальный мениск (рис. 6).
Рис. 6. Ультрасонограмма, схема медиального отдела коленного сустава и расположение датчика.
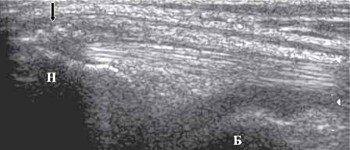
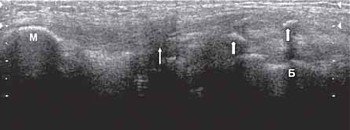
Исследование немного ниже подколенной области коленного сустава под углом в 60° от продольного среза позволяет визуализировать медиальную и латеральную головки m.gastrocnemius (рис. 7).
Рис. 7. Ультрасонограмма, схема подколенной области и расположение датчика.
Поворот на 90° ультразвукового датчика от продольной оси конечности в проекции бедренной кости дает возможность визуализировать медиальный и латеральный мыщелки бедра, сосуды подколенной области, частично заднюю и переднюю крестообразные связки (рис. 8).
Рис. 8. Ультрасонограмма, схема подколенной области и расположение датчика.
Исследование переднего отдела коленного сустава позволяет оценить состояние надколенника, сухожилия m.quadriceps, собственной связки надколенника, жировых тел и верхнего заворота коленного сустава (рис. 9-17).
Рис. 9. Ультрасонограмма, схема и расположение датчика при исследовании переднего отдела коленного сустава.
Рис. 10. Ультрасонограмма, схема и расположение датчика при исследовании верхнего отдела коленного сустава.
Рис. 11. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
Рис. 12. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава в покое.
Рис. 13. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава при напряжении m.quadriceps.
Рис. 14. Ультрасонограмма, схема и расположение датчика при поперечном исследовании верхней части коленного сустава.
Рис. 15. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
Рис. 16. Ультрасонограмма и схема нижнего отдела бедра и надколенника.
Рис. 17. Ультрасонограмма и схема места прикрепления сухожилия m.quadriceps в поперечном срезе.
Протокол УЗИ коленного сустава
В протоколе УЗИ коленного сустава должны быть отражены следующие позиции:
Литература
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Эхография патологии коленного сустава
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Введение
Несмотря на значительный прогресс инструментальной диагностики, до настоящего времени основным методом выявления патологии коленного сустава остается полноценное клиническое обследование. Однако условность клинико-морфологических параллелей при различных повреждениях и заболеваниях мягких тканей обусловливает значительные трудности в распознавании характера патологического процесса, а также в оценке его тяжести. Поэтому нет ничего удивительного, что удельный вес диагностических ошибок при данной патологии достигает 76-83 %.
В связи с развитием современных медицинских технологий диагностический арсенал пополнился комплексом таких высокоинформативных инструментальных методов, как КТ, МРТ, УЗИ и т.д. Каждый из них имеет свои достоинства и недостатки. Для получения полной информации о повреждениях мягких тканей опорно-двигательного аппарата (МТ ОДА) требовался целый комплекс методик, порой утомительных и дорогостоящих, а иногда и небезопасных для больного, особенно непосредственно после травмы.
В настоящее время предпочтение отдается тем методам исследования, которые, кроме высокой информативности, обладают такими качествами, как неинвазивность, безвредность, а также характеризуются простотой в выполнении и трактовке результатов, воспроизводимостью и большой стоимостью исследования. По нашему мнению, ультрасонография с высоким разрешением в режиме реального времени отвечает большинству из перечисленных выше требований, поэтому в ходе нашего исследования мы попытались ответить на вопрос о диагностической эффективности УЗИ при определении повреждений мягких тканей опорнодвигательного аппарата у больных ортопедо-травматологического профиля.
Материалы и методы
Общее число больных в группе составило 816 человек, из них мужчин 661 (81 %), женщин 155 (19 %), средний возраст 43,3±3,9 года.
Нами был проведен анализ степени выраженности таких основных неспецифических клинических симптомов, как боль, ограничение подвижности коленного сустава и изменение мышечной силы (таблица 1).
| Подгруппа больных | Боль в области коленного сустава | Ограничение подвижности в суставе | Изменение мышечной силы | |||
|---|---|---|---|---|---|---|
| умеренная | интенсивная | да | нет | норма | снижено | |
| Повреждение мениска | 184 | 281 | 281 | 184 | 152 | 128 |
| Повреждение связок | 175 | 94 | 109 | 160 | 185 | 84 |
| Патология надколенника и собственной связки | 53 | 29 | 59 | 23 | 28 | 54 |
Исследования проводились на ультразвуковом сканере HDI-3500 и IU 22 (фирма «Филипс») в режиме реального времени. В результате полученных данных были определены следующие основные показания для проведения ультрасонографии при патологии коленного сустава:
Результаты
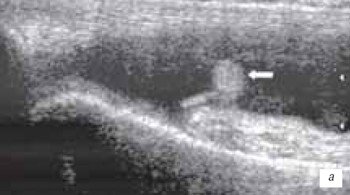
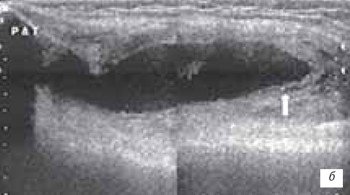
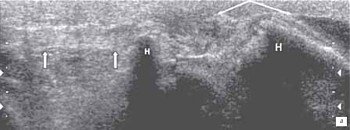
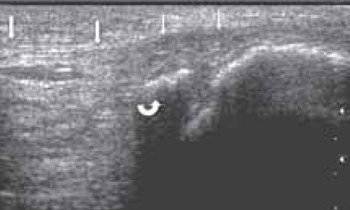
Наиболее часто синовиты возникают в супрапателлярном пространстве (верхний заворот). Супрапателлярная сумка является самой большой в человечеством организме и распространяется на 6 см вверх проксимальнее верхнего полюса надколенника. Любые воздействия на коленный сустав (травматические, воспалительные, подагрические) приводят к возникновение повышенного количества синовиальной жидкости в верхнем завороте сустава (рис. 1 а, б).
а) Выраженный синовит коленного сустава с наличием утолщенной, с краевыми разрастаниями синовиальной оболочки (стрелка).
б) Затяжной хронический синовит с наличием утолщенной синовиальной оболочкой и участками склероза (стрелка).
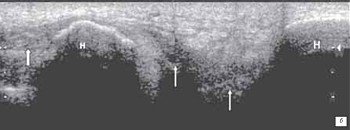
а) Гемартроз через 2 ч после травмы.
Избыточное количество выпота неоднородной структуры в виде мелких гиперэхогенных включений (форменные элементы крови) и гиперэхогенный тяж, указывающий на разрыв синовиальной оболочки.
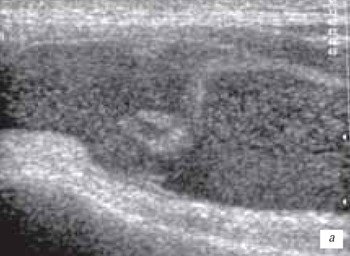
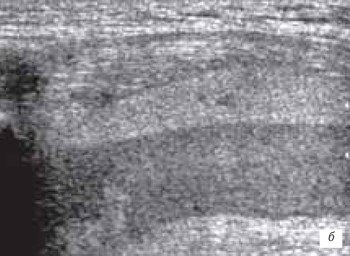
Геморрагический бурсит в большинстве случаев наблюдается у спортсменов в результате травмы. Геморрагическое содержимое сумки эхогенное с или без наличия гиперэхогенных сгустков крови (рис. 2). В случае наличия большого количества геморрагического содержимого в супрапателлярной и препателлярной бурсе необходимо исключить разрыв сухожилия четырехглавой мышцы (рис. 3).
При обычном исследовании в режиме серой шкалы полный разрыв сухожилия четырехглавой мышцы бедра определяется как полное нарушение анатомической целостности волокон и фибриллярной структуры сухожилия. Дефект замещается гематомой, появляется выпот в переднем завороте.
Препателлярный (рис. 5) и инфрапателлярный (рис. 6 а, б) бурситы встречаются редко, в основном при ревматоидном и инфекционном артритах, переломах надколенника, частичных повреждениях собственной связки надколенника, а также в результате деятельности пациентов (паркетчики). Бурситы, как следствие длительного приема антикоагулянтов встречаются достаточно редко.
а) Продольный срез препателлярного геморрагического бурсита в первые 2 ч после травмы. Определяется анэхогенное содержимое бурсита с наличием тонких гиперэхогенных включений.
б) Продольный срез геморрагического бурсита через 16 ч после травмы. В анэхогенном содержимом выявляются более выраженные гиперэхогенные включения.
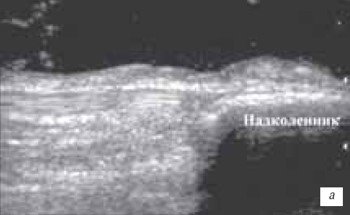
а) Продольный срез собственной связки надколенника в месте прикрепления к бугристости большеберцовой кости.
б) Частичное внутрисвязочное повреждение собственной связки надколенника.
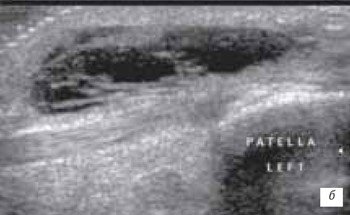
При оценке препателлярной бурсы необходимо проводить сонографическую оценку контура надколенника (рис. 7) и места прикрепления собственной и поддерживающих связок (рис. 8), так как в результате травматического воздействия происходит повреждение надкостницы и поддерживающей связки, наиболее часто медиальной (при вывихе надколенника). Повреждения внутренней боковой связки являются наиболее частыми травмами коленного сустава.
а) С незначительной дислокацией его в дистальном направлении, наличие гематомы в месте перелома (толстая стрелка) и геморрагического препателлярного бурсита (стрелка).
б) Перелом нижнего полюса надколенника с выраженной дислокацией его в дистальном направлении.
Сонография в диагностике патологии экстраартикулярных связок имеет высокую диагностическую ценность и ее необходимо проводить в продольном срезе, параллельно длинной оси связки. При растяжении связка утолщается, ее структура становится гипоэхогенной.
При частичном или полном повреждении связок определяется нарушение ее анатомической непрерывности. Размер и степень повреждения зависит от вида разрыва. Гиперэхогенная структура связки в месте разрыва становится гипо- или анэхогенной, место повреждения заполняется гематомой, которая может выявляться как гипоэхогенная или анэхогенная зона с наличием или без гиперэхогенных включений (рис. 9). При ультрасонографическом исследовании определяют местонахождение концов поврежденной связки.
а) разрыв верхнего слоя связки с заполнением дефекта связки гематомой (стрелка) и частичное повреждение в медиальной части связки (стрелка).
б) полное повреждение связки в месте прикрепления к медиальному мыщелку бедра.
Наружная малоберцовая боковая связка повреждается в меньшей степени, чем внутренняя. Разрывы наружной малоберцовой боковой связки происходят при сильной внутренней ротации голени (рис. 10).
Разрывы боковых коллатеральных связок часто сочетаются с разрывами менисков (рис. 11), а иногда с повреждением передней крестообразной связки. По данным разных авторов, разрывы крестообразных связок коленного сустава встречаются с частотой 7,3-62 % среди всех повреждений капсульно-связочного аппарата коленного сустава.
Обе крестообразных связки на сонограммах выявляются как гипоэхогенные полосы при сагиттальном срезе. Переднюю крестообразную связку лучше исследовать поперечно в подколенной ямке, поскольку полная флексия коленного сустава невозможна при острой травме. Сравнительное изучение контралатерального сустава необходимо. Полное повреждение связки выявляется как гипо- или анэхогенное образование в месте прикрепления к бедренной кости. Задняя крестовидная связка может быть повреждена при выраженных растяжениях связок или при автотравме ударом коленного сустава о приборную панель. Частичное или полное повреждение выявляется как глобальное утолщение связки (рис. 12 а, б, в).
а) Продольная сонограмма коленного сустава.