Лабиринтные нарушения при сосудистых заболеваниях головного мозга

«Головная боль, шум и головокружение, ухудшение памяти, повышенная утомляемость, снижение работоспособности — подобные симптомы встречаются не только у пожилых, но и у людей среднего и даже молодого возраста. Зачастую пациенты, да и некоторые медицинские работники не очень серьезно относятся к таким жалобам. Между тем они могут свидетельствовать о хронической недостаточности мозгового кровообращения» – эта цитата взята из популярного журнала «Наука и жизнь» (№ 2, 2007), авторами которой являются известные неврологи Л. Манвелов и А. Кадыков [13]. И действительно, число сосудистых заболеваний головного мозга (СЗГМ) достаточно велико и может быть сравнимо с заболеваниями сердечно-сосудистой системы. Разделить эти две формы заболеваний порой не представляется возможным, поскольку в их основе нередко лежат одни и те же этиологические факторы.
В свою очередь, одним из наиболее частых симптомом считается нарушение функций звукового и вестибулярного анализаторов, проявляющееся различными формами кохлеопатии и вестибулопатии. Эти виды патологии предопределены фактом кровоснабжения структур внутреннего уха лабиринтными артериями, истоком которых являются позвоночные артерии (ПА). Кроме позвоночных артерий ГМ снабжается кровью также двумя внутренними сонными артериями.
В ряде отечественных изданий достаточно полно отображены проблемы патологии ушного лабиринта. Однако за давностью лет эти книги мало доступны молодым специалистам, которые определенным образом нуждаются в пополнении своих знаний из области отоневрологии. В этой статье авторы попытались изложить один из наиболее актуальных вопросов, касающихся лабиринтных синдромов (ЛС) при поражении кровеносных сосудов ГМ.
И основным посылом рассмотрения ЛС является то, что их следует рассматривать в комплексе с сосудистыми заболеваниями ГМ, поскольку лабиринтные артерии относятся в функциональном и анатомическом отношении к артериальной системе ГМ.
1) субтенториальные;
– подядерные;
– ядерные;
– надъядерные;
2) супратенториальные:
– диэнцефально-гипоталамические;
– подкорковые;
– корковые.
Такая классификация решает основную практическую задачу диагностики – установление уровня патологического процесса, а по качественному критерию – системы, подвергнутой этому процессу. Ее недостатком является отсутствие нозологического принципа, который в определенной степени был компенсирован в трудах. Ниже мы приводим перечень лабиринтных синдромов, практическое значение которого заключается в том, что при его использовании становится возможным дифференцировать сосудистые синдромы от всех остальных.
Лабиринтное головокружение что это
Основополагающую роль в создании соответствующей системы пространственной ориентации с учетом вектора гравитации сыграла вестибулярная система. Однако для пространственной ориентации и положения тела в пространстве также важна зрительная и соматосенсорная (главным образом, проприоцептивная) афферентация.
Наиболее часто встречающееся вестибулярное головокружение возникает при поражении вестибулярного аппарата (полукружные канальцы, ампулы преддверья, вестибулярная порция преддверно-улиткового нерва). Такое головокружение называют еще периферическим.
Оно может вызываться токсическим поражением лабиринта и других вестибулярных структур. Лабиринтное головокружение обычно сопровождается горизонтальным нистагмом; и головокружение, и нистагм в значительной мере или полностью подавляются фиксацией взора. Центральное головокружение, возникающее при поражении вестибулярных структур мозгового ствола, а также мозжечка, так же как и нистагм при нем, не подавляется фиксацией взора; нистагм часто имеет ротационный компонент либо бывает вертикальным.
В настоящее время нередкой причиной центрального головокружения служит лекарственная интоксикация (в частности, токсическое поражение лабиринта). Выраженной ототоксичностью обладают аминогликозидные антибиотики (гентамицин, тобрамицин, амикацин), са-лицилаты, противоопухолевые средства. В то же время препараты, оказывающие влияние на центральные звенья локомоторной системы, также могут вызывать головокружение. Это — нейролептики (галоперидол, фенотиазины и др.), бензодиазепины, антиконвульсанты (кар-бамазепин, фенобарбитал и, в особенности, дифенин).
Вестибулярное головокружение может быть результатом повреждения ушного лабиринта при закрытой черепно-мозговой травме. Оно также провоцируется движениями головы. Имеет преходящий характер, продолжается в течение нескольких месяцев, а иногда и дольше (1—2 года).
Чаще всего вестибулярное головокружение носит острый, нередко пароксизмальный характер. Так дебютирует доброкачественное позиционное головокружение. Его объясняют дегенерацией отолитово-го аппарата. Головокружение появляется только при движении или изменении положения больного или только головы; наиболее провоцирующими обычно бывают движения головы в сагиттальной плоскости. Головокружение длится секунды. Само заболевание продолжается в течение нескольких месяцев, постепенно затухая.
Другой наиболее частой причиной вестибулярного головокружения считают вестибулярный нейронит, называемый также острой периферической вестибу-лопатией. Заболевание неизвестной этиологии, возникает у взрослых любого возраста. Проявляется внезапным приступом головокружения, обычно сопровождающимся тошнотой, рвотой, нарушением равновесия, чувством страха. Приступ длится несколько часов и имеет тенденцию к повторениям в ближайшие дни и недели. Всегда выявляется спонтанный нистагм, медленная фаза которого направлена в сторону пораженного уха. Нередко возникает шум в ухе и ощущение заложенности последнего. В отличие от приступов при болезни Меньера (см. ниже), признаков поражения слуха или очаговых симптомов поражения мозгового ствола не возникает. После минования острой атаки часты остаточные явления в виде ощущения неустойчивости при ходьбе. Нередки рецидивы заболевания через несколько месяцев или лет.
— Вернуться в оглавление раздела «Неврология.»
Лабиринтит
Лабиринтит — воспалительное поражение структур внутреннего уха, возникающее в результате проникновения в него инфекции или являющееся следствием травмы. Клиника лабиринтита включает вестибулярные нарушения (головокружение, расстройство равновесия и координации) и симптомы поражения органа слуха (шум в ухе, снижение слуха). Диагностические мероприятия при подозрении на лабиринтит заключаются в проведении отоскопии, рентгенологического исследования, КТ, аудиометрии, электрокохлеографии, импедансометрии, вестибулометрии, электронистагмографии, калорической и прессорной пробы, лабораторных исследований для выявления возбудителя. Лечение лабиринтита может быть медикаментозным и хирургическим. В дальнейшем многим перенесшим лабиринтит пациентам необходима слуховая реабилитация: кохлеарная имплантация или слухопротезирование.
МКБ-10
Общие сведения
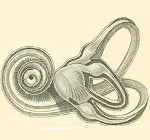
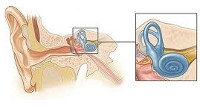
Внутреннее ухо представляет собой заполненный эндолимфой костный лабиринт, состоящий из улитки, преддверия и полукружных канальцев. В улитке находятся звуковоспринимающие клетки слухового анализатора. Преддверие и три полукружных канальца снабжены рецепторами вестибулярного анализатора, отвечающего за равновесие и ощущение расположения собственного тела в пространстве. Воспалительные изменения внутреннего уха при лабиринтите приводят к поражению рецепторного аппарата обоих анализаторов, что клинически проявляется сочетанием слуховых и вестибулярных нарушений.
Причины и патогенез возникновения лабиринтита
Вследствие внутреннего расположения лабиринта его инфицирование с развитием лабиринтита возможно только при распространении микроорганизмов или их токсинов из других инфекционных очагов. Наиболее часто причиной лабиринтита бывает средний отит. В костных структурах улитки и преддверия имеются окна, которые закрыты соединительнотканными мембранами. Таким образом внутреннее ухо отделено от барабанной полости среднего уха. При воспалении среднего уха происходит набухание и инфильтрация мембран, в результате чего они становятся проницаемы для микробных токсинов, проникающих из барабанной полости и обуславливающих серозное воспаление внутреннего уха. Развивающийся серозный лабиринтит приводит к повышению давления внутри лабиринта, что может сопровождаться прорывом соединительнотканных мембран окон в барабанную полость. Через возникшие отверстия во внутреннее ухо попадают патогенные микроорганизмы, вызывающие развитие гнойного лабиринтита.
Инфекционные агенты и их токсины через внутренний слуховой проход могут проникнуть во внутреннее ухо из полости черепа. Причиной лабиринтита в таких случаях является менингит, который в свою очередь может быть обусловлен менингококковой и пневмококковой инфекцией, гриппом, корью, туберкулезом, скарлатиной, сыпным тифом. Общие инфекционные заболевания (эпидемический паротит, простой и опоясывающий герпес, сифилис) могут стать причиной лабиринтита вследствие гематогенного заноса инфекции.
Возникновение лабиринтита возможно в результате проникновения инфекции через поврежденную барабанную перепонку при травмах уха. Лабиринтит может наблюдаться не только при прямых повреждениях — ранениях острыми предметами или травмировании перепонки инородным телом уха. Тупые черепно-мозговые травмы височно-теменной области, приводящие к переломам пирамиды височной кости и разрыву барабанной перепонки, также могут стать причиной лабиринтита.
Классификация лабиринтита
Клиническая отоларингология использует расширенную классификацию лабиринтита, основанную на нескольких критериях. По характеру возбудителя лабиринтит подразделяют на вирусный, бактериальный (специфический и неспецифический), грибковый.
В зависимости от механизма возникновения выделяют: тимпаногенный лабиринтит — вызван проникновением инфекции из среднего уха; менингогенный лабиринтит — возникает в следствие распространения инфекции с оболочек головного мозга при менингите; гематогенный лабиринтит — является результатом заноса инфекции в сосуды лабиринта с током крови; травматический лабиринтит — представляет собой инфекционное осложнение травмы уха или черепа.
По типу развившегося во внутреннем ухе воспаления лабиринтит классифицируют как серозный, гнойный и некротический. Серозный лабиринтит характеризуется выраженными экссудативными изменениями с увеличением количества эндолимфы, появлением в ней фибрина и клеток крови. При гнойном лабиринтите происходит лейкоцитарная инфильтрация, стихание воспаления сопровождается образованием грануляций. Некротический лабиринтит возникает, когда происходит нарушение кровоснабжения того или иного участка лабиринта за счет тромбоза или сдавления ветвей слуховой артерии. Некротический лабиринтит может наблюдаться в результате травмы с повреждением артерии или при сдавлении сосудов из-за выраженной отечности.
По распространенности воспалительного процесса различают диффузный и ограниченный лабиринтит.
По характеру течения лабиринтит бывает острый и хронический. Острый серозный лабиринтит характеризуется стиханием воспаления через 2-3 недели. Острый гнойный лабиринтит может иметь затяжное течение или перейти в хроническую форму. Хронический лабиринтит отличается постепенным развитием симптоматики; возможно его латентное, практически бессимптомное, течение.
Симптомы лабиринтита
Вестибулярные нарушения проявляются головокружением, возникновением спонтанного нистагма, расстройством координации движений и равновесия (вестибулярная атаксия), вегетативными нарушениями. Головокружение при лабиринтите носит системный характер. Пациенты жалуются на чувство вращения окружающих предметов или своего собственного тела в определенном направлении. В некоторых случаях лабиринтита системное головокружение сочетается с несистемным, при котором пациент отмечает неустойчивость и неуверенность при ходьбе, но не может определить направление падения.
При остром лабиринтите или обострении хронического лабиринтита головокружение возникает в виде приступов, продолжительность которых варьирует от 2-3 минут до нескольких часов. Во время приступа интенсивное головокружение сопровождается тошнотой и рвотой, усиливающимися при движении; отмечается повышенное потоотделение, бедность или гиперемия лица. Хронический лабиринтит вне обострения характеризуется периодически возникающим головокружением длительностью до нескольких минут. Характерный для лабиринтита спонтанный нистагм отличается тем, что изменяет свое направление в течение заболевания.
Расстройство равновесия у пациентов с лабиринтитом проявляется в различной степени от незначительного отклонения тела в положении стоя или при ходьбе, до падений и невозможности самостоятельного передвижения. Характерна неустойчивость в позе Ромберга. При этом отклонение или падение возможно в разные стороны в зависимости от поворотов головы. Нарушения координации выявляются при проведении пальце-носовой пробы, в ходе которой промахивание происходит в направлении медленного компонента нистагма.
Вегетативные нарушения, отмечающиеся при лабиринтите, включают изменение цвета кожных покровов (бледность или покраснение), рвоту, тошноту, брадикардию или тахикардию, дискомфорт в сердечной области. Выраженные вегетативные симптомы могут наблюдаться в период между обострениями хронического лабиринтита.
Нарушения слуха связаны с раздражением и гибелью звуковоспринимающих рецепторов. В первом случае отмечается шум в ухе, во втором — снижение или потеря слуха. При серозном лабиринтите тугоухость носит обратимый характер. При гнойном лабиринтите массовая гибель слуховых рецепторов приводит к стойким нарушениям слуха вплоть до глухоты.
Осложнения лабиринтита
Основные осложнения лабиринтита связаны с переходом воспаления на расположенные вблизи лабиринта структуры. Распространение воспалительного процесса из внутреннего уха в фаллопиев канал, где проходит лицевой нерв, приводит к возникновению периферического неврита лицевого нерва. Инфицирование сосцевидного отростка вызывает развитие мастоидита, распространением гнойного воспаления на височную кость — петрозита. Проникновение инфекции в полость черепа при гнойном лабиринтите вызывает появление отогенных осложнений: менингита, энцефалита, абсцесса головного мозга.
Диагностика лабиринтита
В зависимости от этиологии лабиринтита его диагностику отоларинголог осуществляет совместно с отоневрологом, неврологом, инфекционистом, травматологом или венерологом. Проводится отоскопия и микроотоскопия, в ходе которых могут быть выявлены характерные для среднего отита изменения барабанной перепонки или ее травматическая перфорация. Выполняется прицельная рентгенография или КТ височной кости. Травмы являются показанием для рентгенографии и КТ черепа. При подозрении на инфекционный процесс в полости черепа проводится МРТ головного мозга, при необходимости — люмбальная пункция.
Исследование слуха при лабиринтите включает: аудиометрию, исследование с камертоном, пороговую аудиометрию, акустическую импедансометрию, электрокохлеографию, исследование слуховых ВП, отоакустическую эмиссию, промонториальный тест. Исследование вестибулярной функции у пациентов с лабиринтитом осуществляется отоларингологом или вестибулологом. Оно заключается в проведении вестибулометрии, прессорной (фистульной) пробы, стабилографии, калорической пробы. С целью выявления скрытого, не заметного при визуальном осмотре, нистагма используется видеоокулография и электронистагмография.
Установление специфического возбудителя инфекции, ставшей причиной лабиринтита, осуществляется при помощи ИФА, РИФ и ПЦР-диагностики. При наличие выделений из уха производится и бактериологическое исследование. Для диагностики врожденного сифилиса проводят RPR-тест. В ходе диагностики лабиринтит необходимо дифференцировать с абсцессом мозжечка, атаксией, болезнью Меньера, кохлеарным невритом, невриномой слухового нерва, отосклерозом.
Лечение лабиринтита
Медикаментозная терапия лабиринтита требует комплексного подхода. Она включает назначение антибактериальных и противовоспалительных препаратов, медикаментов, улучшающих кровообращение внутреннего уха, нейропротекторов, гипосенсибилизирующих средств. Купирование приступов головокружения при лабиринтите производится вестибулолитиками.
Тимпаногенный гнойный лабиринтит подлежит хирургическому лечению, которое заключается в проведении санирующей операции на среднем ухе, лабиринтотомии или пластики фистулы лабиринта. Если лабиринтит сопровождается мастоидитом или петрозитом, соответственно производится мастоидотомия или вскрытие пирамиды височной кости. При наличие внутричерепных осложнений лабиринтита показана лабиринтэктомия (удаление лабиринта) с дренированием полости черепа.
Стойкие нарушения слуха в результате перенесенного лабиринтита нуждаются в коррекции с помощью слухопротезирования или путем проведения слуховосстанавливающей операции (кохлеарной имплантации). С целью выбора оптимальной для пациента методики слуховой реабилитации необходима консультация сурдолога и слухопротезиста.
Прогноз лабиринтита
Острый серозный лабиринтит при своевременном лечении оканчивается полным выздоровлением пациента с восстановлением как вестибулярной, так и слуховой функции. Гнойный лабиринтит приводит к стойким вестибулярными и слуховыми нарушениям. Со временем после перенесенного лабиринтита происходит адаптация механизмов равновесия за счет здорового лабиринта второго уха, функций коры головного мозга, работы зрительного анализатора, проприоцептивной и тактильной чувствительности. Однако утраченные в результате лабиринтита функции слухового анализатора не восстанавливаются, пациент теряет слух на пораженное ухо.
Головокружение в повседневной практике врача
Рассмотрены современные подходы к диагностике и лечению острого вестибулярного синдрома (вестибулярного нейронита и лабиринтита), доброкачественного пароксизмального позиционного головокружения. Приведены клинические примеры.
Modern approaches to diagnostics and treatment of acute vestibular syndrome (vestibular neuronitis and labyrinthitis), non-malignant paroxysmal positional giddiness were considered. Some clinical cases were demonstrated.
Проблема диагностики и лечения вестибулярных нарушений — одна из наиболее актуальных в современной медицине, что определяется высоким уровнем заболеваемости и недостаточной эффективностью существующих методов лечения. Среди причин обращения к врачам разных специальностей оно составляет 3–4% и 10% соответственно к оториноларингологам и неврологам [1]. При опросе более 20 тыс. человек в возрасте от 18 до 64 лет выяснилось, что за последний месяц более 20% испытали головокружение, из них свыше 30% страдают головокружением на протяжении более 5 лет [2]. Распространенность головокружения в популяции составляет около 25%, а среди лиц пожилого возраста — 80% [3].
Головокружение подразделяют на вестибулярное и невестибулярное, иначе его интерпретируют как системное или несистемное. Известно, что системное головокружение связано с раздражением определенных участков вестибулярного анализатора и в зависимости от уровня поражения бывает периферическим и центральным. Периферическое вестибулярное головокружение (vertigo) возникает при поражении сенсорных элементов ампулярного аппарата и преддверия, вестибулярного ганглия и нервных проводников ствола мозга. Центральное вестибулярное головокружение возникает при повреждении связи с вестибулярными ядрами в стволе мозга, нарушении связей с мозжечком, медиальным продольным пучком, с глазодвигательными ядрами и их собственными связями, нарушении вестибулоспинальных и вестибулоретикулярных связей (тракта), а также связей с корой головного мозга [4].
Наиболее часто встречающиеся случаи системного головокружения можно разделить на три группы:
1) головокружение, сопровождающееся тугоухостью;
2) головокружение, не сопровождающееся тугоухостью;
3) головокружение с центральными неврологическими симптомами [5].
В случае возникновения острого вращательного головокружения важным является исключение жизнеугрожающих состояний — нарушения мозгового кровообращения в вертебрально-базилярной артериальной системе, симптомы которого варьируют и зависят от того, какая артерия окклюзирована.
У пациентов с поражением в бассейне нижней мозжечковой артерии изолированное вращательное головокружение с флюктуирующим снижением слуха и/или ушным шумом, имитирующими приступ болезни Меньера, может отмечаться за 1–10 дней до развития инфаркта мозга. Обычно головокружение при инсульте в бассейне вертебрально-базилярной артериальной системы сочетается с другими неврологическими симптомами. Однако небольшой очаг в области узелка или клочка мозжечка, зоне выхода корешка VIII нерва между мостом и продолговатым мозгом и/или вестибулярных ядер может вызвать изолированное головокружение без сопутствующих проявлений. Реже такая симптоматика может встретиться при поражении дорзальной инсулярной коры клочка, причем в последнем случае развивается взгляд-индуцированный нистагм [6].
Наиболее частыми признаками центрального поражения вестибулярной системы являются: 1) вертикальный нистагм; 2) нистагм, меняющий направление; 3) атипичный нистагм (особенно направленный вниз) в тесте встряхивания головы; 4) асимметричная глазодвигательная дисфункция; 5) выраженная постуральная неустойчивость с падениями. Большинство из этих симптомов обладают высокой специфичностью, но низкой чувствительностью [7].
Одним из инструментов для дифференциальной диагностики центрального и периферического головокружения считается проба Хальмаги (тест поворота головы — head impulse test) и тест встряхивания головы, выявление вертикального косоглазия (skew deviation), не связанного с поражением глазодвигательных нервов или их ядер [8].
Сочетание отрицательной пробы Хальмаги, вертикального косоглазия (skew deviation), меняющего направление нистагма и нарушение плавного слежения по вертикали, позволяет с 100% чувствительностью и 90% специфичностью диагностировать нарушение мозгового кровообращения в стволе мозга. Тест поворота головы значим при поражении в бассейне задней мозжечковой артерии, однако имеет ограничения и может быть положительным при закупорке передней мозжечковой артерии с формированием очага в области клочка мозжечка, вестибулярных ядрах или зоне выхода VIII нерва [9–12].
По данным разных авторов, показаниями для нейровизуализации у пациентов с изолированным вращательным головокружением являются:
1) пожилой возраст;
2) наличие факторов риска сосудистых заболеваний в сочетании с нормальным тестом поворота головы;
3) взор-индуцированный нистагм, меняющий направление;
4) выраженная атаксия с падениями;
5) сочетание острого головокружения с впервые возникшей головной болью, особенно затылочной локализации;
6) наличие факторов риска сосудистых заболеваний в сочетании с острым снижением слуха [13, 14].
Клинический пример 1. Пациентка В., 42 года. Обратилась в клинику с жалобами на приступы вращательного головокружения длительностью до 2–3 часов, с ощущением смещения предметов во время приступа справа налево; возникают внезапно, без видимой причины. Перед приступом головокружения возникает ощущение «переполнения» в левом ухе, нивелирующееся вскоре после прекращения головокружения. Всего сообщила о трех подобных приступах.
7 месяцев назад обращалась к неврологу с жалобами на умеренный шум в левом ухе и легкое снижение слуха, возникшие внезапно, на фоне полного здоровья. Проводилась тональная аудиометрия — сенсоневральная тугоухость 1-й степени. После проведенного лечения (холина альфосцерат, комплекс витаминов группы В, депротеинизированный гемодериват крови телят) отметила полный регресс шума, контроль аудиометрии не осуществлялся.
При осмотре неврологической симптоматики нет, вестибулярная функция в покое компенсирована. Магнитно-резонансная томография мостомозжечковых углов и внутренних слуховых проходов без патологических изменений. Тональная аудиометрия — повышение порогов слуха слева на низкие частоты до 35 дБ, с кондуктивным компонентом.
Диагноз: болезнь Меньера, классическая форма.
При постановке окончательного диагноза «болезнь Меньера» следует придерживаться современного представления об «очевидной» болезни Меньера:
1) два или более самопроизвольных приступа системного головокружения продолжительностью от 20 мин до 12 часов;
2) подтвержденная аудиологически тугоухость (сенсоневральная) на низких и средних частотах во время или после приступа системного головокружения;
3) флюктуирующие слуховые симптомы: слух, субъективный шум, ощущение полноты в ухе;
4) отсутствие иных причин системного головокружения [16].
Острый вестибулярный синдром (вестибулярный нейронит и лабиринтит) определяется внезапно возникающим приступом интенсивного системного головокружения. В зависимости от уровня поражения возможны снижение слуха и ушной шум. Как правило, возникновению симптомов предшествует вирусное заболевание. При этих заболеваниях головокружение начинается постепенно, усиливается в течение нескольких часов, а затем сохраняется «легкое» головокружение последующие несколько дней или недель. Головокружение сохраняется и в покое, но субъективно может усиливаться при изменении положения тела. Совместно с головокружением присутствуют тошнота, рвота, повышенная потливость, бледность [17].
Фистула лабиринта характеризуется приступом системного головокружения или осциллопсии, возникающих из-за резкого сильного звука, маневра Вальсальвы или изменения давления в наружном слуховом проходе, но не зависит от изменения положения головы [18].
Клинический пример 2. Пациент М., 32 г., жалобы на постоянное ощущение легкой неустойчивости, тяжесть в голове, головокружение при запрокидывании головы назад, также иногда ночью просыпается от выраженного ощущения вращения. 3 дня назад был выписан из неврологического отделения, где находился с диагнозом «транзиторная ишемическая атака в бассейне вертебрально-базилярной артериальной системы». Впервые приступ головокружения возник остро утром при вставании с кровати, сопровождался сердцебиением, слабостью, рвотой, холодным потом. Прошел курс лечения сосудистыми, нейрометаболическими препаратами с незначительным улучшением.
В неврологическом статусе очаговой симптоматики нет. Тест Диска–Халлпайка слева — геотропный нистагм с ротаторным компонентом длительностью 40 секунд и латентным периодом 5 секунд.
Диагноз: доброкачественное пароксизмальное позиционное головокружение слева (каналолитиаз заднего полукружного канала). После двукратного проведения маневра Эпли — полный регресс симптомов.
Доброкачественное пароксизмальное позиционное головокружение (ДППГ)
Симптомы: возникновение головокружения системного характера при изменении положения головы: повороты в кровати, запрокидывание головы назад или наклоны вперед. Длительность эпизода, как правило, составляет не более минуты.
Длительность заболевания варьирует от нескольких дней до нескольких лет, но чаще исчисляется днями. ДППГ примерно в два раза чаще возникает у женщин. При длительном течении заболевания пациенты сообщают об изменении образа жизни, своих обычных действий, чтобы не провоцировать приступ головокружения. Многие отмечают нарушение равновесия в межприступный период, у ряда больных возникают ощущение тяжести в голове, тошнота [16].
Для диагностики этого состояния проводятся специальные позиционные пробы: Дикса–Халлпайка для диагностики ДППГ заднего полукружного канала и МакКлюра–Пагнини для диагностики ДППГ горизонтального полукружного канала [18]. Диагноз ДППГ устанавливается при положительной пробе Дикса–Халлпайка. Нистагм, возникающий во время исследования, имеет латентный период 5–20 секунд (очень редко — до 1 минуты). Головокружение и нистагм, провоцируемые во время теста, уменьшаются постепенно и прекращаются в течение 60 секунд. Направление нистагма: к больному уху.
При отрицательной пробе Дикса–Халлпайка рекомендовано провести тест для латерального (горизонтального) полукружного канала МакКлюра–Пагнини [17].
Одной из самых частых жалоб у пациентов с мигренью (9–14%) является головокружение. Оно может длиться от нескольких секунд до нескольких дней, причем может и не сопровождаться головной болью [19].
Критерии диагностики вестибулярной мигрени:
1) эпизодические вестибулярные симптомы;
2) мигрень согласно критериям IHS (international headaches society);
3) как минимум два из следующих симптомов мигрени, возникающих в течение приступа головокружения: мигренозная головная боль, светобоязнь, звукобоязнь или зрительная или другая аура;
4) другие причины вестибулярного головокружения исключены [19].
В экспресс-диагностике вращательного головокружения врачу-интернисту может помочь схема «Острое системное головокружение (без других неврологических симптомов)» (рис.) [20].
Лечение острого вестибулярного синдрома предполагает применение антиэметиков и вестибулярных супрессантов. Действие последних направлено на уменьшение асимметрии вестибулярного тонуса и, таким образом, облегчение головокружения. Однако их использование ограничено несколькими днями, так как препараты замедляют формирование компенсаторных механизмов при остром периферическом повреждении вестибулярного аппарата. Основные группы препаратов, применяемые при остром головокружении: антихолинергические, антигистаминные, антидопаминергические препараты и бензодиазепины.
Из группы антихолинергических применяются препараты центрального действия, воздействующие на мускариновые рецепторы, улучшающие переносимость движения. Наиболее эффективным является скополамин (М3- и М5-рецепторы), однако длительность его применения строго ограничена вследствие развития зависимости. Побочные эффекты — сухость во рту, мидриаз, парез аккомодации, седация, снижение скорости реакции.
Из группы антигистаминных препаратов применяются Н1-блокаторы, такие как дифенгидрамин (Димедрол), циклизин (Валоид*), дименгидринат (Драмина), меклозин (Бонин) и прометазин (Пипольфен). Механизм действия основан на торможении активации центральных холинергических связей. Дополнительно обладают антихолинергическим, седативным эффектом. По сравнению с антихолинергическими препаратами, побочные эффекты в этой группе выражены меньше. Необходимо отметить, что более новые препараты этой группы без седативного эффекта не проникают в центральную нервную систему (ЦНС), поэтому бесполезны при лечении головокружения.
Бетагистин как лекарственный препарат в Европе был зарегистрирован в 1970 г., это синтетический препарат, обладающий способностью соединяться с рецепторами гистамина типа Н1, которые заложены в нейрорецепторных клетках внутреннего уха. Он оказывает местное мощное стимулирующее действие, увеличивая высвобождение нейромедиаторов (гистамина) из нервных окончаний рецепторных клеток внутреннего уха в синапс. Нейромедиаторы действуют на прекапиллярные сфинктеры, вызывая вазодилатацию сосудов внутреннего уха, увеличивая проницаемость их и тем самым нормализуя внутрилабиринтное давление. Кроме воздействия на рецепторы внутреннего уха бетагистин оказывает влияние на рецепторы вестибулярных ядер, находящихся в стволе продолговатого мозга, снижая активность и возбудимость, что способствует прекращению головокружения.
Антагонисты допамина используются для лечения тошноты и рвоты у пациентов с острым головокружением. Противорвотный эффект обусловлен блокированием допаминовых рецепторов в рвотном центре ствола мозга. Некоторые антигистаминные препараты (H1-блокаторы), такие как прометазин, обладают дополнительно допаминоблокирующим действием.
Действие бензодиазепинов опосредовано ГАМК, которая является нейротрансмиттером, угнетающим вестибулярную функцию. Наиболее часто применяются диазепам, лоразепам, клоназепам и алпразолам [21].
Уже более 50 лет в мировой медицинской практике для лечения головокружений врачами разных специальностей применяется комплексный антигомотоксический препарат Вертигохель (Vertigoheel) [22].
Вертигохель — это многокомпонентный препарат, содержащий фармакологически активные ингредиенты Anamirta cocculus (анамирта коккулюсовидная), Conium maculatum (болиголов пятнистый), Ambra grisea (амбра) и Petroleum rectificatum (нефть). Многочисленные исследования механизма действия препарата Вертигохель позволяют предположить многоцелевую активность в отношении вазодилятации капилляров и тем самым — микроциркуляции.
Многочисленные научные исследования, включая рандомизированные клинические исследования, неинтервенционные исследования (воспроизводящие схему повседневной работы с пациентами) и метаанализ, подтвердили эффективность клинического применения препарата Вертигохель.
Референтное контролируемое когортное исследование на 774 пациентах было посвящено эффективности и переносимости препарата Вертигохель в сравнении с дименгидринатом при головокружениях различного генеза. 25 пациентам назначался препарат Вертигохель (2–3 таблетки 3 раза в сутки) или дименгидринат (50 мг 2–3 раза в сутки) курсом в течение не более 8 недель. У большинства пациентов наблюдалось невестибулярное головокружение (зрительные/соматосенсорные или психосоматические расстройства). Представленные симптомы также включали неуверенность походки и положения стоя, с тенденцией к падению. Вторая большая группа была представлена больными вестибулярным (системным) головокружением с проявлениями вращательного головокружения, болезни Меньера или нарушениями равновесия.
Среднее число приступов, их интенсивность и продолжительность достоверно снизились в обеих группах. К концу курса лечения у пациентов также купировались и сопутствующие симптомы: тошнота, рвота, повышенное потоотделение. Общий результат терапии был оценен как «хороший» и «отличный» в 88% случаев в группе Вертигохеля и в 87% случаев в группе дименгидрината. Переносимость была оценена как «хорошая» и «отличная» в 99% случаев в группе Вертигохеля и в 98% случаев в группе дименгидрината [23].
В период с 2009 г. по 2015 г. под нашим наблюдением находилось 89 пациентам в возрасте от 18 до 42 лет (53 женщины и 36 мужчин) с периферическим вестибулярным головокружением, которым при возникновении острого вестибулярного головокружения и тошноты рекомендовали принимать по 10 капель каждые 15 минут (не более 2 часов подряд) или дименгидринат по 50–100 мг (при необходимости каждые 4 часа, но не больше 400 мг в сутки).
Все пациенты получали оба препарата, но в разные временные промежутки. Большинство пациентов (83 человека — 93%) оценили высокую эффективность обоих средств (как «хорошую» или «отличную»), однако все пациенты (89 человек — 100%) отметили лучшую переносимость Вертигохеля, поскольку не возникала заторможенность и сонливость, характерные для дименгидрината.
Таким образом, можно рекомендовать применение Вертигохеля пациентам для купирования острого вестибулярного криза в домашних условиях, поскольку при высокой эффективности препарат характеризуется хорошей переносимостью. Так, Вертигохель не обладает известным взаимодействием с другими лекарственными средствами, что особенно важно для лечения в том числе пожилых больных, имеющих сопутствующие хронические заболевания.
Литература
ФГБУ НКЦ оториноларингологии ФМБА России, Москва


_500.gif)



