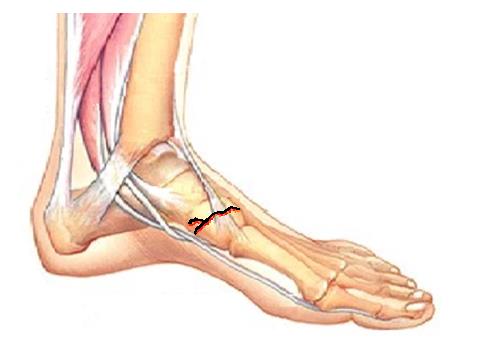
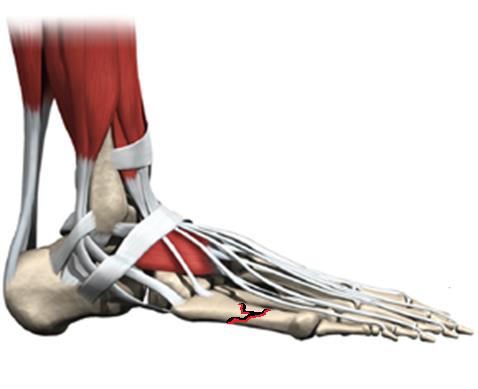
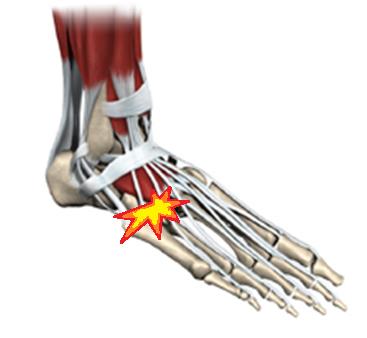
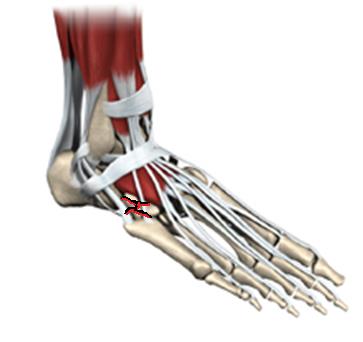
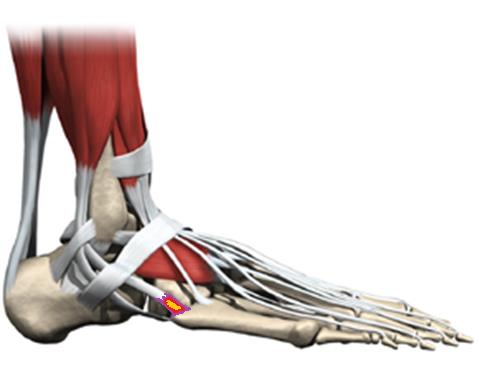
Ладьевидная кость стопы что это
Предплюсна является наименее подвижной частью стопы и включает ладьевидную, кубовидную и три клиновидные кости. В основном типичные повреждения составляют множественные переломы или переломовывихи. Самый частый перелом ладьевидной кости захватывают ее дорсальную губу. Перелом бугорка является вторым по частоте, вслед за которым следует перелом тела ладьевидной кости, который может быть поперечным или горизонтальным. Переломы кубовидной и клиновидных костей обычно происходят в сочетании друг с другом и в основном являются результатом повреждения от сдавления.
Переломы костей предплюсны классифицируют на основе анатомического принципа:
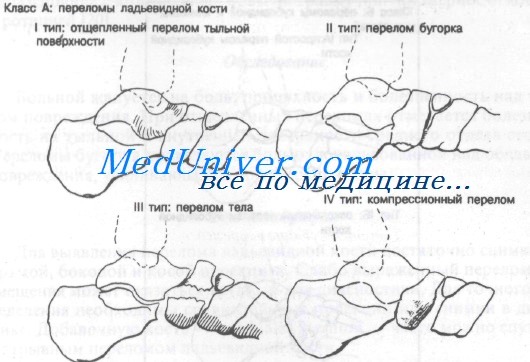
Класс А: переломы ладьевидной кости:
— I тип: дорсальные отщепленные переломы
— II тип: переломы бугорка
— III тип: переломы тела
— IV тип: компрессионные переломы
Класс Б: переломы кубовидной и клиновидных костей:
— I тип: переломы кубовидной кости
— II тип: переломы клиновидных костей
Класс А: переломы ладьевидной кости
Отщепленный перелом I типа обычно является результатом резкого сгибания с инверсией стопы. При этом натягивается таранно-ладьевидная суставная капсула и может произойти отрыв дорсальной поверхности ладьевидной кости. Перелом бугристости II типа, как правило, возникает при резкой эверсии стопы. Эверсия стопы приводит к сильному натяжению сухожилия задней большеберцовой мышцы, которое может оторвать часть бугристости ладьевидной кости. Переломы тела III типа и компрессионные переломы IV типа встречаются редко.
Упомянутые прежде механизмы повреждения включают резкое переразгибание с компрессией, прямую травму или чрезмерное огибание с ротацией.
Больной жалуется на боль, припухлость и болезненность над местом повреждения. При отщепленных переломах отмечается болезненность на тыльной и внутренней поверхности среднего отдела стопы. Переломы бугорка проявляются болью, локализованной над областью повреждения, усиливающейся при эверсии стопы.
Для выявления перелома ладьевидной кости достаточно снимков в прямой, боковой и косой проекциях. Слабо выраженный перелом без смещения может оказаться трудным для диагностики. Для точного определения необходимы сравнительные проекции или снимки в динамике. Добавочную кость — os tibiale externum — часто можно спутать с отрывным переломом ладьевидной кости.
Дорсальный отщепленный перелом нередко сочетается с повреждением связок наружной лодыжки. Перелом бугристости часто сопровождается переломом кубовидной кости.
Лечение перелома ладьевидной кости
Класс А: I тип (дорсальный отщепленный перелом). Небольшой отщепленный перелом лечат симптоматически применением льда, приподнятым положением конечности и наложением эластической давящей повязки с ходьбой на костылях в течение 2 нед или до стихания боли. Давящую повязку накладывают от среднего отдела предплюсны до уровня выше голеностопного сустава, включая пятку. При отщеплении большого фрагмента необходим короткий гипсовый сапожок на 3—4 нед.
Класс А: II тип (перелом бугорка). Неактивных больных можно лечить симптоматически применением льда, приподнятым положением конечности и давящей эластической повязкой от среднего отдела предплюсны до места выше голеностопного сустава. Эти больные пользуются при ходьбе костылями до стихания болей. Повязку необходимо менять каждые 10 дней на протяжении 4 нед. Активные больные требуют хорошо отмоделированного гипсового сапожка с продольным сводом и внутренним вкладышем-супинатором сроком на 4 нед.
Класс А: III тип (перелом тела ладьевидной кости), IV тип (компрессионный перелом). Перелом тела без смещения следует лечить ношением хорошо отмоделированного гипсового сапожка ниже коленного сустава в течение 6—8 нед. После этого следует носить продольный супинатор. У ходячих больных перелом тела ладьевидной кости со смещением требует открытой репозиции с внутренней фиксацией. Больных на постельном режиме можно лечить симптоматически давящей эластопластической повязкой. Переломовывихи ладьевидной кости требуют открытой репозиции с внутренней фиксацией.
Переломы бугра ладьевидной кости часто осложняются несращением. После переломов тела может развиться асептический некроз или травматический артрит.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Болезненная ладьевидная кость
Болезненная ладьевидная кость (Painful Accessory Navicular, os tibiale externum, сверхкомплектная ладьевидная кость.) является важным с точки зрения клинических проявлений костью из группы добавочных костей стопы.
Добавочная ладьевидная кость (Accessory Navicular Bone) является врожденной аномалией развития и встречается с частотой до 10 % населения. Она бывает часто двусторонней, располагается у внутреннего края ладьевидной кости, отмечается у женщин в 2 раза чаще, чем у мужчин.
У большинства пациентов добавочная ладьевидная кость не вызывает клинических проявлений и является случайной находкой при обследовании по другим поводам. Можно считать добавочную ладьевидную кость сопутствующим признаком продольно-поперечного плоскостопия.
Существуют три типа добавочной ладьевидной кости:
I тип представляет собой отдельную косточку в пределах ладьевидной кости и сухожилия задней большеберцовой мышцы.
II тип — добавочная косточка, которая соединена с ладьевидной костью посредством синхондроза;
III тип — добавочная косточка представляет собой отдельный фрагмент, плотно слившийся с ладьевидной костью
II и III тип являются наиболее значимыми при клинике «болезненной ладьевидной кости».
С клинической точки зрения данное заболевание имеет большое значение. Часто пациентам устанавливается ложный диагноз несуществующего перелома ладьевидной кости, когда специалист принимает сверхкомплектную ладьевидную кость за фрагмент. Нередка ситуация, когда проминирующий под кожу медиальный край ладьевидной кости приходит в контакт с компонентами обуви и приводит к формированию болезненной зоны, вплоть до гнойного бурсита в медиальной области стопы. Диагностика основана на оценке клинических данных, полученных врачом во время обследования стопы пациента, характерных жалобах и данных опроса больного. Основу диагностики составляют инструментальные методы исследования, рентгенография обеих стоп в прямой и боковой проекциях стоя в опоре.
Лечение. Начинается лечение с консервативных мероприятий, которые во многих случаях эффективны. При отсутствии эффекта от консервативного лечения, при сохранения болевого синдрома, присоединения деформации стопы, пациентам рекомендуют хирургическое лечение, о чем подробную информацию можно получить на амбулаторном приеме у специалиста по с проблемам стопы и голеностопного сустава.
Болит стопа
Заболевания
Операции и манипуляции
Истории пациентов
Болит стопа
Человеческая стопа состоит из 26 костей и 33 суставов. Высота подъёма, свод стопы, форма и размер пальцев сильно варьируют у разных людей. По этой причине стопа заслуженно считается сложнейшей анатомической зоной и заслужила отдельную ортопедическую специальность.
Стопа обеспечивает транспортировку вашего тела в пространстве. Пока со стопой всё в порядке, вы не будете уделять ей особого внимания. Однако когда появляется боль, вам сразу же захочется от неё избавиться. Для того чтобы получить правильное лечение вы должны знать где располагается проблема.
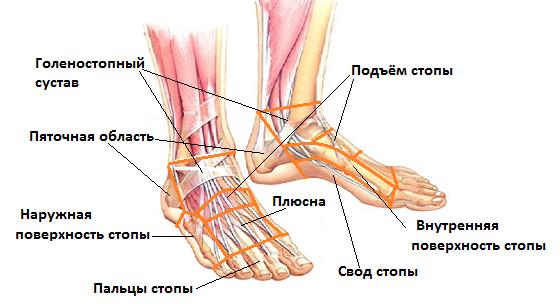
Для точной локализации боли стопу можно разделить на несколько отделов:
-Пяточная область
-Подъём стопы
-Свод стопы
-Пальцы стопы
-Наружная поверхность стопы
-Внутренняя поверхность стопы
-Область плюсны
Болит внутренняя поверхность стопы, болит свод стопы.
Следующим этапом мы рассмотрим свод стопы и расположенную в непосредственной близости внутреннюю её поверхность. Выделяют внутренний и наружный продольный, а также поперечный своды стопы. Именно нарушение функции этих анатомических образований приводит к абсолютному большинству проблем со стопами. В этом разделе мы рассмотрим преимущественно патологию внутреннего продольного свода, переломы костей его образующих, а также заболевания расположенных в нём суставов.
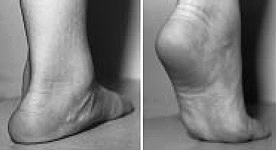
Плоскостопие у взрослых
Прогрессирующее плоскостопие взрослых – это серьёзное заболевание, которое необходимо отличать от конституционального плоскостопия, которое встречается у 15% населения и считается вариантом анатомической нормы.
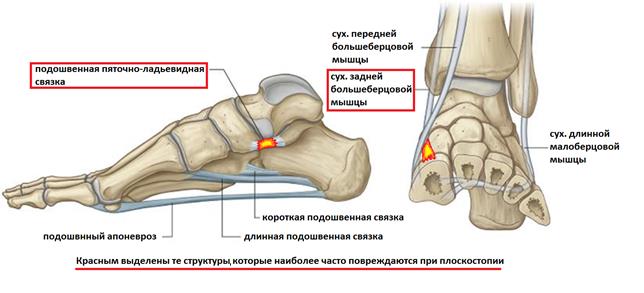
Основной причиной прогрессирующего плоскостопия во взрослом возрасте является повреждение связочного аппарата поддерживающего продольный свод стопы (прежде всего пяточно-ладьевидной связки), являющегося статическим стабилизатором, и дисфункция сухожилия задней большеберцовой мышцы, которая является основным динамическим стабилизатором свода стопы.
Прогрессирующее плоскостопие у взрослых проявляется болью в проекции сухожилия задней большеберцовой мышцы и места его прикрепления к ладьевидной кости, болью при ходьбе, неспособностью встать на мыске одной ноги, уплощением продольного свода стопы, отведением переднего отдела стопы кнаружи, из-за чего при взгляде на стопу сзади видно «слишком много пальцев» кнаружи от пятки.
Выделяют 4 стадии прогрессирующего плоскостопия у взрослых, на 1 стадии как такового плоскостопия ещё нет, но появляется боль в области сухожилия задней большеберцовой мышцы вследствие его травмы или воспаления, а также боль по подошвенной поверхности ладьевидной кости в месте расположения пяточно-ладьевидной связки. На этой стадии возможно консервативное лечение. Начиная со второй стадии рекомендуется комплексное хирургическое лечение, включающее пересадку или реинсерцию сухожилий, остеотомию пяточной кости и многие прочие процедуры в зависимости от степени выраженности деформации. Более подробно вы можете узнать о принципах лечения прогрессирующего плоскостопия у взрослых в этой статье.
Плоскостопие у детей
Также как и в случае с плоскостопием у взрослых стоит выделять конституциональное плоскостопие, которое не приводит к каким либо симптомам и в большинстве случаев не прогрессирует, являясь вариантом нормы и настоящее плоскостопие, которое нарушает функцию опоры и ходьбы, сопровождается болями в области свода стопы и значительно снижает уровень жизни ребёнка.
Конституциональное плоскостопие является следствием врождённой анатомической предрасположенности и высокой эластичности соединительной ткани, характеризуется низко выраженной степенью плоскостопия, эластичной стопой, свод стопы появляется в положении стоя на мысках. Боли в стопах ребёнок при этом не испытывает, может встать на мысок одной ноги. Однако грань между конституциональным и настоящим плоскостопием тонка, со временем возможен переход конституционального плоскостопия в настоящее за счёт присоединяющейся дисфункции сухожилия задней большеберцовой мышцы и пяточно-ладьевидной связки, так как эти структуры испытывают повышенную нагрузку при конституциональном плоскостопии. В этой ситуации оптимальным лечением будет артрориз или артроэрез подтаранного сустава. В подтаранный синус устанавливается имплант конусовидной формы который возвращает стопу в нормальное положение. Оптимальным возрастом для данной операции является 9-15 лет. Имплант удаляется через 2 года после операции.
Врождённое плоскостопие встречается намного реже конституционального. Оно сопровождает такие заболевания как вертикальная таранная кость, добавочная ладьевидная кость, пяточно-таранный и пяточно-ладьевидный синостозы. В этом случае свод стопы не появляется в положении стоя на мысках, то есть деформация ригидная. В такой ситуации зачастую требуется хирургическая коррекция, которая выполняется после достижения скелетной зрелости в возрасте 13-16 лет. Более подробно вы можете почитать о плоскостопии у детей в этой статье.
Болит подъём стопы.
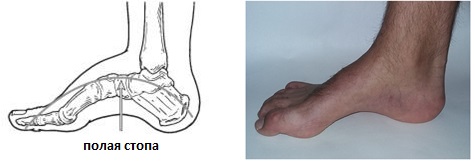
Полая стопа
Так же как и в случае с плоскостопием стоит выделять конституционально высокий свод стопы и полую стопу, которая редко встречается как изолированное заболевание. Подъём стопы может быть высоким или низким, но это могут быть просто анатомические особенности.
При полой стопе свод стопы становится очень высоким и подъём с трудом помещается в обувь. Большинство случаев полой стопы имеет неврологическую природу.
Одной из наследственных причин полой стопы является болезнь Шарко Мари Тута. Полая стопа является противоположностью плоской стопы, своды при этой патологии могут быть настолько высокими что вся нагрузка будет идти только через наружный отдел стопы. Также сопровождается формированием когтевидной деформации пальцев. Так при болезни Шарко Мари Тута разгибатель пальцев берёт на себя функцию ослабленных малоберцовых и передней большеберцовой мышц чтобы стопа не отвисала при ходьбе. Из-за постоянно высокого тонуса разгибателей пальцев и формируется когтевидная деформация пальцев. Также полая стопа значительно повышает риск повреждения связочного аппарата голеностопного сустава и увеличивает риск стресс переломов так как приводит к неэффективному распределению нагрузки и снижению способности к абсорбции ударных нагрузок при беге. Более подробно вы можете узнать о полой стопе из этой статьи.
Повреждение сустава Лисфранка
Во всех случаях повреждения сустава Лисфранка кроме изолированных повреждений связки Лисфранка 1-2 ст показано оперативное лечение, так как в противном случае развивается болезненный артроз в предплюсне-плюсневых суставах и может произойти коллапс продольного свода стопы. В случае если у вас имел место один из вышеуказанных механизмов травмы и при первичном обращении поставлен диагноз ушиба или растяжения, но стопа продолжает болеть на протяжении 1 или более месяца, обязательно обратитесь к специалисту. Более подробно вы можете узнать о повреждениях сустава Лисфранка из этой статьи.
Перелом ладьевидной кости стопы
При переломе ладьевидной кости стопы образуется кровоподтёк в области подъёма стопы и по внутренней поверхности средней трети подошвы, осевая нагрузка резко болезненная, движения в переднем отеле стопы невозможны из-заболей. При рентгенографии высок риск пропустить перелом, так как его плоскость зачастую проходит вне плоскости стандартных рентгенологических проекций. По этой причине в сложной диагностической ситуации лучше прибегнуть к КТ, а в случае стрессового перелома к МРТ стопы. Переломы без смещения можно лечить консервативно методом гипсовой иммобилизации сроком 6-8 недель, во всех случаях переломов со смещением рекомендовано оперативное лечение – открытая репозиция и остеосинтез. Более подробно о принципах лечения переломов ладьевидной кости вы можете узнать из этой статьи.
Артроз 1-2-3 предплюсне-плюсневых суставов (артроз стопы)
Может быть как следствием травмы, предшествующего переломо-вывиха или вывиха в суставе Лисфранка, переломов клиновидных костей, следствием диабетической артропатии (стопа Шарко), ревматоидного артрита. Крайне гетерогенная группа заболеваний с множественным поражением суставов, в том числе и предплюсне-плюсневых суставов, проявляющаяся болями в области свода и подъёма стопы. Консервативное лечение сводится к уменьшению болевой симптоматики за счёт ношения ортопедической обуви и стелек, приёма обезболивающих препаратов, радикальное лечение проводится в объёме артродеза поражённых суставов и корригирующих остеотомий для восстановления нормального распределения нагрузке на стопу. Более подробно об артрозе стопы вы можете узнать из этой статьи.
Стопа Шарко
Диабетическая артропатия развивается вследствие нарушения кровоснабжения и иннервации нижних конечностей у больных длительное время страдающих сахарным диабетом. В большинстве случаев стаж заболевания превышает 10-15 лет. Выделяют несколько стадий заболевания, на первой стадии появляется боль и покраснение в области тыльной поверхности стопы, на второй происходят переломы и рассасывание клиновидных костей, на третьей стадии формируется выраженная нестабильность и деформация. Лечение стопы Шарко крайне трудная задача, требующая от врача и от пациента терпения и упорства. В ряде случаев требуется хирургическая коррекция сформировавшейся деформации для восстановления опороспособности конечности. Более подробно вы можете узнать о стопе Шарко из этой статьи.
Болит наружная поверхность стопы.
Одной из распространённых причин болей в области наружной поверхности стопы является перелом 5 плюсневой кости. В случае прямого травматического повреждения, например при ударе, падении тяжести, может произойти перелом любой части пятой плюсневой кости. При подворачивании стопы кнутри может произойти отрывной перелом верхушки основания 5 плюсневой кости – места прикрепления сухожилия короткой малоберцовой мышцы. Перелом 5 плюсневой кости сопровождается отёком, болью, кровоподтёком в области наружного края стопы, невозможностью переносить на него вес тела.
Артроз 4-5 предплюсне-плюсневых суставов.
Редко встречается изолированный артроз 4-5 предплюсне-плюсневых суставов. Как правило он является отдалённым последствием травмы формирующих его костей или является частью множественного артроза поражающего многие другие суставы стопы при системных заболеваниях соединительной ткани таких как ревматоидный артрит, метаболических заболеваниях таких как сахарный диабет и подагра.
Проявляется болями в средней части наружного края стопы. Консервативное лечение сводится к временному снижению нагрузки за счёт использования ортопедической обуви, приём обезболивающих препаратов, инъекции ГКС для снижения боли. При отсутсвии эффекта от консервативного лечения рекомендована операция. Учитывая малоподвижный характер данных суставов одним из основных направлений хирургического лечения является их артродез.
Перелом кубовидной кости.
Переломы кубовидной кости практически никогда не бывают изолированными и требуют тщательного обследования для исключения сочетанных переломов ладьевидной и пяточной костей. Проявляется болями в средней части наружного края стопы.
В случае если перелом без смещения, возможно консервативное лечение. Во всех случаях переломов со смещением, внутрисуставных переломов – рекомендовано оперативное лечение – открытая репозиция и остеосинтез, так как при отсутствии лечения происходит укорочение наружной колонны стопы, что приводит к неправильному перераспределению нагрузки, артрозу прилежащих суставов, наружному отклонению стопы и болям при ходьбе.
Инсерционный тендинит сухожилия короткой малоберцовой мышцы
Короткая малоберцовая мышца крепится к верхушке основания 5 плюсневой кости и является основной мышцей разворачивающей стопу кнаружи. При подворачивании стопы кнутри возможно повреждение сухожилия короткой малоберцовой мышцы на разных уровнях, в том числе в месте его прикрепления. В этой ситуации боли будут распологаться по наружному краю стопу и усиливаться при натяжении мышцы, например при её напряжении или при поворачивании стопы кнутри.
Всё это может привести к формированию грубой рубцовой ткани и хронического воспаления в зоне повреждение сухожилия. Для лечения инсерционного тендинита сухожилия короткой малоберцовой мышцы показано применений всего перечня консервативных методик, приём НПВС, физиотерапия, упражнения по растяжке и укреплению мышц голени, массаж, локальное введение ГКС, кратковременная гипсовая иммобилизация. В случае если все эти меры оказываются неэффективными рекомендовано оперативное лечение.
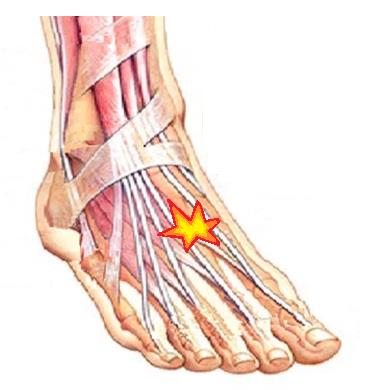
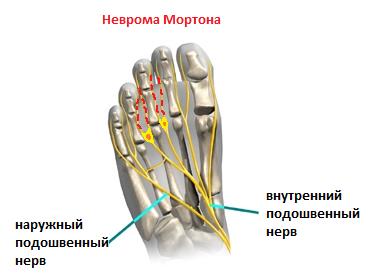
Неврома Мортона
Одной из частых причин болей в области плюсны, 3-4 межпальцевого промежутков и соответствующих пальцев является неврома Мортона. Боль часто бывает жгучая, электрическая, отдаёт в пальцы, провоцируется ношением узкой обуви и проходит если снять обувь и помассировать стопу. По сути это никакая не неврома, не опухоль, а утолщение нерва в результате его сдавления между головок плюсневых костей и связок.
Лечение на начальных этапах – ношение обуви с широким и мягким передним отделом, возможно использование локальных инъекций ГКС с тем чтобы снять отёк с нерва. При отсутствии эффекта от консервативного лечения производится хирургическое удаление невромы. Более подробно вы можете узнать о невроме Мортона из этой статьи.
Перелом плюсневой кости
Переломы плюсневых костей довольно широко распространены, чаще всего являются следствием падения на ногу тяжёлого предмета, наезда колесом автомобиля, реже переломы происходят из-за подворачивания стопы. Отдельно стоит выделить стрессовые переломы в результате функциональной перегрузки, чаще всего таким образом повреждаются 2 и 3 плюсневые кости. В зависимости от особенностей перелома возможно как оперативное так и консервативное лечение.
При переломах без смещения или с небольшим смещением используется гипсовая иммобилизация на срок 3 недели с последующим применением брейсов и специальной обуви. При изолированных переломах 2-3-4 плюсневых костей вне зависимости от степени смещения также показано консервативное лечение так как они хорошо иммобилизированы за счёт соседних от них плюсневых костей. При множественных переломах со смещением 2-3-4 плюсневых костей, переломах со смещением 1-5 плюсневых костей рекомендовано оперативное лечение. Также переломы плюсневых костей могут встречаться в составе сочетанных более сложных повреждений например при переломо-вывихах в суставе Лисфранка. О переломах плюсневых костей вы можете узнать из этой статьи.
Натоптыши.
Натоптыш – одна из очень распространённых причин болей в стопе. Наиболее часто пациентов беспокоят натоптыши в переднем отделе стопы под головками 2-3 плюсневых костей. Наличие натоптыша свидетельствует о неправильном распределении нагрузки на передний отдел стопы вследствие поперечного плоскостопия. Из-за этого происходит постепенный износ связочного аппарата плюсне-фалангового сустава, так называемой подошвенной пластинки, и головка плюсневой кости оказывается непосредственно под кожей. Из-за слабости подошвенной пластинки в последующем формируется молоткообразная или когтеобразная деформация соответствующего пальца. Таким образом натоптыш не является проблемой сам по себе, но лишь проявление других, более серьёзных проблем со стопой. Консервативное лечение сводится к ношению индивидуальных ортопедических стелек которые поддерживают поперечный и продольный своды стопы. В запущенных случаях это может быть не эффективно, тогда показана корригирующая остеотомия с целью перераспределения нагрузки на головки других плюсневых костей. С этой целью применяются как открытые операции, так и миниинвазивные, когда пересечение плюсневой кости производится из кожного прокола. Натоптыши другого расположения так же являются проявлением явной или скрытой патологии стопы.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
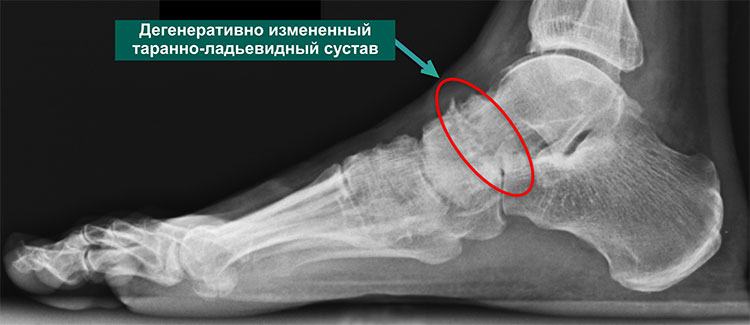
Артроз таранно-ладьевидного сустава
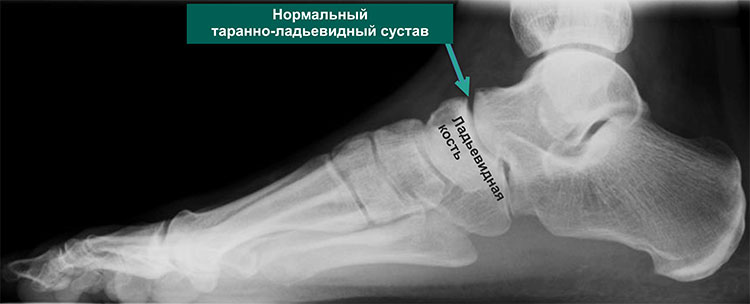
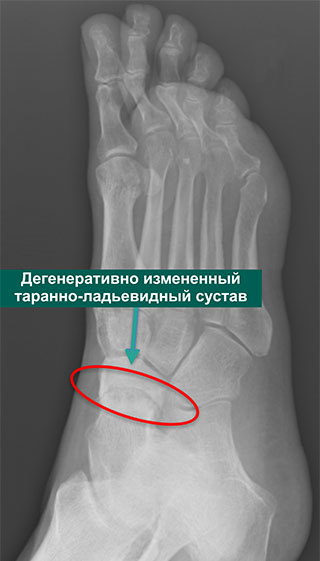
Таранно-ладьевидный артроз — это остеоартроз таранно-ладьевидного сустава.
Более подробная информация, касающаяся таранно-ладьевидного сустава, представлена в разделе, посвященном анатомии стопы и голеностопного сустава.
Остеоартроз – это заболевание, характеризующееся повреждением суставного хряща. Суставной хрящ покрывает сочленяющиеся друг с другом (образующие сустав) поверхности костей. Он обеспечивает плавное и свободное скольжение суставных поверхностей друг относительно друга. Повреждение хряща делает суставные поверхности неровными, усиливает их взаимное трение и, как следствие, приводит к их быстрому изнашиванию. Это в свою очередь становится причиной воспаления, болевых ощущений и деформации сустава.
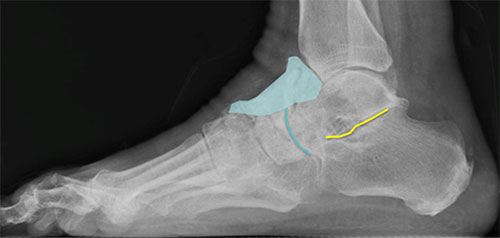
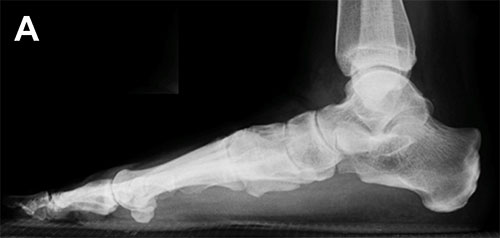
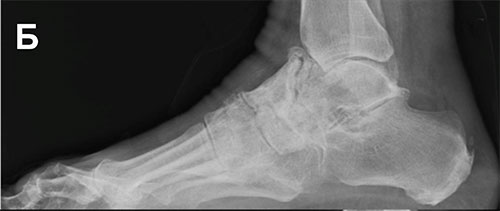
А – Рентгенограмма нормальной стопы в боковой проекции. В – Таранно-ладьевидный артроз
Причиной остеоартроза таранно-ладьевидного сустава является любое состояние, сопровождающееся повреждением суставного хряща (суставной поверхности).
Наиболее распространенные причины остеоартроза таранно-ладьевидного сустава:
Типичная симптоматика остеоартроза таранно-ладьевидного сустава включает:
Дополнительные методы исследования помогают подтвердить диагноз, оценить степень тяжести заболевания и могут быть использованы в ходе предоперационного планирования.
Рентгенография
Рентгенография является быстрым и эффективным методом исследования, позволяющим подтвердить диагноз остеоартроза голеностопного сустава. На ранних стадиях заболевания, когда имеет место воспалительный процесс без явных признаков структурных изменений сустава, рентгенограммы могут не выявить патологии. Большинство же пациентов обращаются за помощью уже с в той или иной степени выраженными структурными изменениями.
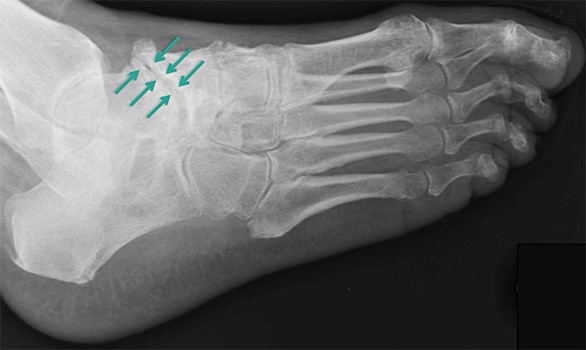
Рентгенологические признаки остеоартроза включают следующие изменения:
А – Рентгенограмма нормальной стопы в боковой проекции. В – Таранно-ладьевидный артроз
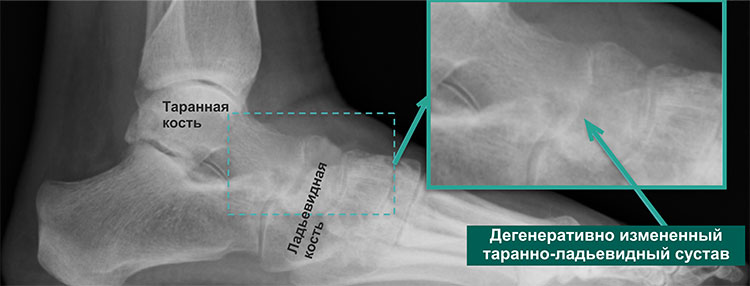
Рентгенограмма стопы в косой проекции с признаками остеоартроза таранно-ладьевидного сустава (голубые стрелки)
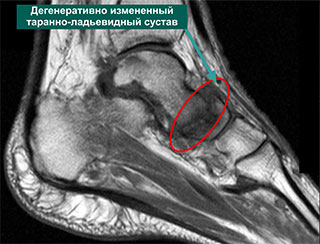
МРТ позволяет получить высококачественные статичные изображения тканей сустава. Она полезна при проведении предоперационного планирования и исключения другой патологии заднего отдела стопы. Также она эффективна для оценки процесса заживления.
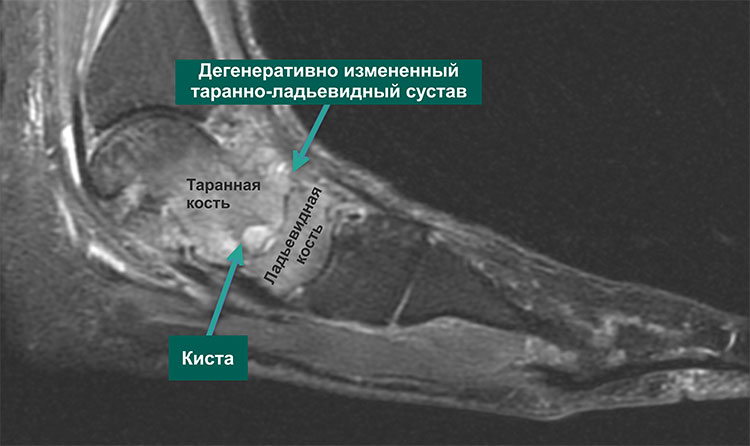
МРТ наиболее информативна в отношении диагностики:
МР-томограмма стопы (вид сбоку) с признаками выраженного таранно-ладьевидного артроза. Обратите внимание на признаки отека в виде более светлых участков таранной и ладьевидной костей по сравнению с более темными окружающими костями, а также на наличие крупной кисты, — все эти признаки свидетельствуют о выраженном дегенеративном поражении сустава
А – МР-томограмма нормального таранно-ладьевидного сустава. В – МР-томограмма дегенеративно измененного таранно-ладьевидного сустава. Обратите внимание на темные участки, представляющие собой поврежденные кость и суставной хрящ
Компьютерная томография (КТ) обеспечивает нас очень подробной информацией, касающейся структуры костей, в этом отношении она значительно информативней рентгенографии.
КТ может быть показана в следующих случаях:
УЗИ является быстрым, безболезненным и неинвазивным методом оценки состояния мягкотканных анатомических структур.
УЗИ информативно в отношении диагностики:
Костная сцинтиграфия
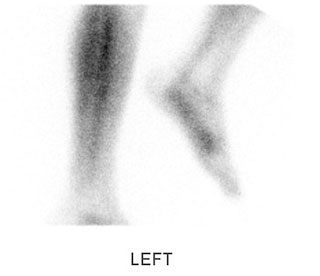
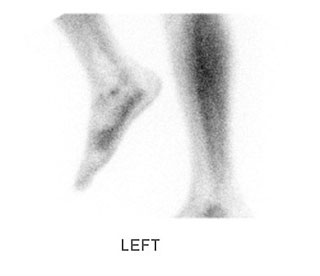
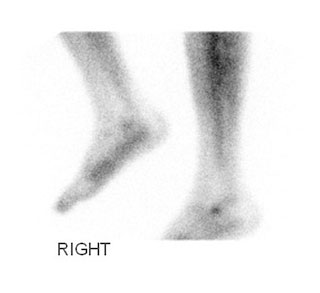
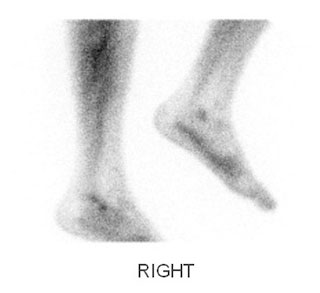
Костная сцинтиграфия является неспецифичным методом диагностики. Она основана на регистрации захвата фармакологического препарата, меченого радиоактивным изотопом, тканями человеческого тела, отличающимися высокой метаболической активностью, например, в области активно текущего воспалительного или инфекционного процесса. Результаты исследования не дают нам возможности поставить диагноз, однако позволяют подтвердить наличие патологического процесса.
Исследование выполняется при наличии на то специальных показаний.
Результат сцинтиграфии, отражающий усиление захвата изотопа в области стопы
Течение остеоартроза таранно-ладьевидного сустава весьма вариабельно, некоторые пациенты отмечают достаточно быстрое прогрессирование, тогда как у других этот процесс может занимать многие годы.
Изменения сустава, связанные с остеоартрозом, необратимы. Сустав уже никогда не станет таким, каким он был раньше. Однако далеко не всегда дегенеративные изменения проявляют себя клинически. Некоторые пациенты отмечают снижение подвижности сустава при минимально выраженных болевых ощущениях, они легко справляются с этой проблемой за счет модификации собственной активности. Другие же пациенты описывают выраженный болевой синдром и значительные ограничения активности.
К ортопеду, специализирующемуся в хирургии голеностопного сустава и стопы, вам следует обратиться при наличии у вас одного или более из следующих состояний:
По мере прогрессирования деформации, снижения подвижности сустава в процесс вовлекаются соседние суставы, где также развиваются дегенеративные изменения.
Рентгенограммы, отражающие прогрессирование остеоартроза таранно-ладьевидного сустава. А – Нормальный таранно-ладьевидный сустав (голубая линия). В – Тяжелый таранно-ладьевидный артроз. С – В дополнение к заштрихованным голубым участкам измененной кости (остеофиты) видны признаки подтаранного артроза (желтая линия)
В медицине принято классифицировать те или иные патологические состояния. Делается это по следующим причинам:
Существует несколько классификационных систем дегенеративного поражения суставов. Мы в своей практике используем следующую классификацию, основанную на выявленных рентгенологических изменениях сустава:
В задачи консервативного лечения остеоартроза любого сустава входят купирование болевых ощущений и возвращение к полноценной активной жизни, в т.ч. по возможности к занятиям спортом. Наиболее эффективно оно на ранних стадиях заболевания.
Консервативное лечение всегда должно служить первой линией терапии. Варианты его включают:
Модификация активности
Временный перерыв в занятиях теми видами спорта или активности, которые стали причиной развития симптомов. Отказ от высокоинтенсивных нагрузок, связанных с перегрузкой, скручиванием или сгибанием.
Смена обуви
Ношение высоких ботинок, обеспечивающих дополнительную поддержку голеностопного сустава. Использование обуви с закругленной подошвой также позволит уменьшить выраженность симптомов за счет разгрузки среднего отдела стопы.
Ортопедические стельки и ортезы
Индивидуальные ортопедические стельки, ограничивающие подвижность среднего отдела стопы, также позволяют эффективно уменьшить выраженность болевых ощущений.
Нестероидные противовоспалительные препараты
Назначение нестероидных противовоспалительных препаратов позволяет снизить выраженность дискомфортных ощущений за счет купирования явлений воспаления у пациентов с остеоартрозом таранно-ладьевидного сустава.
Анальгетики
Прием парацетамола и других обезболивающих препаратов позволяет уменьшить выраженность болевых ощущений.
Физиотерапия
Физиотерапевтические мероприятия направлены на укрепление мышц, расположенных не только в непосредственной близости к суставу, но и всех остальных мышц. Упражнения, направленные на растяжение мышц голени, позволяют снизить нагрузки и силы, действующие в области среднего отдела стопы.
Результаты физиотерапевтических мероприятий вариабельны и на самом деле зависят от тяжести заболевания. При выраженной тугоподвижности и повреждении сустава физиотерапия может только усугубить симптоматику. Ваш лечащий врач расскажет о том, что вам можно, а что нет.
Вспомогательные средства опоры
Использование при ходьбе вспомогательных средств опоры (трости) позволяют разгрузить пораженный сегмент конечности.
Коррекция веса
Также обеспечивает разгрузку пораженного сегмента конечности
Пищевые добавки
На сегодняшний день среди пациентов с дегенеративным поражением суставов набирает популярность использование различных пищевых добавок. Нормальный суставной хрящ содержит в себе такие вещества, как глюкозамин и хондроитин. Считается, что прием содержащих эти вещества пищевых добавок позволяет улучшить состояния поврежденных участков хряща.
В ходе проведенных на эту тему многочисленных клинических исследований были получены самые различные результаты, однако в целом на их основании можно предположить, что глюкозамина сульфат скорее всего более эффективен, чем глюкозамина гидрохлорид. Если вы раздумываете о том, чтобы начать принимать глюкозамин, то мы рекомендуем глюкозамина сульфат в дозе 1500 мг в сутки. Если по истечении 3 месяцев приема улучшения не наступит, прием лучше прекратить. Если вы заметите улучшение, то прием можно продолжить. Дополнительной выгоды при приеме глюкозамина в сочетании с хондроитином не отмечено.
Не забывайте, что пищевые добавки также могут вызывать побочные эффекты, и перед началом приема целесообразность его лучше обсудить со своим лечащим врачом.
Другие варианты лечения
Нет ни одного метода лечения, который бы раз и навсегда, быстро и эффективно излечивал остеоартроз. Поэтому медицинская наука и практикующие врачи ни на миг не останавливаются в поиске новых и более эффективных методов лечения этого заболевания.
Появляются новые методы лечения, которые быстро набирают популярность, однако по прошествии нескольких лет устаревают или выходят из моды, так и не оправдав возложенных на них надежд.
В условиях нашей клиники мы не применяем и не проводим апробацию каких-либо новых методик лечения остеоартроза. Вместе с тем мы рекомендуем с осторожностью относиться к любым относительно малоизученным методам лечения, доказательств эффективности которых может быть недостаточно или не быть вовсе. Пациенты, соглашающиеся на эти новые методы лечения, должны понимать, что делают они это на свой собственный страх и риск.
Существует несколько вариантов лечения, включающих локальную инъекционную терапию остеоартроза таранно-ладьевидного сустава.
Локальное инъекционное введение глюкокортикоида и местного анестетика
Такое введение препаратов используется как с лечебной, так и с диагностической целью. Глюкокортикоиды позволяют снизить выраженность воспаления и купировать болевые ощущения. Местный анестетик вызывает анестезию той или иной области тела на период от 12 до 48 часов.
Эффективность глюкокортикоидов в отношении купирования болевых ощущений предсказать сложно, однако их применение характеризуется достаточно низким риском осложнений и с этой точки зрения выглядит весьма заманчивым вариантом лечения, к возможностям которого имеет смысл прибегнуть до того, как будет сделан выбор в пользу более инвазивного хирургического вмешательства. Эффект местных анестетиков, наоборот, достаточно предсказуем. Если в суставе имеется причинная зона повреждения, то анестетик полностью купирует имеющиеся симптомы на период от 12 до 48 часов. Если купирования симптомов не произойдет, то возникает вопрос о корректности поставленного диагноза.
Глюкокортикоиды при непосредственном введении в пораженный остеоартрозом сустав уменьшают явления воспаления и снижают выраженность болевых ощущений. Они наиболее эффективны на ранних стадиях заболевания.
Практически все внутрисуставные инъекции в нашей клинике мы проводим в условиях краткосрочной (1 минута) общей анестезии, поскольку сам процесс введения препарата в больной сустав достаточно неприятен. Пока вы будете спать, в сустав под рентгенологическим контролем будет введена небольшая игла. После чего в полость сустав вводится небольшой объем рентгенконтрастного препарата. Делается это для того, чтобы убедиться, что игла находится в полости сустава. Затем по игле вводится смесь глюкокортикоида и бупивакаина (длительно действующий местный анестетик). Подобная техника введения препаратов абсолютно безболезненна для пациентов и максимально эффективна с клинической точки зрения, поскольку у нас не возникает сомнений относительно того, куда был введен препарат.
Местный анестетик вызывает анестезию области тела, куда он вводится, продолжающуюся в течение 12-48 часов. Такое действие анестетика является хорошо предсказуемым. Тогда как продолжительность действия глюкокортикоида предсказать невозможно. Это может быть месяц, несколько месяцев или даже год и более.
Также вместе с инъекционным введением препаратов выполняется редрессация сустава, целью которой является растяжение капсулы сустава и увеличение объема движений.
Инъекции выполняются с интервалами не менее 6 месяцев
Более подробная информация, касающаяся локальной инъекционной терапии и возможных ее осложнений, представлена здесь.
Введение под лучевым контролем протезов синовиальной жидкости
В здоровом суставе всегда содержится небольшое количество жидкости, выполняющей роль смазки. Это – синовиальная жидкость. Основным компонентом синовиальной жидкости является вещество, называемое гиалуроновой кислотой. Эта кислота выполняет не только роль смазки, но также обладает амортизационными свойствами, оптимизируя распределение приходящейся на сустав нагрузки.
Показано, что у людей с дегенеративными поражениями суставов содержание гиалуроновой кислоты в синовиальной жидкости уменьшается.
Протезы синовиальной жидкости представляют собой препараты гиалуроновой кислоты, которые вводятся в полость пораженных остеоартрозом суставов. Процедура выполняется так же, как и введение глюкокортикоидов, т.ч. в условиях общей анестезии и под лучевым контролем.
Более подробная информация, касающаяся локальной инъекционной терапии и возможных ее осложнений, представлена здесь.
Оперативное лечение показано пациентам, у которых оказалось неэффективным лечение консервативное.
Пациенты должны отдавать себе отчет в том, что выбор в пользу оперативного лечения должен быть тщательно обдуманным.
К любому варианту оперативного лечения необходимо подходить взвешенно, отдавая предпочтение в первую очередь менее инвазивным и травматичным вмешательствам.
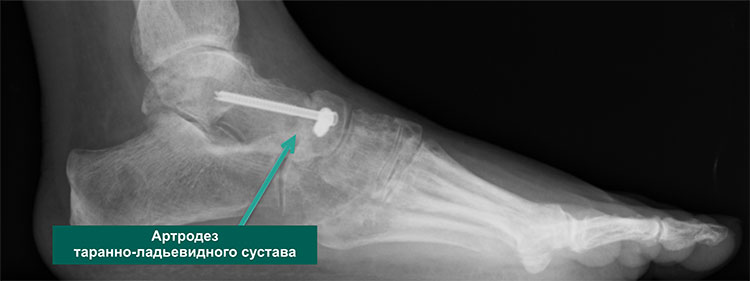
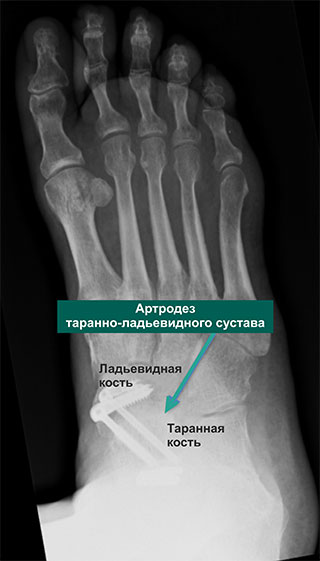
Таранно-ладьевидный артродез
Артродез таранно-ладьевидного сустава позволяет добиться отличных результатов в отношении купирования боли и возвращения к обычной повседневной активности.
Операция заключается в удалении всех поврежденных частей сустава (хряща) и создании условий для сращения образующих сустав костей, т.е. замыкании сустава. Отсутствие сустава означает отсутствие движений и, следовательно, исчезновение боли. Целью операции является устранение болевых ощущений ценой подвижности сустава.
Большинство пациентов с тревогой воспринимают мысль о замыкании сустава, когда впервые слышат о такой операции. Это вполне понятно, ведь сустав создан для того, чтобы двигаться. А замыкание сустава – это полная противоположность его подвижности, поэтому это кажется противоестественным. Вопреки расхожему мнению, после артродеза таранно-ладьевидного сустава вы скорее всего даже не будете хромать и восстановите возможность жить полноценной жизнью, в т.ч. заниматься спортом.
Операция выполняется с использованием одного или нескольких доступов на тыльной поверхности стопы, в условиях общей анестезии. Ближайшую после операции ночь пациенты обычно проводят в клинике.
Основным осложнением операции является формирование ложного сустава (когда кости не срастаются друг с другом). Частота этого осложнения составляет около 5-10%. В подобных случаях операция повторяется и дополняется костной пластикой с целью стимуляции заживления, в результате чего у большинства пациентов в конце концов сращение наступает.
Артродез таранно-ладьевидного сустава в настоящее время остается золотым стандартом лечения терминальной стадии остеоартроза этого сустава. Методик эндопротезирования этого сустава не существует.
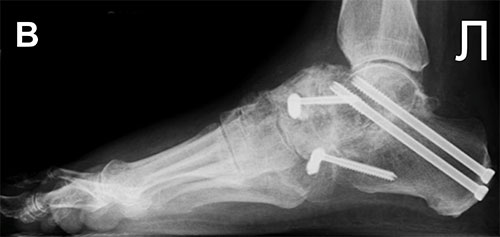
А – Предоперационная рентгенограмма стопы в боковой проекции: видны признаки тяжелого дегенеративного поражения таранно-ладьевидного сустава. В – Рентгенограмма через 6 недель после успешно проведенного артродеза таранно-ладьевидного сустава
А – Рентгенограмма в косой проекции с признаками выраженного дегенеративного поражения таранно-ладьевидного сустава. В — Послеоперационная рентгенограмма после успешно выполненного артродеза между таранной и ладьевидной костями
Трехсуставной артродез
У некоторых пациентов с длительно существующим остеоартрозом таранно-ладьевидного сустава начинают страдать и соседние суставы. В норме таранно-ладьевидный, пяточно-кубовидные и подтаранный сустав работают содружественно. Повреждение одного из них приводит к перегрузке остальных.
Если врач выявит у вас повреждение остальных двух суставов, скорее всего для достижения наиболее оптимального результата вам будет рекомендован артродез всех трех суставов.
А – Рентгенограмма нормальных стопы и голеностопного сустава. В – Рентгенограмма стопы пациента с остеоартрозом таранно-ладьевидного сустава и поражением подтаранного сустава. С – Рентгенограмма после трехсуставного артродеза стопы – в данном случае был получен отличный результата в виде купирования болевого синдрома и восстановления опорной функции стопы
Необходимо понимать, что осложнения могут развиваться на фоне исходного заболевания как при оперативном, так и консервативном его лечении
Возможные осложнения консервативного лечения включают:
Осложнения могут возникать при любых хирургических вмешательствах. Более подробно послеоперационные осложнения рассматриваются в соответствующем разделе.
Возможные осложнения любого хирургического вмешательства включают:
Возможные осложнения артродеза таранно-ладьевидного сустава:
ПРИВЕДЕННЫЙ ВЫШЕ СПИСОК ОСЛОЖНЕНИЙ ДАЛЕКО НЕ ПОЛНЫЙ И ПРЕДСТАВЛЕН ЛИШЬ ДЛЯ ОЗНАКОМЛЕНИЯ
Пожалуйста, ознакомьтесь с информацией, касающейся того, с чем вы можете столкнуться после операции, в соответствующем разделе нашего сайта.
Вы должны понимать, что ниже представлен лишь примерный план реабилитации, в то время, как у каждого пациента процесс выздоровления проходит по-своему. Данная информация призвана помочь вам понять суть своего состояния, возможности лечения и реабилитации. Приведенные нами временные рамки – это лишь минимум, и, принимая решение в пользу оперативного лечения, вы должны иметь ввиду, что в вашем случае процесс заживления и реабилитации может продлиться дольше.
Ранний послеоперационный период
Все операции по поводу остеоартроза таранно-ладьевидного сустава выполняются в условиях общей анестезии.
В течение первых двух недель после операции голеностопный сустав и стопа будут фиксированы задней гипсовой шиной. Первую ночь после операции вы проведете в клинике, на следующий день мы повторим антибиотикопрофилактику.
Не снимайте шину до следующей перевязки, которая состоится через 2 недели после операции.
Примерно в течение 6-8 недель после операции вам нельзя нагружать конечность. Перед выпиской домой вас проконсультирует физиотерапевт, который в т.ч. расскажет вам о том, как правильно пользоваться костылями.
В первые 2 недели после операции старайтесь придавать стопе возвышенное положение и держать ее в этом положении 95% времени.
Возвышенное положение стопы
У большинства людей дома конечно же нет функциональной кровати, как здесь на этом фото. Однако того же эффекта можно добиться и на обычной кровати или диване, подложив под стопу подушку. Не следует придавать возвышенное положение стопе, когда вы сидите на стуле. И еще раз советуем все первые две недели оставаться дома.
С тем, чтобы минимизировать риск инфекции, держите стопу в сухости и прохладе. Избегайте избыточной влажности и жары. Когда принимаете душ, надевайте на стопу герметичный мешок.
С целью профилактики тромбозов вен регулярно выполняйте движения в стопе и голеностопном суставе. Употребляйте достаточное количество жидкости. При наличии факторов риска тромбозов обязательно сообщите об этом своему лечащему врачу, при необходимости он может назначить вам антикоагулянты.
Две недели после операции
Вас осмотрит ваш лечащий врач и будет сделана перевязка. Послеоперационная рана к этому времени уже должна зажить и не должно быть никаких признаков инфекционного воспаления.
На данном этапе, если послеоперационный отек уже в значительной мере купируется, мы разрешим вам чаще опускать стопу вниз, но рекомендуем по возможности все еще держать ее большую часть времени в горизонтальном положении.
Еще на 4-8 недель голеностопный сустав будет иммобилизирован жесткой повязкой. Нагрузка в этот период по-прежнему запрещена. Вы можете совершать короткие прогулки на улице, насколько это позволят вам ваши болевые ощущения и отек.
Шесть недель после операции
Если процесс заживления протекает хорошо, то к этому времени у вас уже практически исчезнут отек и кровоизлияния, однако некоторый отек может сохраняться до 4-6 месяцев после операции.
В зависимости от результатов рентгенологического контроля вам будет рекомендовано использовать ортопедический ботинок, допускающий возможность нагрузки на оперированную стопу, либо будет продолжена иммобилизация и нагрузка на стопу по-прежнему будет исключена.
При удовлетворительных результатах рентгенологического контроля и полном заживлении послеоперационных ран будет рекомендован массаж мягких тканей в зоне операции и десенситизация рубца. Мероприятия, направленные на снижение чувствительности рубца, начинаются только после полного заживления раны. С этой целью вы можете воспользоваться массажным кремом (например, Е45), который следует втирать в область рубца и вокруг него. Подвергать зону операции действию влаги и принимать душ можно только после полного заживления ран.
Три месяца после операции
Выполняется контрольная рентгенография, на которой должны быть признаки консолидации. Вам будет разрешено носить обычную обувь (с учетом остаточного отека), хотя и на этом этапе мы все еще советует вам носить обувь с жесткой подошвой. В течение еще примерно 3-6 месяцев вам будет рекомендовано заниматься лечебной физкультурой, которая позволит добиться наиболее оптимального результата проведенного хирургического лечения.
Как долго продолжается операция?
Это, наверное, самый частый вопрос, который задается хирургам. Общая продолжительность вмешательства – это не просто время от начала разреза до последнего шва. К примеру, путешествие самолетом, — это тоже не то время, которое вы проведете в воздухе, оно включает и регистрацию на рейс, и предполетный досмотр, и процесс посадки/высадки.
Поэтому приведенные ниже временные промежутки являются лишь ориентировочными.
Артродез таранно-ладьевидного сустава
Когда мне можно сесть за руль?
Все зависит от того, какая стопа оперирована и какая у вашего автомобиля трансмиссия. Если у вас ручная трансмиссия, то независимо от того, какая стопа оперирована, за руль вы сможете сесть примерно через 3 месяца после операции. Если у вас автоматическая трансмиссия и оперирована левая стопа, то поездки за рулем на небольшие расстояния вы сможете совершать уже через 4 недели после операции.
Наши рекомендации по этом поводу представлены здесь. В конце концов, ответственность в этом вопросе полностью лежит на пациенте. Хороший способ понять, можно вам за руль или еще нет, — это поставить правую стопу на пол и сильно надавить, имитируя экстренное нажатие на педаль тормоза. Если вам страшно или больно, за руль лучше не садиться, это может быть небезопасно. Кроме того, при длительной езде ваша стопа долго будет находиться в вынужденном положении. Это может усилить послеоперационный отек.
Когда я могу вернуться к работе?
На самом деле все зависит от того, кем вы работаете. Если ваша работа связана с длительным стоянием, ходьбой или физическим трудом, то вернуться к такой работе можно через 8-12 недель. Если у вас сидячая работа, например, в офисе, то вернуться к ней вы сможете уже через 2 недели, однако возможно это лишь в порядке исключения и мы не советуем этого делать.
Каким должен быть окончательный результат?
Купирование болевого синдрома и возвращение к полноценной повседневной активности.