Клиническая картина опухолей из клеток Лейдига, тактика лечения и дальнейшее наблюдение за пациентами: проспективное когортное исследование
Опухоли из клеток Лейдига встречаются чаще, чем принято считать, и составляют значительную долю случайно обнаруженных маленьких опухолевых узлов яичка, сообщают специалисты из Римского университета Сапиенца. Проведенное ими исследование показало, что данный вид опухолей ассоциируется с крипторхизмом, мужским бесплодием и гинекомастией, что подтверждает гипотезу о возможной роли синдрома тестикулярной дисгенезии в их развитии. Щадящие операции (энуклеация) и динамическое наблюдение, подразумевающее периодические клинические и радиологические обследования, являются безопасными вариантами ведения больных, но требуют постоянного мониторинга их состояния на предмет развития тестикулярной недостаточности и рецидива.
Опухоли из клеток Лейдига — наиболее распространенные новообразования стромы полового тяжа. Хотя ранее они считались достаточно редкими, последние исследования показывают, что они составляют 3-22% всех опухолей яичка. Большинство опухолей являются доброкачественными, с исключительно низкой частотой метастазирования.
В последнее время лейдигомы стали чаще выявляться за счет растущего использования УЗИ в рутинной практике. В зависимости от клинической ситуации, для лечения пациентам предлагается орхиэктомия или энуклеация опухоли. При отсутствии метастазов на момент выявления опухоли возможен альтернативный метод ведения пациентов — динамическое наблюдение.
Однако ввиду ограниченного числа данных вопросы диагностики, терапии и последующего наблюдения больных с лейдигомами остаются спорными. Лишь в немногих исследованиях были описаны клинические характеристики опухолей, и в основном они были посвящены их хирургическому лечению. Ни в одной из работ не сообщалось о результатах долгосрочного наблюдения за пациентами.
Итальянские специалисты попытались ответить на вопрос, в каких случаях следует подозревать, диагностировать и лечить опухоли из клеток Лейдига. Для этого они проанализировали клинические, биохимические и рентгенологические характеристики пациентов с лейдигомами, поступавших в одну больницу в период с 2009 по 2018 гг, и оценили результаты разных вариантов лечения.
Когорта пациентов с лейдигомами сравнивалась с когортой пациентов с семиномами и отсутствием поражения яичек, проходивших обследование в тот же период времени.
Из 9949 больных, направленных на УЗИ мошонки, в исследование в результате были зачислены 83 пациента с опухолями из клеток Лейдига. Пациенты с подтвержденными злокачественными образованиями в исследование не включались.
У участников собирался анамнез, проводились клинический осмотр, клинический анализ крови, анализ спермы и гормональные исследования (на уровни фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ), общего тестостерона, эстрадиола, ингибина В, глобулина, связывающего половые гормоны (ГСПГ) и пролактина). Пациенты, давшие свое согласие, также проходили УЗИ с применением контрастных препаратов, эластографию, магнитно-резонансное исследование мошонки с контрастированием гадолинием и стимуляционную пробу с ХГЧ с измерениями уровней тестостерона и эстрадиола в сыворотке крови спустя 0, 24, 48 и 72 часа.
Группу сравнения составили 90 пациентов с семиномами и 2683 пациента без поражения яичек.
48,2% больным с опухолями из клеток Лейдига была проведена энуклеация, 13,3% — орхиэктомия, 38,5% находились под клиническим наблюдением.
Объем яичка, концентрация и морфология сперматозоидов были ниже у пациентов с лейдигомами, чем у группы сравнения.
Уровни ФСГ, ЛГ и ГСПГ были выше, а соотношение уровня тестостерона к уровню ЛГ было ниже в группе пациентов с лейдигомами, чем в группе без них. Пациенты из первой группы демонстрировали более высокое значение ГСПГ, более низкую концентрацию и более низкую подвижность сперматозоидов, чем когорта пациентов с семиномами.
Факторами риска лейдигом были крипторхизм, гинекомастия и низкий объем яичка.
В пяти случаях опухоли были рецидивными или двусторонними.
Медиана продолжительности наблюдений составила 66 месяцев: от 12 до 144 месяцев для всей когорты, от 6 до 120 месяцев (медиана 60 месяцев) для перенесших энуклеацию опухоли, от 24 до 144 месяцев (медиана 96 месяцев) для перенесших орхиэктомию и от 22 до 144 месяцев (медиана 60 месяцев) для пациентов, находившихся под динамическим наблюдением. В течение всего периода наблюдений ни у одного из пациентов отдаленных метастазов отмечено не было. На момент последнего получения данных все участники оставались живыми.
Основными выводами исследователей были следующие:
Источник: Hum Reprod. 2019 Aug 1;34(8):1389-1403. doi: 10.1093/humrep/dez083.
Негерминогенные опухоли яичка
Опухоли стромы полового тяжа
В группу входят все новообразования, развивающиеся из клеток половой закладки и гонадной стромы яичка: недифференцированных клеток стромы полового тяжа, клеток Сертоли, клеток Лейдига, гранулезных или текальных клеток. В зависимости от степени дифференцировки опухоли стромы полового тяжа разделяют на хорошо дифференцированные, смешанные и недифференцированные.
От 10% до 25% опухолей стромы полового тяжа являются злокачественными. В настоящее время не выявлено морфологических признаков, позволяющих однозначно подтвердить злокачественность этой группы новообразований. Единственным достоверным признаком злокачественного течения этой группы новообразований является появление метастазов.
Интерстициальная опухоль (опухоль из клеток Лейдига, лейдигома, интерстициома, аденома из интерстициальных клеток, интерстициально-клеточная карцинома).
От 10% до 25% лейдигом метастазирует. Злокачественные лейдигомы более характерны для пожилых мужчин и не встречаются у детей. О возможности озлокачествления лейдигоклеточной опухоли могут свидетельствовать большие размеры новообразования, инфильтрация окружающих структур, некрозы, инвазия кровеносных и лимфатических сосудов, высокая митотическая активность, аномалии ДНК и увеличение MIB-I активности.
Злокачественные лейдигомы метастазируют с током лимфы. При этом в 70%-100% поражаются забрюшинные лимфоузлы, являющиеся регионарными, а также медиастинальные и надключичные лимфоузлы. При метастазировании с током крови преимущественно поражаются печень (42%), легкие (40%) и кости (25%).
Дисгормональные симптомы лейдигоклеточной опухоли зависят от возраста больного. У детей, страдающих лейдигомой, может развиться макрогенитосомия с увеличением полового члена, оволосение на лобке, мутация голоса, гирсутизм, преждевременное развитие костной и мышечной систем, частые эрекции.
На первом этапе лечения всем больным лейдигомой яичка должна выполняться орхфуникулэктомия, позволяющая не только удалить первичную опухоль, но и верифицировать диагноз. Некоторые авторы считают, что при небольших размерах лейдигомы возможно выполнение энуклеации опухоли. Однако выполнение органсохраняющих операций несет в себе угрозу оставления в яичке опухолевых клеток, которые могут являться причиной развития местного рецидива и метастазов лейдигомы.
Поэтому мы придерживаемся мнения, что необходимым объемом хирургического вмешательства является орхфуникулэктомия. Частота местного рецидивирования при злокачественной лейдигоме очень высока. В нашем исследовании развитие местных рецидивов было выявлено в 40% случаев после радикальных хирургических вмешательств.
При отсутствии метастазов на момент выявления первичной опухоли существует два альтернативных метода ведения пациентов с лейдигомой яичка: динамическое наблюдение и профилактическая забрюшинная лимфаденэктомия.
Сертолиома (андробластома, сертоли-клеточная мезенхимальная опухоль)
Сертолиомы составляют 1-2% всех опухолей яичка. Интересно, что эта редкая опухоль человека является наиболее распространенной у собак. Сертолиомы встречаются во всех возрастных группах. Средний возраст заболевших составляет 40-45 лет.
Этиология данной опухоли неизвестна. Большинство сертолиом развивается в нормальном яичке, расположенном в мошонке, хотя описаны случаи опухолевого поражения низведенного или неопустившегося яичка.
Большинство сертолиом доброкачественные, только 10%-17% опухолей клеток Сертоли являются злокачественными. В настоящее время не выработано четких гистологических критериев злокачественности сертолиомы.
Большой размер опухоли, врастание в окружающие структуры, инвазия в лимфатические и кровеносные сосуды и увеличение митотической активности указывают на более высокую вероятность злокачественного роста.
Единственным достоверным признаком злокачественной сертолиомы является появление метастазов, которые развиваются в течение первого года после установления диагноза. Характерно лимфогенное метастазирование с поражением забрюшинных лимфоузлов, и появление гематогенных метастазов в легкие, печень и кости.
Наиболее частым и, нередко, единственным симптомом опухоли из клеток Сертоли является появление пальпируемой опухоли яичка. Как правило, новообразование имеет небольшие размеры, хотя описаны случаи, когда сертолиома достигала 20 и более см в диаметре. Нередко при сертолиоме яичко увеличивается в размерах на протяжении нескольких лет.
Первым этапом лечения больных сертолиомой является орхфуникулэктомия, позволяющая полностью излечить пациентов, страдающих доброкачественной формой этой опухоли. После удаления первичной опухоли отмечается регрессия клинических проявлений и нормализация гормональных изменений.
В качестве симптоматического лечения детям с адреногенитальным синдромом возможно назначение преднизолона под контролем экскреции 17-кетостероидов с мочой с целью задержки преждевременного созревания. Двухсторонние сертолиомы у детей чаще всего доброкачественные. При отсутствии метастазов у данной категории больных возможно выполнение органсохраняющих операций.
Единственным эффективным методом лечения метастазов сертолиомы является хирургический. Метастазы сертоликлеточной опухоли резистентны к химиотерапии и малочувствительны к лучевому лечению. В литературе имеются единичные сообщения о регрессии забрюшинных метастазов сертолиомы после проведения лучевой терапии. При диссеминированной сертолиоме показано проведение комбинированного лечения, включающего хирургическое удаление метастатической опухоли с последующей лучевой терапией. При доброкачественной сертолиоме прогноз хороший. При злокачественной сертолиоме прогноз неблагоприятный.
Крупноклеточная кальцифицированная сертолиома
Крупноклеточная кальцифицированная сертолиома занимает особое место среди андробластом. Эта опухоль имеет гистопатологические и клинические особенности, выделяющие ее из ряда других опухолей стромы полового тяжа. Крупноклеточная кальцифицированная сертолиома развивается преимущественно в детском возрасте, хотя описаны случаи заболевания у мужчин до 45 лет. Опухоль обычно менее 4 см в диаметре. У 40% больных крупноклеточная кальцифицированная сертолиома билатеральная. Часты случаи мультифокального поражения.
Гранулезоклеточная опухоль
Недифференцированная опухоль клеток стромы полового тяжа
Гонадобластома
Эта редкая опухоль составляет около 0,5% всех новообразований яичка и развивается исключительно у мужчин с различными формами полового дисгенеза. Гонадобластома встречается во всех возрастных группах, однако более характерна для молодых пациентов.
Опухоль может поражать одно или оба яичка и иметь размеры от микроскопических до гигантских (более 20 см в диаметре). Гонадобластома состоит из клеток Сертоли, соединительной ткани и герминогенных клеток.
Клинические проявления этой опухоли являются следствием влияния трех основных факторов: полового дисгенеза, наличия герминогенных клеток с потенциалом злокачественности и эндокринной активности элементов стромы полового тяжа. Интерстициальные клетки, как правило, продуцируют андрогены. Однако это не всегда приводит к резкой вирилизации, что связано с дефектом развития гонад у больных гонадобластомой. Герминогенные клетки, входящие в состав этой опухоли аналогичны семиноме. Их пролиферация может привести к развитию инвазивной герминомы (семиномы).
Около 80% больных гонадобластомой имеет женский фенотип. Молочные железы у этих пациентов недоразвиты, наружные половые органы гипоплазированы. Внутренние половые органы представлены недоразвитой маткой и двумя нормальными фаллопиевыми трубами. В случае верилизации возможно наличие придатков яичек, семявыносящих протоков и простаты. Половой хроматин не выявляется, при хромосомном анализе определяется кариотип XO, XY или XO/XY.
В 20% случаев больные гонадобластомой фенотипически являются мужчинами. Для этой группы пациентов характерны крипторхизм и гипоспадия. В ряде случаев возможно развитие гинекомастии. Некоторые пациенты могут иметь псевдогермафродитный фенотип. Тест на половой хроматин отрицательный, кариотип соответствует XY или XO/XY.
На первом этапе лечения выполняется орхфуникулэктомия, при двухстороннем поражении удаляются оба яичка. Прогноз при гонадобластоме зависит от наличия герминогенных элементов в опухоли. При чистой гонадобластоме удаление опухоли приводит к излечению. При наличии семиномы или других герминогенных клеток в новообразовании яичка прогноз аналогичен таковому при герминогенных опухолях. Тактика лечения гонадобластомы с элементами семиномы соответствует принятым лечебным подходам при герминогенных опухолях яичка.
Опухоли мезенхимального происхождения
Смешанные первичные негерминогенные опухоли
Эпидермоидные кисты
Эпидермоидные кисты составляют около 1% всех опухолей яичка. Гистогенез этих новообразований неизвестен. Однако существует предположение, что эпидермоидные кисты являются тератомами. Они представляют собой четко отграниченные от окружающих тканей узлы, имеющие фиброзную капсулу, выстланную изнутри ороговевающим плоским эпителием. Десквамация эпителиальной выстилки обеспечивает образование аморфного субстрата, которым представлено содержимое новообразования.
Эпидермоидные кисты чаще всего встречаются у мужчин в возрасте от 20 до 40 лет и могут быть двухсторонними. Несмотря на доброкачественный характер этих опухолей, методом выбора в их лечении является орхфуникулэктомия, так как без тщательного гистологического исследования нельзя исключить наличия герминогенных элементов в новообразовании.
Аденокарцинома сети яичка
Аденоматоидные опухоли
Карциноид
В литературе описано около 20 случаев карциноида яичка. Опухоль может быть первичной и метастатической. В ряде случаев карциноид может сочетаться с элементами тератомы. Клиническим проявлением заболевания является появление безболезненной, медленно растущей опухоли яичка. Возможно развитие карциноидного синдрома. При первичном карциноиде яичка выполнение орхфуникулэктомиии приводит к излечению. Прогноз при метастатическом карциноидном поражении плохой.
Вторичные опухоли яичка встречаются при лимфомах, остром лимфоцитарном лейкозе, а также при ряде солидных опухолей, таких как рак предстательной железы, легкого, почки и новообразования желудочно-кишечного тракта. Лечение определяется характером первичного заболевания.
Опухоли яичка
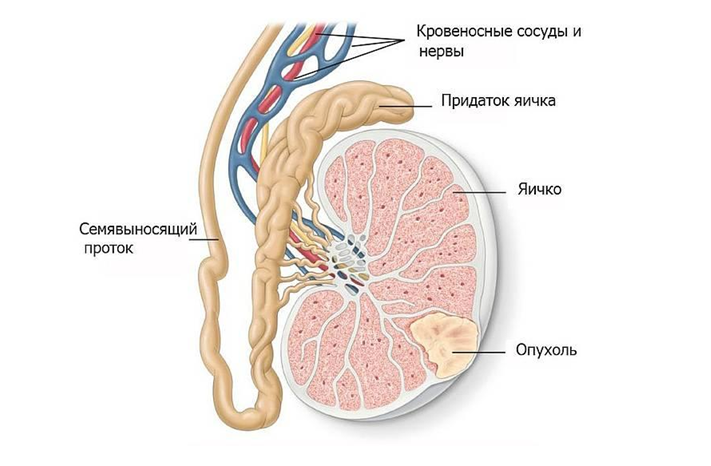
Опухоли яичка – группа образований, развивающаяся из тканей яичек (мужских половых желез, расположенных в мошонке). Опухоли яичка могут быть злокачественными и доброкачественными. Данный вид опухолей относится к визуализируемым и часто обнаруживается пациентами самостоятельно.
Частота злокачественных опухолей составляет до 90 % от всех случаев опухолей яичка. Доброкачественные опухоли яичка встречаются очень редко. Особенность доброкачественных опухолей – отсутствие быстрого роста, они длительно не метастазируют. Лечение доброкачественных опухолей заключается в хирургическом удалении образования.
Рак яичка чаще встречается в молодом возрасте (25-35 лет), являясь самой часто встречающейся опухолью у мужчин до 50 лет.
Виды опухолей яичка
Яички состоят из различных клеток, каждая из которых может стать основной для развития нескольких видов злокачественной опухоли. Знание о том, из каких клеток образовалась опухоль, достаточно важно, поскольку это влияет на выбор тактики лечения и прогноз заболевания.
Определение типа опухоли возможно посредством микроскопического изучения.
Классификация
Наиболее часто из всех опухолей яичка встречаются герминогенные опухоли, они развиваются из зародышевых клеток. Данные опухоли при правильной тактики возможно полностью излечить, однако важным условием является своевременное их обнаружение и лечение в профильном центре.
Герминогенные опухоли (составляют 95 % опухолей яичка)
Опухоли полового канатика и стромы ( Факторы риска развития опухолей яичка
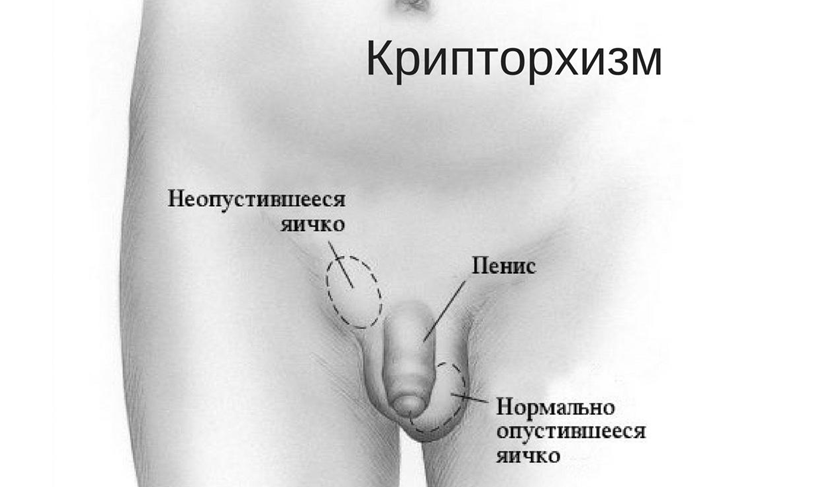
Однозначных факторов риска развития опухолей яичек не существует. К одной из наиболее вероятных причин относят крипторхизм – неопущение яичка. При нормальном развитии яички до рождения находятся в брюшной полости и к моменту рождения ребенка самостоятельно опускаются в мошонку. Примерно у 3 % детей одно или оба яичка могут не опуститься в мошонку. В таких случаях проводится оперативное вмешательство. Хирургическое лечение крипторхизма до пубертатного периода снижает риск развития опухолей яичка.
На увеличение вероятности развития опухоли яичка может повлиять профессиональная деятельность, считается, что у работников газовой, нефтяной промышленности, шахтеров и пожарных риск развития опухоли яичка повышен. Вероятность возникновения опухоли яичка среди белых мужчин в 5-10 раз превышает таковую у афроамериканских мужчин. У мужчин Азии и Африки риск возникновения опухоли яичка очень низкий. Травма и оперативное вмешательство на мочеполовых органах достоверно не увеличивают риск развития опухоли яичек.
Диагностика
Опухоль яичка может проявляться в виде безболезненного образования мошонки или яичка. Ниже в таблице указаны возможные симптомы.
При распространенном процессе больного могут беспокоить различные симптомы: кашель, одышка, боли в спине, головные боли, тошнота, рвота. Если у вас появились эти симптомы, то необходимо срочно обратиться к врачу-онкологу или урологу.
Симптомы опухоли яичка
Опухоль яичка может быть обнаружена пациентом или его половым партнером. При обнаружении любого образования в яичке необходимо срочно обратиться к врачу.
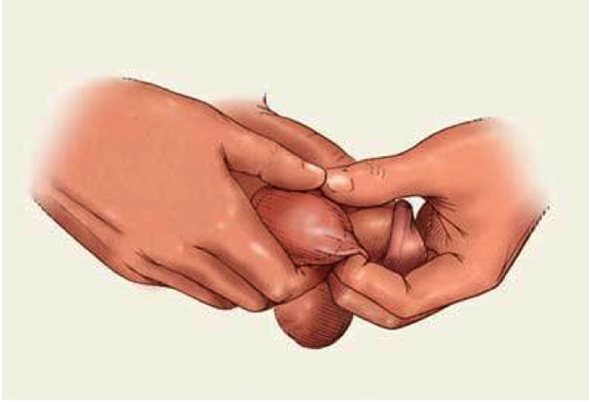
Для своевременного обнаружения опухоли яичка мы рекомендуем выполнять самообследование.

Чаще всего опухоли яичка путают с воспалительными заболеваниями. Эпидидимит – это воспаление придатка яичка, в большинстве случаев инфекционного характера, требующее проведения противовоспалительной терапии. Если болезненность, отек сохраняются после курса лечения, включающего антибиотики, необходима дальнейшая диагностика.
Обследование пациента на приеме у врача начинается с осмотра. Врач проведет процедуру осмотра, пальпацию грудной клетки на предмет гинекомастии (увеличение молочных желез), брюшной полости, яичек, оценит состояние паховых и периферических лимфатических узлов.
Инструментальные методы
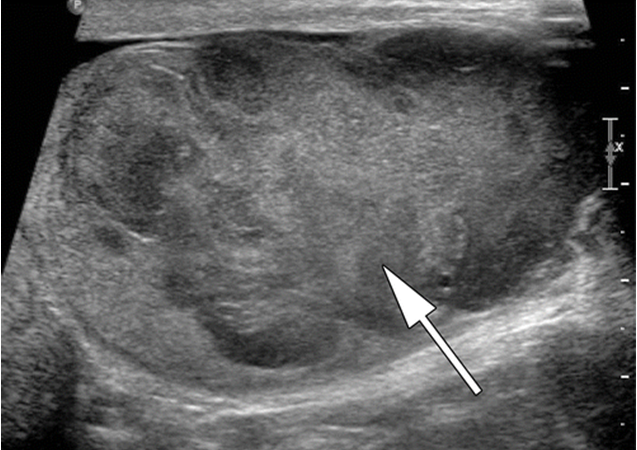
Ультразвуковое исследование (УЗИ) мошонки является предпочтительным начальным визуализирующим исследованием для оценки образования яичка. УЗИ может подтвердить наличие новообразования, определить его расположение и оценить состояние противоположного яичка (рис. 4). Чувствительность метода достаточно высокая – от 92 % до 98 %.
Компьютерная томография органов грудной клетки, брюшной полости, малого таза используются для оценки распространения опухолевого процесса (рис.5).
Как дополнительная диагностическая процедура, может быть использована магнитно-резонансная томография головного мозга.
Наличие опухолевого образования в яичке, выявленное при УЗИ, повышенный уровень опухолевых маркеров (всех или одного из них) требуют немедленного направления пациента на оперативное лечение в специализированный онкологический центр.
При обнаружении первичной опухоли в забрюшинном пространстве необходимо пройти полное обследование, предусмотренное для опухоли яичка.
Стадии
При обнаружении злокачественной опухоли необходимо выяснить, насколько распространился опухолевый процесс, то есть определить стадию заболевания. От этого зависит дальнейшее лечение.
Доброкачественные опухоли яичка не стадируются.
Стадии злокачественного заболевания варьируются от I до III. Самая ранняя стадия рака яичка — это стадия 0 (или неоплазия зародышевых клеток in situ). Выделяют III стадии злокачественной опухоли яичка. В зависимости от стадии заболевания, прогностических признаков (уровень опухолевых маркеров, наличие вторичных опухолевых изменений в органах), согласно разработанным стандартам, принимается решение о лечебной тактике.
Лечение
Лечение пациентов с диагностированными злокачественными опухолями яичка должно проводиться в специализированном центре у онкологов, имеющих большой опыт ведения больных с данным заболеванием.
Если у вас или у вашего близкого появились симптомы, подозрительные на опухоль яичка, необходимо незамедлительно обратиться к врачу.
Хирургическое лечение
Хирургический метод является первичным этапом в лечении всех видов опухолей яичка. На первом этапе при обнаружении опухоли проводят операцию по удалению яичка (орхфуникулэктомию). Как правило, проводится радикальная паховая орхфуникулэктомия (хирургическое удаление яичка). Операция носит лечебно-диагностический характер, поскольку помимо удаления опухоли, позволяет установить морфологический диагноз (определить разновидность опухоли), что необходимо для определения дальнейшей тактики.
Радикальная паховая орхфуникулэктомия
Операция по удалению яичка при раке называется радикальной паховой орхфуникулэктомией. Опухоль удаляется вместе с яичком и семенным канатиком.
Орхфуникулэктомия может быть отложена, если пациент находится в крайне тяжелом состоянии (в этом случае лечение начинают с химиотерапии по жизненным показаниям).
После получения гистологического заключения о характере опухоли, данных обследования: КТ грудной клетки, брюшной полости, КТ/МРТ малого таза, уровень опухолевых маркеров, проводится стадирование, определение прогноза, и командой специалистов принимается решение о лечебной тактике.
При планировании химиотерапии необходимо обсудить с врачом риск нарушения фертильности и необходимость криоконсервации спермы. Процедура должна быть выполнена до начала химиотерапии.
Химиотерапия
Химиотерапия является одним из основных методов лечения при злокачественных опухолях яичка. Данные опухоли обладают высокой чувствительностью к химиотерапии, и полное излечение возможно даже при большом распространении опухолевого процесса. Химиотерапия не используется для лечения доброкачественных опухолей яичка.
Химиотерапия обычно проводится циклами длительностью 3 недели. При злокачественных опухолях яичка очень важно строго соблюдать интервалы между циклами химиотерапии.
Схема и длительность лечения зависят от стадии заболевания, группы прогноза, лечения, полученного ранее, и индивидуальных особенностей пациента.
Возможные побочные эффекты химиотерапии
Химиопрепараты действуют на быстро растущие клетки, делящиеся опухолевые клетки. Но при этом химиотерапия повреждает нормальные ткани организма, такие как клетки костного мозга (где образуются новые клетки крови), слизистой оболочки полости рта, кишечника и волосяных фолликулов. Побочные эффекты химиотерапии зависят от типа и дозы используемых лекарств и продолжительности лечения. Чаще всего из осложнений встречаются: снижение показателей крови (снижение уровня лейкоцитов, нейтрофилов, гемоглобина, тромбоцитов), выпадение волос, стоматит (воспаление слизистой полости рта: отечность, покраснение, появление налетов, язв), тошнота и рвота, слабость, диарея, снижение аппетита.
Большинство побочных эффектов кратковременны и проходят через некоторое время после окончания лечения, но некоторые из них могут длиться долгое время, такие как потеря слуха, повреждение почек или легких. Поэтому химиотерапия должна проводиться по абсолютным показаниям в соответствии с разработанными рекомендациями, и больной в течение длительного времени должен быть под наблюдением онколога.
После проведения химиотерапии и обследования обсуждается вопрос об удалении оставшихся опухолевых очагов. Одним из видов оперативного лечения является удаление забрюшинных лимфатических узлов (забрюшинная лимфодиссекция).
В зависимости от типа опухоли и стадии заболевания лимфатические узлы вокруг крупных кровеносных сосудов (аорта и нижняя полая вена) могут быть удалены после проведения химиотерапии. Не всем пациентам с опухолью яичка необходимо удалять лимфатические узлы, поэтому важно обсудить это (и возможные варианты) со своим врачом. Это сложная и долгая операция. В большинстве случаев делается большой разрез посередине живота для возможности удаления лимфатических узлов. Удаление забрюшинных лимфатических узлов должно выполняться хирургом, который делает это часто. Опыт имеет большое значение.
Последствия лимфодиссекции
Удаление забрюшинных лимфатических узлов – серьезная операция. Она не вызывает импотенции, у мужчин сохраняется эректильная функция. Но во время данной операции могут повреждаться некоторые нервы, контролирующие эякуляцию. Если эти нервы повреждаются, то когда мужчина эякулирует, сперма не выходит через уретру, а уходит обратно в мочевой пузырь. Это называется ретроградной эякуляцией, данное осложнение может затруднить отцовство.
При распространенном процессе (когда есть метастазы в других органах) для получения наилучшего результата и снижения риска возврата заболевания могут проводиться различные виды операций с целью удаления всех опухолевых очагов. Если оставшиеся опухолевые очаги не удаляются или удаляются не полностью, риск возврата заболевания увеличивается в несколько раз.
Чаще операция успешна, когда ее проводят опытные врачи.
Лучевая терапия
Лучевая терапия при опухолях яичка в настоящий момент практически не используется, так как имеет низкую эффективность. Применение лучевой терапии может использоваться в качестве локального (местного) контроля при метастазах в головном мозге.
Фертильность
Злокачественные опухоли яичка наиболее часто возникают у мужчин репродуктивного, молодого возраста, когда они заводят семью и детей. При проведении химиотерапии возникает высокий риск нарушения фертильности, поэтому необходимо до начала лечения обсудить с лечащим врачом необходимость криоконсервации спермы. Криоконсервация спермы – метод хранения эякулята, который подразумевает его замораживание (чаще всего в жидком азоте), с последующим восстановлением функций сперматозоидов после размораживания. Криоконсервация должна быть выполнена до начала химиотерапии.
Обследование перед проведением криоконсервации:
Наблюдение
Все пациенты со злокачественной опухолью яичек должны тщательно длительно наблюдаться – до 10-15 лет после первичного лечения, так как, несмотря на проведенное лечение, остается риск развития рецидива заболевания. Риск рецидива опухоли наиболее высок в течение двух лет после первичного лечения.
Последующее наблюдение включает сбор анамнеза, осмотр, опухолевые маркеры, УЗИ мошонки с эластографией, пахово-подвздошных областей, брюшной полости и забрюшинного пространства, рентгенографию органов грудной клетки. График наблюдения зависит от стадии заболевания. При обнаружении рецидива варианты лечения включают химиотерапию, хирургическое лечение.
Прогноз
Достижения в лечении рака яичек являются одними из величайших достижений современной медицины. Сегодня излечение достижимо у 95 % всех пациентов с опухолями яичек, у 80 % пациентов с распространенной формой заболевания. Несмотря на это, метастатическая форма опухоли остается неизлечимой примерно у 10 % пациентов. Прогноз зависит от гистологического типа рака яичка, распространенности опухолевого процесса, проводимого лечения. В некоторых регионах Российской Федерации выживаемость пациентов с опухолью яичек достигает всего 60 %. Это связано с различными причинами (редкость опухоли, поздняя обращаемость пациентов, низкая осведомленность врачей).
НМИЦ онкологии им. Н. Н. Петрова является специализированным центром по лечению опухолей яичка с многолетним опытом терапии данной группы онкологических заболеваний. В нашем Центре работает команда высококвалифицированных профессионалов – врачей-онкологов, включая хирургов (урологов, торакальных и абдоминальных хирургов), специалистов по лекарственной терапии взрослых и детей (химиотерапевтов, онкопедиатров), лучевой диагностике, морфологов, анестезиологов, реаниматологов, радиологов. Тактика ведения каждого пациента с опухолью яичка неоднократно обсуждается мультидисциплинарной командой.
Если у вас или у вашего близкого появились симптомы, подозрительные на опухоль яичка, необходимо незамедлительно обратиться к врачу. Учитывая высокий процент полного излечения данной группы заболеваний, высокую эффективность лекарственной терапии, в нашем Центре вы сможете оперативно получить всю необходимую помощь у специалистов, имеющих большой опыт в лечении этой патологии.
Список использованной литературы: