Лейкопоэтическое действие это что
Организм человека постоянно нуждается в количественном восполнении клеток крови, срок жизни которых в нормальных условиях составляет от 6—9 ч (нейтрофилы) до нескольких лет (лимфоциты). Дополнительные стрессорные воздействия, например инфекция или гемолиз, требуют повышенной продукции клеток, соответственно нейтрофилов или эритроцитов. Лимфоцитам и моноцитам для эффективной реализации иммунной реакции, помимо количественного восполнения, необходима качественная перестройка. Существующая специализированная регуляторная система кроветворения позволяет обеспечивать эти постоянно изменяющиеся потребности организма.
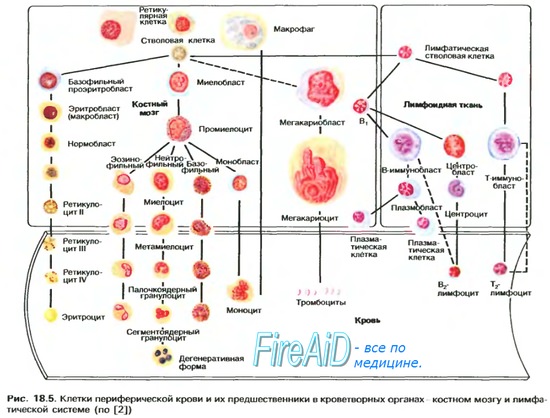
Источником клеток крови являются родоначальные стволовые гемопоэтические клетки (СГК). Эти долгоживущие клетки способны к самоподдержанию и дифференцировке. Предполагают, что стволовые клетки могут делиться с образованием как таких же долгоживущих стволовых клеток, так и относительно короткоживущих предшественников гемопоэза. Последние после нескольких циклов деления дифференцируются в различные клетки крови. Эти качественные изменения стволовых гемопоэтических клеток (СГК), как и пролиферация ее потомков в организме, являются регулируемым процессом.
Одно из наиболее важных начал регуляции гемопоэза — взваимодействие предшественников кроветворения с гемоцитокинами или гемопоэтическими факторами роста, способными влиять на их пролиферацию и, возможно, дифференцировку. Гемоцитокины имеют полипептидную природу, содержатся в плазме или передаются при непосредственном контакте клеток друг с другом.
Исторически эффект гемоцитокинов определялся по их способности стимулировать пролиферацию кроветворных клеток костного мозга с образованием колоний в полужидкой питательной среде. Рост колоний был возможен только при добавлении в среду с клетками костного мозга экстракта плаценты или наличия «подложки» из других клеток, например фибробластов, выделяющих необходимые для роста колоний вещества. Некоторые из этих веществ были способны более или менее избирательно стимулировать быстрый рост колоний клеток крови определенного ростка или нескольких ростков. В 1970 г. эти стимуляторы назвали колониестимулирующими факторами (КСФ), или гемоцитокинами.
Источником значительной части гемоцитокинов являются клетки стромы костного мозга. Этот факт подтверждается возможностью существования долговременной (месяцы) культуры стволовых кроветворных клеток при их совместном культивировании с клетками стромы без добавления цитокинов извне. Нарушение непосредственного контакта между стромальными и гемопоэтическими клетками приводит к остановке процессов кроветворения. Помимо стромы, гемоцитокины продуцируются многими типами клеток, не имеющих прямого отношения к костному мозгу (фибробласты, эндотелий, кортикальные клетки почек и др.). Эта продукция меняется при воздействии различных стимулов, что может влиять на регуляцию кроветворения.
В частности, эндотелиальные клетки значительно усиливают синтез гранулоцитарного колониестимулирующего фактора (Г-КСФ) при воздействии бактериального эндотоксина, а клетки почек увеличивают образование эритропоэтина в ответ на гипоксию.
В настоящее время охарактеризовано несколько десятков полипептидов, способных более или менее специфично влиять на процессы кроветворения. Гемоцитокины могут оказывать разноплановые биологические эффекты на клетки-мишени. Некоторые из них, помимо воздействия на процессы гемопоэза, способны влиять на функции зрелых клеток крови и даже соматических клеток. Гранулоцитарный и гранулоцитарно-макрофагальный колониестимулирующие факторы (ГМ-КСФ) могут активировать антибактериальные функции нейтрофилов.
Кроме того, Г-КСФ ускоряет миграцию нейтрофилов из депо костного мозга в кровь. Макрофагальный колониестимулирующий фактор роста (М-КСФ) усиливает цитотоксические свойства моноцитов, а также участвует в регуляции метаболизма костной ткани. Локализованы и исследованы многие из генов, кодирующих синтез колониестимулирующих факторов (КСФ). Интересно, что на длинном плече хромосомы 5 человека содержится целый кластер таких генов, включающий гены ГМ-КСФ и ИЛ-3. Эта область хромосомы содержит также гены рецепторов к КСФ, в частности гены рецептора М-КСФ, ИЛ-4 и ИЛ-5.
Большинство из цитокинов синтезируется вместе с гидрофильным пептидом-проводником, который впоследствии отщепляется от активной молекулы. Карбогидратный (гликозидный) компонент гемоцитокинов может несколько меняться в зависимости от тканевого источника, что в ряде случаев влияет на клиренс этих полипептидов. Многие из гемоцитокинов обладают сходным биологическим эффектом, однако среди них не отмечено значительной гомологии первичной структуры (аминокислотной последовательности), за исключением тромбопоэтина с эритропоэтином и некоторых интерлейкинов.
В то же время структурный анализ молекул гемопоэтических факторов роста выявил сходство в конфигурации некоторых из них (Г-КСФ, ГМ-КСФ, ИЛ-2, ИЛ-4, ИФН-Р), заключающееся в характерном чередовании спиральных участков полипептидной цепи. Подобная структурная гомология может свидетельствовать о сходном характере связывания со специфическими рецепторами.
Эффект гемоцитокинов реализуется при их взаимодействии с мембранными рецепторами клеток-предшественниц кроветворения. Молекулы внеклеточного (наружного) компонента многих цитокиновых рецепторов имеют сходные по аминокислотной последовательности области (участок WSXWS). Последний факт заставил исследователей отнести эти цитокиновые рецепторы (эритропоэтина, Г-КСФ, ГМ-КСФ, многих интерлейкинов, интерферонов и др.) к отдельному суперсемейству.
К этому суперсемейству не относятся рецепторы к фактору стволовых клеток, М-КСФ и некоторых других. Рецепторы к цитокинам имеются и на клетках, не относящихся к системе крови. В частности, на эндотелиальных клетках есть рецепторы к Г-КСФ и ГМ-КСФ, и в культуре оба цитокина вызывают пролиферацию и миграцию эндотелия. Эти рецепторы представлены также на некоторых опухолевых клетках, например на клетках мелкоклеточного рака легкого. Рецепторы к М-КСФ имеются на синци-тиальных клетках плаценты, остеобластах и клетках нервной системы.
Соединение многих гемоцитокинов (М-КСФ, фактор стволовых клеток) с рецептором активирует МАР-киназы, повышающие активность циклинзависимых киназ, инициирующих синтез ДНК и деление клетки. Рецепторы других гемоцитокинов (Г-КСФ, ГМ-КСФ, эритропоэтин) не обладают собственной тирозинкиназной активностью и передают митогенные стимулы через систему киназ Jak-STAT. После взаимодействия цитокин—рецептор белки Jak фосфорилируют белки STAT, являющиеся вторичными передатчиками сигнала от цитокинового рецептора к ядру клетки. В клеточном ядре эти вторичные передатчики активируют транскрипцию эффекторных генов раннего ответа. Большинство из этих генов отвечает за синтез белков, способных сами по себе или в ассоциации с продуктами других генов взаимодействовать с ДНК.
Данные белки являются регуляторами активности различных генов. Некоторые из них кодируют другие факторы роста, например ген JE или ген, стимулирующий рост меланомы (GRO). Таким образом, воздействие цитокинов приводит к очень серьезной перестройке функционирования генетического аппарата клетки.
Роль гемоцитокинов в дифференцировке предшественников кроветворения изучена не полностью. По одной из теорий, дифференцировка ранних предшественников определяется взаимодействием с отдельными гемоцитокинами, их комбинациями или лигандами стромальных клеток (матрикса) костного мозга. По другой теории, на ранних этапах стволовые клетки стохастически (случайно) переключают генетическую программу на необратимое превращение в представителей какой-либо линии гемопоэза (лимфоидной, миелоидной), и лишь на более поздних этапах воздействие окружающих факторов (наличие гемоцитокинов или иные сигналы) влияет на пролиферацию тех или иных более зрелых потомков.
Некоторые из цитокинов могут вызывать одновременно и активацию ранних клеток-предшественниц гемопоэза, и пролиферацию поздних предшественников определенной линии крови. Например, рецепторы к такому позднему, линейно ограниченному гемостимулятору, как Г-КСФ, имеются и на наиболее ранних стволовых клетках, а действующий на ранние предшественники фактор стволовых клеток вызывает пролиферацию, созревание и активацию тучных клеток.
Пролиферация клеток крови может увеличиваться при использовании комбинации цитокинов. Например, сочетание ИЛ-3, активирующего ранние предшественники гемопоэза, с Г-КСФ, действующим на относительно зрелые клетки-предшественницы, приводит к более выраженной стимуляции гранулоцитопоэза, чем их воздействие по отдельности. Кроме того, многие цитокины способны побуждать клетки стромы или макрофаги продуцировать другие цитокины, что определяет опосредованную регуляцию гемопоэза. Например, ИЛ-1 вызывает продукцию Г-КСФ, ГМ-КСФ, ИЛ-6 стромальными клетками, а ИЛ-3 повышает экспрессию гена М-КСФ в моноцитах. Подобная взаимосвязь регуляторных механизмов иммунологической и гемопоэтической систем позволила ввести термин «цитокиновая сеть».
Примеры синергидного и опосредованного воздействия факторов, участвующих в регуляции гемопоэза:
1. ИЛ-2 и ИЛ-1 индуцируют продукцию интерферонов Т-лимфоцитами.
2. ФНОа (фактор некроза опухоли альфа) и ИФН-у тормозят гемопоэз in vitro.
3. М-КСФ увеличивает пролиферацию предшественников гемопоэза в ответ на воздействие ИЛ-3 при культуральных исследованиях.
4. ИЛ-1 в сочетании с ФНОа индуцирует созревание клеток мышиного миелолейкоза.
5. ИЛ-3 в сочетании с Г-КСФ индуцирует пролиферацию мультипотентных клеток-предшественниц гемопоэза.
6. ИЛ-3 в сочетании с Г-КСФ или ГМ-КСФ более выраженно стимулирует образование гранулоцитарных колоний.
7. ИЛ-4 в сочетании с ИЛ-6 более выраженно стимулируют пролиферацию Т-лимфоцитов.
8. ФНОа и ИФН-у стимулируют высвобождение Г-КСФ и ГМ-КСФ Т-лимфоцитами.
9. ИЛ-2 в сочетании с ИЛ-3 более выраженно стимулирует пролиферацию Т-лимфоцитов.
10. ГМ-КСФ и ИФН-у стимулируют экспрессию гена ФНОа в моноцитах.
11. ИЛ-3 в сочетании с Г-КСФ стимулирует рост колоний мегакариоцитов в культуре.
12. ИЛ-6 усиливает стимулирующее действие М-КСФ на рост макрофагальных колоний.
13. ИЛ-3, ИЛ-6, эритропоэтин и ИЛ-4 поддерживают рост эритроцитарных и мегакариоцитарных колоний.
14. ИЛ-9 усиливает стимуляцию роста колоний эритроидных предшественников эритропоэтином.
15. ИЛ-11 усиливает стимуляцию роста эритроидных и мегакариоцитарных колоний ИЛ-3 и фактором стволовых клеток.
16. Фактор стволовых клеток действует синергидно с ИЛ-3, ГМ-КСФ и эритропоэтином в поддержании роста колоний предшественников гемопоэза всех ростков; в сочетании с ИЛ-6 ускоряет пролиферацию ранних предшественников гемопоэза.
Гемоцитокины можно разделить на группы по преимущественному влиянию на ранние, менее дифференцированные, и поздние, дифференцированные, предшественники гемопоэза. Это деление весьма условно, так как ко многим цитокинам имеются рецепторы и на ранних, и на зрелых клетках крови (фактор стволовых клеток) или они занимают промежуточное положение, стимулируя ранние, но уже дифференцированные предшественники гемопоэза (ИЛ-3). Особо можно выделить группу цитокинов, оказывающих антипролиферативное действие. Эти цитокины могут участвовать в регуляции поддержания нормального количества клеток и в предотвращении размножения аномальных клеток.
Формирование колоний определенных клеток крови стимулируют такие гемоцитокины, как гранулоцитарный фактор роста (Г-КСФ), гранулоцитарно-макрофагальный фактор роста (ГМ-КСФ), макрофагальный фактор роста (М-КСФ), эритропоэтин и тромбопоэтин. Эти гемоцитокины вызывают быстрый рост содержания в крови соответствующих эффекторных клеток: нейтрофилов, моноцитов, эритроцитов или тромбоцитов.
Тормозящее (ингибиторное) влияние на пролиферацию предшественников гемопоэза оказывают интерфероны, макрофагальный ингибиторный протеин 1а(МИП-1а), трансформирующий фактор роста р(ТФРр) и ФНОа.
Схема взаимодействия цитокинов с кроветворными клетками:
ФСК — фактор стволовых клеток
ФЛТ-3 —лиганд рецептора Flk2/Flt3
ТПО — тромбопоэтин
ЭПО — эритропоэтин
КОЕ-ГЭММ — гранулоцитарно-макрофагальная, эритроцитарная и мегакариоцитарная колониеобразующая единица
КОЕ-ГМ — гранулоцитарно-макрофагальная колониеобразующая единица
КОЕ-МК — мегакариоцитарная колониеобразующая единица
БОЕ-Э — эритроцитарная бурстобразующая единица
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Стимуляторы лейкопоэза (процесса образования лейкоцитов)
ЛЕЙКОГЕН (Leucogcnum)
Фармакологическое действие. Увеличивает число лейкоцитов (форменных элементов крови) в крови при лейкопении (снижении уровня лейкоцитов в крови). Малотоксичен, не обладает кумулятивными свойствами (не накапливается в организме).
Показания к применению. Лейкопения (снижение уровня лейкоцитов в крови) при лучевой и лекарственной терапии.
Противопоказания. Лимфогранулематоз (злокачественное заболевание лимфоидной ткани), злокачественные новообразования костного мозга.
Условия хранения. Список Б. В защищенном от света месте.
ЛЕЙКОМАКС (Leukomax)
Синонимы: Молграмостин.
Фармакологическое действие. Лейкомакс представляет собой водорастворимый негликолизированный белок. Состоит из 127 аминокислот, имеет молекулярный вес 14 447 дальтон, содержит изолейцин в положении 100. Образуется штаммом Escherichia coli, несушим полученную с помощью генной инженерии плазмиду, содержащую ген гранулоцитарно-макрофагального колониестимулирующего фактора человека.
При подкожном введении максимальная концентрация препарата в сыворотке крови достигается через 3-4 ч. Препарат быстро метаболизируется (разрушается). Период полувыведения составляет 1-2 ч после внутривенного введения и 1-3 ч после подкожного введения.
Показания к применению. Профилактика и лечение нейтропении (уменьшения числа нейтрофилов в крови) у больных, получающих миелосупрессивную (подавляющую активность костного мозга) терапию (например, химиотерапевтические противоопухолевые средства); у больных с миелодиспластическими синдромами (общее название нарушений кроветворной функции костного мозга), апластической анемией (снижением содержания гемоглобина в крови, обусловленным угнетением кроветворной функции костного мозга); после трансплантации (пересадки) костного мозга.
Больным, получавшим миелосупрессивную терапию, назначают в суточной дозе 5-10 мкг/кг подкожно. Лечение начинают через 24 ч после последнего курса противоопухолевой химиотерапии и продолжают в течение 7-10 дней.
При миелодиспластических синдромах и апластической анемии по 3 мкг/кг один раз в день подкожно. Обычно для проявления лечебного действия препарата (повышения количества лейкоцитов в крови) требуется от 2 до 4 дней. В последующем суточную дозу подбирают так, чтобы содержание лейкоцитов в крови поддерживалось на желательном уровне (обычно не более 10 000/мм3).
Больным, которым проведена трансплантация (пересадка) костного мозга, лейкомакс вводят внутривенно капельно (в течение 4-6 ч) в суточной дозе 10 мкг/кг, начиная со дня трансплантации. Введение повторяют до тех пор, пока абсолютное число нейтрофилов в крови не достигнет 1000/мм3 и более. Максимальная продолжительность лечения составляет 30 дней.
Во время лечения лейкомаксом следует проводить анализы крови (включая определение количества лейкоцитов, их формулы; а также количества тромбоцитов) и следить за концентрацией альбумина в сыворотке.
Следует иметь в виду, что применение химиотерапевтических противоопухолевых препаратов в больших дозах (наряду с лейкомаксом) может повышать риск развития тромбоцитопении (уменьшения числа тромбоцитов в крови) и анемии. Рекомендуется регулярное определение содержания тромбоцитов в крови, а также гематокрита (отношения объема форменных элементов крови к объему плазмы).
По данным специальных исследований, после применения лейкомакса примерно у 1 % больных обнаруживаются антитела к лейкомаксу. Указаний на снижение лечебной активности препарата в этих случаях не получено.
Применение лейкомакса у пациентов пожилого возраста проводится в соответствии с обычными рекомендациями.
У больных, страдающих заболеваниями легких, при лечении лейкомаксом отмечается тенденция к снижению функции внешнего дыхания и развитию одышки; такие больные требуют внимательного наблюдения.
Раствор лейкомакса следует готовить непосредственно перед введением. Для приготовления раствора для подкожного введения добавить во флакон, содержащий лейкомакс, 1 мл бактериостатической воды для инъекций или стерильной воды для инъекций. Аккуратно перемешать до полного растворения порошка. Для приготовления раствора для внутривенного введения растворить в 1 мл стерильной воды для инъекций содержимое каждого из требуемого количества флаконов лиофилизированного (высушенного путем замораживания в вакууме) порошка. Полученный раствор препарата далее развести физиологическим раствором или 5% раствором глюкозы. Используется обычно 25, 50 или 100 мл раствора таким образом, чтобы окончательная концентрация лейкомакса в нем была не менее 7 мкг/мл. Данный раствор препарата пригоден к применению, по крайней мере, в течение 24 ч после приготовления (при хранении в холодильнике). Во избежание потери лейкомакса в результате адсорбции (поглощения) на компонентах инфузионной системы следует использовать следующие’ системы: набор для внутривенного вливания Травенол 2С0001, Интрафикс Эйр энд Инфузионгерэт R 87 Plus (Германия), Супли (Souplix, Франция), Травенол С0334 и Стерифлекс (Великобритания), Интравис Эйр Евроклапп-ISO и Солусет (Испания) и Линфосол (Италия). Не рекомендуется использование системы Порт-А-Кат (Фармация) из-за значительной адсорбции лейкомакса на ее компонентах. Рекомендуется применять в системе для внутривенного введения лейкомакса фильтр с низкой способностью к связыванию белка с диаметром пор от 0,2 до 0,22 мкм (например, Millipore Durapore). Следует визуально оце. кивать цвет и гомогенность (отсутствие частиц) раствора лейкомакса перед его внутривенным введением.
После растворения в стерильной воде для инъекций лейкомакс должен использоваться в течение 24 ч при условии хранения в холодильнике при температуре +2-+8 °С. Неиспользованный раствор лейкомакса следует вылить.
При лечении лейкомаксом в отдельных случаях отмечалось развитие аутоиммунных заболеваний (заболеваний, в основе которых лежат аллергические реакции на собственные ткани или продукты жизнедеятельности организма) или их обострение. Это следует учитывать при назначении лейкомакса больным с аутоиммунными заболеваниями в анамнезе (истории болезни).
Такие побочные явления, появляющиеся в начале применения лейкомакса, как судороги, одышка, повышение температуры тела, тошнота, рвота, неспецифические боли в области грудной клетки, астенические явления, артериальная гипотония и ощущения прилива крови, в случае их небольшой выраженности, как правило, не требуют отмены препарата.
Противопоказания. Повышенная чувствительность к препарату.
Опыт применения лейкомакса при миелоидных лейкозах ограничен.
Безопасность применения лейкомакса у беременных женщин не установлена.
При необходимости назначения лейкомакса кормящимматерям кормление грудью не рекомендуется.
Безопасность применения лейкомакса была установлена лишь у ограниченного числа пациентов в возрасте» до 18 лет.
Исследования по определению влияния на репродуктивную функцию человека не проводилось.
Форма выпуска. Сухой лиофилизированный (высушенный путем замораживания в вакууме) порошок для инъекций во флаконах, содержащих 50 мкг (0,55×106 ед.); 150 мкг (1,67×106 ед.); 300 мкг (3,33×106 ед.); 400 мкг (4,44×106 ед.); 500 мкг (5,55×106 ед.) или 700 мкг (7,77×106 ед.).
Условия хранения. Список Б. Стерильный порошок лейкомакса в стеклянном флаконе типа 1 с пробкой из бутилированного или галобутилированного каучука и алюминиевым колпачком стабилен в течение 24 месяцев при температуре +2-+S °С, в условиях защиты от действия света.
ЛЕНОГРАСТИМ (Lenograstim)
Синонимы: Граноцит.
Фармакологическое действие. Ленограстим является рекомбинантным (полученным путем генной инженерии) человеческим гранулоцитарным колониестимулирующим фактором. Оказывает стимулирующее действие на клетки костного мозга и вызывает значительное увеличение в периферической крови числа лейкоцитов, главным образом нейтрофилов.
Показания к применению. Профилактика и лечение нейтропении (уменьшения числа нейтрофилов в крови) у больных, получающих химиотерапевтические противоопухолевые средства; после трансплантации (пересадки) костного мозга. Проведение периферической коллекции стволовых клеток костного мозга.
Способ применения и дозы. Препарат назначают из расчета 19,2 млн. ME (или 150 мкг) на м2 поверхности тела (0,64 млн. ME или 5 мкг на кг массы тела) в день. Максимальная доза препарата составляет 40 мкг на кг массы тела в день. Максимальная длительность непрерывного применения препарата не должна превышать 28 дней.
При проведении химиотерапии ленограстим применяют на следующий день после окончания курса лечения противоопухолевыми препаратами и вводят его подкожно (для чего разводят содержимое 1 флакона препарата прилагаемой водой для инъекций), ежедневно, до достижения стабильно нормального уровня нейтрофилов в периферической крови.
В период терапии ленограстимом необходим систематический контроль картины периферической крови и обязательным подсчетом лейкоцитов и тромбоцитов.
Ленограстим уменьшает не все побочные эффекты. 1 противоопухолевой терапии, а только миелотоксический (повреждающее воздействие на костный мозг) эффект, поэтому не следует превышать рекомендуемые дозы препарата, в том числе и при увеличении дозы противоопухолевых химиотерапевтических средств.
Начинать лечение препаратом не рекомендуется непосредственно во время химиотерапии.
Побочное действие. Лейкоцитоз (увеличение содержания лейкоцитов в крови), тромбоцитопения (уменьшение числа тромбоцитов в крови). Боли в мышцах и костях. Боли в месте инъекции.
Следует соблюдать осторожность при назначении препарата больным миелодиспластическим синдромом (рефрактерной анемией /снижением уровня эритроцитов в крови/ различной этиологии /причины/) и при всех предопухолевых состояниях миелоидного (костномозгового) кроветворения.
Условия хранения. Список Б. В сухом, прохладном, защищенном от света месте.
ФИЛГРАСТИМ (Filgrastim)
Синонимы: Неупоген.
Фармакологическое действие. Филграстим является гемопоэтическим фактором роста (стимулятором кроветворения), который регулирует продукцию и высвобождение нейтрофилов из костного мозга в периферическую кровь. Имеет место дозозависимое увеличение количества нейтрофилов с нормальной или повышенной функциональной активностью. По окончании терапии филграстимом количество циркулирующих нейтрофилов снижается на 50% через 1-2 дня и возвращается к нормальному уровню в течение 2-7 дней. При подкожном и внутривенном введении препарата наблюдается линейная корреляция между введенной дозой и концентрацией его в сыворотке. Период полураспада составляет приблизительно 3,5 ч.
Показания к применению. Нейтропения (уменьшение числа нейтрофилов в крови) и нейтропеническая лихорадка (резкое повышение температуры тела) у больных, получающих цитостатическую (подавляющую деление клеток) химиотерапию.
Если препарат разводится в концентрации 15 мг/мл, то следует добавлять 0,2% раствор альбумина до конечной концентрации 2 мг/мл. В процессе лечения должен осуществляться контроль за количеством лейкоцитов (при повышении более 50″! О9 л препарат отменяют) и за плотностью костного мозга у больных с остеопорозом (нарушением питания костной ткани, сопровождающимся увеличением ее ломкости).
Противопоказания. Повышенная чувствительность к препарату. Следует с осторожностью назначать препарат больным с острой и хронической лейкемией (злокачественными опухолями крови), нарушенной функцией печени и почек. Не рекомендуется принимать филграстим при беременности и кормлении грудью.
Форма выпуска. Раствор для инъекций в ампулах по 1 мл (0,3 г филграстима) и 1,6 мл (0,48 г филграстима).
Условия хранения. Список Б. В защищенном от света месте. Раствор препарата готовится не ранее чем за 24 ч до введения и хранится при температуре +2-+8 °С.
ЛЕЙКОПОЭТИНЫ
ЛЕЙКОПОЭТИНЫ (греч, leukos белый + poieo делать, производить, создавать) — гуморальные вещества, стимулирующие образование лейкоцитов.
Эндогенные вещества, способные вызвать лейкоцитоз или стимулирующие лейкоцитопоэз, были выявлены многими исследователями и получали разные названия. Термин «лейкопоэтины» ввел Комийя (Е. Komiya) в 1936 г.; ранее эти вещества были известны под названием «нейтрофилины». Муто (С. Muto) и Комийя в ряде экспериментальных работ (с 1936—1961) показали наличие в сыворотке животных нескольких Л. Эти исследователи вызывали у животных увеличение содержания в крови определенных форм лейкоцитов, напр, увеличение числа нейтрофилов — введением вакцины тифа, числа лимфоцитов — введением вакцины коклюша, моноцитов — введением раствора кармина. Сыворотка, взятая на высоте лейкоцитоза, при введении другим животным вызывала увеличение тех форм лейкоцитов, количество которых было увеличено у донора. В результате приведенных исследований был сделан вывод, что возникновение лейкоцитоза связано с действием гуморальных веществ, названных поэтинами (лейкопоэтины, нейтрофилопоэтины, лимфоцитопоэтины, моноцитопоэтины и др.). Предполагают также наличие фактора перераспределения, вызывающего лейкоцитоз за счет депонированных лейкоцитов, а также фактора, задерживающего лейкоцитоз и разрушающего лейкоциты. Наличие гуморальных лейкопоэтических веществ было убедительно показано Бером (A. G. Beer, 1939) с соавт., в работах которых исключается неспецифическая реакция лейкоцитарной системы на введенный материал.
Менкин (V. Menkin, 1939 — 1960) с соавт, обнаружили в воспалительном экссудате у собак фактор, стимулирующий гранулоцитопоэз у интактных животных. Подобный фактор найден и у людей. Считают, что лейкоцитоз, обычно сопровождающий воспалительный процесс, обусловлен влиянием этого фактора. Лейкоцитозу (см.), развивающемуся под действием воспалительного экссудата, предшествует кратковременная лейкопения (см.), к-рую объясняют действием лейкопенина, тоже выделенного из воспалительного экссудата.
Циглер и Шлехт (К. Ziegler, И. Schlecht, 1908) при анализе изменений морфол, состава периферической крови у больных с различными заболеваниями установили, что репаративное увеличение числа миелоидных клеток сопровождается снижением числа лимфоцитов и наоборот, но объяснить механизм этих изменений они не могли. Впоследствии Миллер, Тернер (F. R. Miller, D. L. Turner) и др. на основании ряда исследований (1939—1952) высказали предположение о наличии в организме двух гуморальных веществ, находящихся в реципрокной взаимосвязи: миелоидное вещество стимулирует пролиферацию миелоидных элементов и тем самым подавляет пролиферацию клеток лимфоидной системы и наоборот. Показано, что кровь больных хрон, миелолейкозом обогащена гранулоцитопоэтинами, а кровь больных хрон. лимфолейкозом — лимфоцитопоэтинами.
Появление Л. установлено, напр., в крови животных после кровопотери, облучения, введения винбластина. Они обнаружены также в ткани опухоли, в селезенке, подчелюстной железе мыши и др. Предполагается, что Л., обнаруженные в различных условиях эксперимента, играют определенную роль в регуляции лейкопоэза в физиол, условиях.
В моче здоровых лиц было обнаружено вещество, вызывающее у животных после небольшой лейкопении гранулоцитарный лейкоцитоз со сдвигом влево; это активное вещество было названо Э. Абдергальденом (1949) лейкеретином. Стайнборгом (В. Steinberg) и соавт, (с 1950 по 1965) установлено также, что введение цельной нормальной плазмы человека и различных ее фракций вызывает у кроликов через 8—17 час. лейкоцитоз вследствие увеличения числа гранулоцитов; в костном мозге в это время отмечается значительное снижение их содержания. Вещество, обусловливающее выход гранулоцитов из костного мозга, было названо фактором вымывания гранулоцитов. Бирман (H. R. Bierman) и соавт, провели исследования (1958 — 1964) с введением плазмы здоровых людей внутрибрюшинно крысам, что вызывало у них преходящий лейкоцитоз за счет увеличения числа гранулоцитов. Абсолютное количество гранулоцитов достоверно увеличивалось в течение первых 3—6 час. после введения плазмы и через 12 час. снижалось до исходного уровня. При повторном введении плазмы гранулоцитоз поддерживался более длительно. Вещество, вызывающее лейкоцитоз, было названо лейкопоэтином G или гранулоцитопоэтином. За единицу гранулоцитопоэтической активности плазмы принято увеличение количества гранулоцитов в периферической крови на 1 % от исходного уровня через 3—6 час. после введения 1 мл плазмы на 100 г веса животного. У практически здоровых лиц гранулоцитопоэтин содержался в плазме в количестве от 140 до 400 ед/мл.
О природе Л. нет еще единого мнения. Большинство авторов относит Л. к гамма-глобулину, другие — к альфа1- и альфа2-глобулинам, бета-глобулину, полипептидам, энзимам, гормонам. Получены различные данные об отношении их к температуре, диализу и другим условиям, что, вероятно, связано с многообразием условий их выявления. Нет также единого мнения о месте образования Л. Многие авторы указывают на печень, как орган, ответственный за образование Л.; имеются данные об участии селезенки и почек в этом процессе; основным местом образования лимфоцитопоэтинов считается вилочковая железа. Продукты распада лейкоцитов также способствуют образованию Л.
Предполагается, что Л. образуются после соответствующего нервного импульса и действуют через кровь непосредственно на кроветворные органы, т. к. после перерезки шейного отдела спинного мозга эти вещества не образуются после стимулирующих воздействий, но введение таким животным сыворотки, обогащенной Л., стимулирует лейкоцитопоэз. По аналогии с эритропоэтином Л., очевидно, воздействуют на лейкопоэтиночувствительные коммитированные стволовые клетки костного мозга, стимулируют их пролиферацию и дифференциацию в лейкоциты.
Методы обнаружения Л. еще не разработаны. В чистом виде Л. еще не выделены, препарат для клин, применения не предложен. Большинство исследователей судят о наличии Л. по изменению общего количества лейкоцитов в периферической крови с учетом морфол, состава их у животных-реципиентов в течение ближайших 3 — 10 час. или через 5 — 7 сут. после однократного введения материала. Реакция считается положительной, если число лейкоцитов увеличивается более чем на 50%. Изучают также изменения морфол, состава костного мозга. При этом количественным выражением гранулоцитопоэтической активности условно принято считать увеличение содержания в костном мозге незрелых гранулоцитов в процентах по сравнению с исходным уровнем через 3 сут. после однократного внутривенного введения сыворотки или плазмы в количестве 1 мл на 100 г веса животного. Наличие Л. определяют и по изменению количества митозов лейкоцитов в культурах костного мозга через 6 или 20 час. после культивирования, а также в лимф, узлах. Определяют лейкопоэтическую активность и с помощью изотопов — по интенсивности включения меченого глицина, фосфора или тимидина в клетки костного мозга под действием испытуемого материала, а также по изменению морфол. состава костного мозга в так наз. миллипоровых диффузионных камерах, помещенных в брюшную полость мышей и крыс. Наличие Л. чаще изучают в сыворотке или плазме людей и животных, а также в моче здоровых и больных людей с различными нарушениями лейкоцитопоэза.
При изучении лейкопоэтической активности неоднократно было отмечено не только повышение, но и снижение числа лейкоцитов. Это послужило основанием для вывода о существовании веществ не только стимулирующих, но и угнетающих лейкоцитопоэз, т. е. о наличии ингибиторов лейкоцитопоэза. Из зрелых гранулоцитов выделен полипептид, способный угнетать включение меченого тимидина в гранулоциты животных; присутствие веществ, угнетающих синтез ДНК, установлено и в лимфоцитах. Поэтому предполагается, что в зрелых лейкоцитах содержится ингибитор, который подавляет пролиферацию предшественников и, возможно, дифференцировку стволовых клеток в лейкоциты. Наличие ингибитора лейкоцитопоэза установлено в лимф, узлах, селезенке, печени, почках, скелетных мышцах.
В гранулоцитах синтезируется тканеспецифичный кейлон (см.), который угнетает синтез ДНК в гранулоцитах in vivo и in vitro [Рютёмаа (Т. Rytomaa, 1973)] и, видимо, идентичен ингибитору лейкопоэза; считают, что он является физиол, регулятором лейкоцитопоэза.
С 1967 г. в связи с разработкой метода культивирования гемопоэтических тканей в полутвердых средах интенсивно изучается гуморальный фактор, который поддерживает образование колоний при культивировании клеток костного мозга (контролирует пролиферацию и дифференцировку предшественников гранулоцитов и моноцитов-макрофагов) и известен как колониестимулирующий фактор. Он содержится в сыворотке, моче и некоторых тканях, а также в жидкостях, собранных после роста in vitro различных тканей. Независимо от источника получения они обладают сходной биол, активностью, хотя несколько различаются по биохим, свойствам. Наиболее изучен колониестимулирующий фактор, полученный из мочи. Он является гликопротеидом, содержит сиаловую к-ту. Мол. вес (масса) колониестимулирующего фактора ок. 45 000, электрофоретическая подвижность соответствует электрофоретической подвижности альфа-глобулина. Наличие такого фактора обычно определяют в агаровых культурах костного мозга животных (чаще мышей) или человека. За единицу колониестимулирующей активности принимают количество фактора, необходимое для образования одной колонии в культуре 75 000 клеток костного мозга.
В крови человека и мышей некоторых линий, а также в моче здоровых людей установлено наличие и ингибитора колониестимулирующего фактора. Он является липопротеином, обладает видовой специфичностью. Ингибитор задерживает образование колоний in vitro, маскирует наличие колониестимулирующего фактора в исследуемом материале и способствует образованию в колониях макрофагов из незрелых гранулоцитов. Наличие ингибитора определяется по степени инактивации колониестимулирующего фактора. Предполагается, что этот фактор и его ингибитор являются истинными регуляторами лейкоцитопоэза. Местом действия их считают костный мозг и селезенку, где в основном содержатся колониеобразующие клетки. Эти гуморальные факторы недавно открыты и еще мало изучены; неясны связь и взаимозависимость этих факторов с известными уже Л., ингибиторами, кейлонами и их роль в регуляции лейкоцитопоэза in vivo.
Существование гуморальных стимуляторов и ингибиторов лейкоцитопоэза не вызывает сомнений. Теоретически допустимо наличие гуморальных регуляторов для каждого вида лейкоцитов, иначе нельзя было бы объяснить, напр., развитие эозинофильного и базофильного лейкозов, встречающихся в гематол, практике. Эти гуморальные стимуляторы и ингибиторы должны находиться в определенных взаимоотношениях как между собой, так и с эритропоэтинами (см.) и тромбоцитопоэтинами (см.) для поддержания баланса гематол, популяций. См. также Кроветворение.