Измерение лодыжечно-плечевого индекса
Что такое Лодыжечно-плечевой индекс?
Лодыжечно-плечевой индекс (ЛПИ) — это показатель, который отражает степень артериального кровотока в ногах. Другими словами, ЛПИ позволяет судить о том, насколько полноценно кровоснабжение нижних конечностей. Для того, чтобы определить ЛПИ, врач должен измерить артериальное давление пациента на ногах (на уровне лодыжек) и на руках (на уровне плеча). Математическое отношение этих двух значений и даёт показатель ЛПИ:
ЛПИ=АД(на уровне лодыжки)/АД(на уровне плеча)
Для чего используется ЛПИ?
ЛПИ помогает объективно оценить степень тяжести заболевания артерий ног. В ряде случаев ЛПИ может использоваться для контроля прогрессирования болезни, а также для оценки проведённого оперативного лечения.
Как проводится измерение ЛПИ?
Измерение ЛПИ проводится приблизительно так же, как и стандартное измерение артериального давления (АД), с единственным дополнением — кроме измерения давления на руках определяется также АД на ногах. Для определения ЛПИ используется специальный ультразвуковой прибор — допплерограф или дуплексный сканер, который с высокой точностью регистрирует кровоток в артериях конечностей. Измерение АД производится в положении лёжа. Во время сдавления манжетой голени или плеча кровоток по артериям прекращается. При медленном сдувании манжеты в момент прохождения первой пульсовой волны по артериям регистрируют систолическое АД, которое и используют в последующих расчетах ЛПИ. У некоторых пациентов в ходе процедуры может появиться ощущение дискомфорта или болезненности в руке или ноге под манжетой, однако в виду непродолжительности исследования эти жалобы кратковременны. Длительность процедуры —
Опасны ли ультразвуковые волны?
На настоящий момент не выявлено вредного влияния ультразвука на организм взрослого человека. Использование ультразвуковых волн для определения ЛПИ абсолютно безвредно.
Какой ЛПИ должен быть в норме, и какие значения могут быть у больных с атеросклерозом?
ЛПИ здорового человека колеблется в пределах от 0,9 до 1,2. У больных, страдающих заболеванием артерий нижних конечностей, показатель ЛПИ снижается и составляет +7 (812) 962-92-91 и согласуйте удобное для вас время.
Как подготовиться к операции
Вам предстоит оперативное лечение в нашем Центре. Подготовка к хирургическому вмешательству заключается в выполнении комплекса предоперационного обследования. По указанным ниже ссылкам Вы можете ознакомиться с перечнем необходимых исследований.
Диабетическая нейропатия и ангиопатия
Используйте навигацию по текущей странице
Диабетическая ангиопатия
Диабетическая ангиопатия делится на два основных типа: микроангиопатия (поражение мелких сосудов) и макроангиопатия (поражение крупных магистральных артерий), нередко бывает их сочетание.
Макроангиопатия развивается в сосудах сердца и нижних конечностей, являясь по сути злокачественным атеросклерозом их.
Диабетическая нейропатия
Диабетическая нейропатия является одним из видов повреждения нервов, которое может произойти, если поражаются сосуды нервных стволов. Диабетическая нейропатия чаще всего развивается в нервах ног и ступней.
В зависимости от пораженных нервов, симптомы диабетической нейропатии могут варьироваться от боли и онемения в конечностях до полной потери чувствительности стоп и кистей, с развитием повреждений и гнойных осложнений.
Диабетическая невропатия является очень распространенным осложнением сахарного диабета. Однако часто можно предотвратить диабетическую невропатию или замедлить ее прогрессирование с помощью строго контроля сахара в крови и здорового образа жизни.
Причины диабетической ангиопатии и нейропатии
Известно, что сахарный диабет вызывает гормональные и метаболитных нарушения, которые являются причиной отложения холестериновых бляшек и воспалительных измений в стенках сосудов, что приводит к развитию и клиническим проявлениям диабетической ангиопатии. Однако не все диабетики жалуются на проявления ангиопатии. Это осложнение диабета зависит не только от гормонального фона конкретного пациента, но и от его генетических особенностей.
У диабетиков с высоким артериальным давлением, курильщиков, злоупотребляющих алкоголем отмечаются более выраженные и злокачественные проявления диабетической ангиопатии.
Длительное воздействие высокого уровня сахара в крови может повредить тонкие нервные волокна, вызывая диабетическую нейропатию. Основной причиной поражения нервов при диабете считается микроангипатия сосудов, кровоснабжающих нервы. Их блокада при диабетической ангиопатии приводит дефициту кислорода и питальных веществ в нервной ткани и к гибели нервных волокон.
Виды диабетической ангиопатии
Диабетическая нефропатия развивается при поражении мелких артерий почек и приводит к нарушению их функции, вплоть до развития тяжелой почечной недостаточности. Диабетическая нефропатия проявляетя появлением белка в моче, тяжелой артериальной гипертензией, повышением уровня креатинина и мочевины в крови.
Диабетическая ретинопатия развивается при поражении артерий сетчатки глаз.Характеризуется изменением сосудов глазного дна, кровоизлияниями в сетчатку. Может привести к отслойке сетчатки и полной слепоте.
Ангиопатия нижних конечностей при сахарном диабете развивается через четыре стадии:
Виды диабетической нейропатии
Существует четыре основных вида диабетической нейропатии. Большинство развивается постепенно, поэтому можно не заметить это осложнение до появления серьезных проблем.
Периферическая полинейропатия
Периферическая нейропатия является наиболее распространенной формой диабетической нейропатии. Сначала развиваются проблемы с чувствительностью в ногах, затем признаки нейропатии могут проявиться и на руках. Симптомы периферической невропатии нередко усиливаются по ночам, и могут включать:
Вегетативная нейропатия
Вегетативная нервная система контролирует сердце, мочевой пузырь, легкие, желудок, кишечник, половые органы и глаза. Сахарный диабет может повлиять на нервы в любом из этих органов, что может вызвать:
Диабетическая амиотрофия
Диабетическая амиотрофия поражает крупные нервы конечностей, такие как бедренный и седалищный нерв. Другое название этого состояния проксимальная нейропатия, которая чаще развивается у пожилых людей с сахарным диабетом II типа.
Симптомы отмечаются, как правило, на одной стороне тела и включают в себя:
Мононейропатия
Мононейропатия подразумевает повреждение определенного нерва. Нерв может быть на лице, туловище или ноге. Мононейропатию, также называют очаговой нейропатией. Чаще всего встречаются у пожилых людей.
Хотя мононейропатия может вызвать сильную боль, но обычно не вызывает никаких долгосрочных проблем. Симптомы постепенно уменьшаются и исчезают самостоятельно через несколько недель или месяцев. Признаки и симптомы зависят от конкретного пораженного нерва и могут включать:
Диагностика нейропатии и ангиопатии
Диагноз диабетической нейропатии основывается на симптомах, анамнезе и клинических исследованиях. Во время осмотра врач может проверить вашу мышечную силу и тонус, сухожильные рефлексы и чувствительность к прикосновению, температуре и вибрации.
Дополнительные диагностические тесты:
Лечение диабетической ангиопатии
При выявлении объективных признаков поражения артерий (сужения, кальциноз) желательно постоянно принимать ангиопротекторы (Vessel Due F), антитромботические препараты (аспирин, плавикс), витамины.
Признаки выраженной ангиопатии, с нарушениями кровообращения в органах и конечностей должны стать поводом к активному хирургическому лечению. При поражении артерий голени, сердца и почек желательно восстановить кровообращение методами эндоваскулярной хирургии (ангиопластикой и стентированием). Это позволит предотвратить развитие тяжелых осложнений в виде гангрены, инфаркта миокарда, почечной недостаточности.
Диабетическая ангиопатия является очень опасной болезнью, которая может привести к летальному исходу. При появлении первых симптомов ангиопатии пациент с сахарным диабетом должен сразу же посетить опытного врача, специализирующегося на этой проблеме.
Что такое лодыжечно-плечевой индекс и как правильно измерить?
Измерение лодыжечно-плечевого индекса может быть назначено врачом по разным причинам, но обычно данная методика применяется для исключения или диагностики серьезных заболеваний. Измеряют ЛПИ в медицинских кабинетах с помощью профессионального оборудования.
Лодыжечно-плечевой индекс (ЛПИ): что это?
Лодыжечно-плечевым индексом называют математическое отношение артериального давления на уровне лодыжки к аналогичному показателю на уровне плеча. Данный параметр показывает степень кровообращения в конечностях. Его обозначают аббревиатурами ЛПИ и ABI.
Для чего используется ЛПИ?
Лодыжечно-плечевой индекс необходим для оценки работы кровотока в нижних и верхних конечностях, чтобы выявить возможные заболевания артерий. Измерение лодыжечно-плечевого индекса является эффективным предварительным методом диагностики поражения артерий верхних и нижних конечностей у пациентов группы риска: заядлых курильщиков, диабетиков. Показано измерение лодыжечно-плечевого индекса при наличии наследственных сердечно-сосудистых заболеваний, повышенном уровне холестерина в крови и возрасте старше 50 лет.
Как правильно измерить лодыжечно-плечевой индекс?
Методика измерения лодыжечно-плечевого индекса предельно проста, равно как и обычное измерение систолического артериального давления. Однако для этого необходимо измерить давление не один раз. Для большей информативности пациент должен лечь на кушетку, чтобы руки, ноги и сердце находились на одном уровне для корректности измерений. Важно знать, как правильно измерять лодыжечно-плечевой индекс: пациент должен находиться в неподвижном состоянии не менее 10 минут, чтобы пришло в норму кровообращение и «успокоилось» сердце. Для измерения лодыжечно-плечевого индекса применяют автоматическое оборудование и допплерографические методы, которые позволяют локализовать возможные зоны поражений артерий.
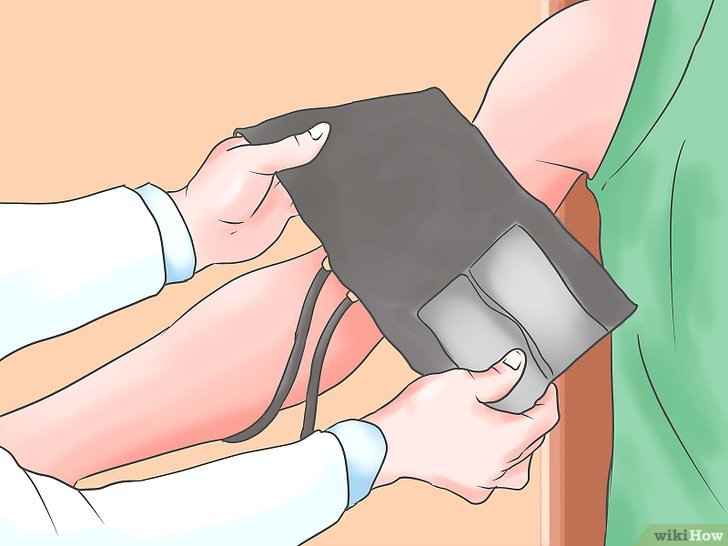
Измерение плечевого давления
Измерение лодыжечного давления
Измерение лодыжечного давления – процедура, знакомая далеко не всем, для ее осуществления потребуется обернуть пневмоманжету на 5 см выше левой щиколотки. В месте стопы, где нога переходит в лодыжку, находится необходимая для измерения тыльная артерия – найти ее с помощью допплерографического датчика не составит труда. Так измеряется систолическое лодыжечное давление. Для того чтобы снять более точные показания, необходимо найти на задней стороне голени большеберцовую артерию. Аналогичную процедуру проводят на правой ноге.
Расчет лодыжечно-плечевого индекса (ЛПИ)
Из снятых показаний лодыжечного давления необходимо взять самое высокое и разделить данный показатель на самое высокое систолическое плечевое давление. Потребуется произвести расчет лодыжечно-плечевого индекса левых и правых конечностей.
Нормальные показатели ЛПИ
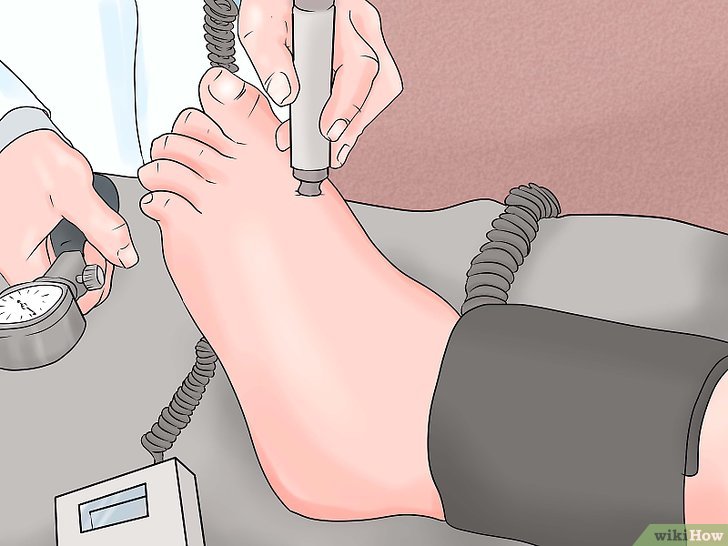
Показатели у людей, больных атеросклерозом
ЛПИ ниже 0,9 может свидетельствовать и об атеросклерозе сосудов головы и сердца, который является тревожной предпосылкой к возможному инсульту или сердечному приступу. Чем ниже лодыжечно-плечевой индекс, тем больше потенциальное поражение и выше риск смертельного исхода от этих заболеваний.
Можно ли поставить точный диагноз по показателям ЛПИ?
Определение лодыжечно-плечевого индекса не только позволяет выявить заболевания нижних и верхних конечностей, но и отражает примерную информацию о степени поражения артерий. Однако для более информативной диагностики при подтверждении подозрений врача может быть назначена КТ или МРТ.
Измерение плече-лодыжечного индекса
Здоровье всего организма во многом зависит от состояния сердечно-сосудистой системы. Одним из методов выявления нарушений работы сердца и сосудов является измерение лодыжечно-плечевого индекса.
Лодыжечно-плечевой индекс (ЛПИ) представляет собой показатель, отражающий состояние кровотока в нижних конечностях. Индекс рассчитывается путём определения отношения систолического артериального давления на ногах (немного выше голеностопного сустава) к уровню давления на руках (в области плеча). Математическое соотношение этих двух значений и есть ЛПИ: АД нижних конечностей/АД верхних конечностей.
Измерение плече-лодыжечного индекса в «СМ-Клиника» это
Цель измерения плече-лодыжечного индекса
Заболевания периферических артерий могут привести к критической ишемии, сердечной недостаточности, инсульту. Определение ЛПИ является методом ранней диагностики заболеваний сердечно-сосудистой системы.
Показатель используется специалистами для оценки степени нарушения кровотока в нижних конечностях и прогнозирования рисков развития острых сосудистых заболеваний. Измерения дают возможность выявить примерную локализацию закупорки или сужения артериального русла и назначить адекватное лечение.
Измерение ЛПИ особенно важно пациентам, находящимся в группе риска. Это курильщики со стажем, больные сахарным диабетом, пациенты с повышенным содержанием холестерина и с гипертонической болезнью.
Показания к измерению плече-лодыжечного индекса
Также исследование назначается в следующих случаях:
Хотя измерение ЛПИ относится к высокоинформативным методам диагностики, одного его недостаточно для определения точности и распространённости сосудистых поражений. Поэтому для постановки окончательного диагноза применяются и другие способы инструментальных и лабораторных исследований (УЗИ сосудов, ангиография, периферическая артериография, пробы с физической нагрузкой).
Как проходит измерение плече-лодыжечного индекса
Результаты проведения процедуры:
Определение ЛПИ во многом схоже с обычным измерением артериального давления. Единственное отличие – АД измеряется не только на руках, но и на ногах. Для измерений используется специальный ультразвуковой прибор – допплерограф или дуплексный сканер. В домашних условиях получить корректные результаты измерений и рассчитать индекс практически невозможно, тогда как профессиональное оборудование обеспечивает высокую точность регистрации кровотока в конечностях.
Измерение ЛПИ проводится в положении лёжа. Пациент должен находиться в расслабленном и неподвижном состоянии не менее 10-15 минут. Минимум за час до процедуры необходимо отказаться от курения, приёма алкоголя, кофе или чая. В область плеча накладывается манжета тонометра, в проекции плечевой артерии устанавливается линейный ультразвуковой датчик. Затем осуществляется стандартное измерение АД на руках: воздух в манжете сначала нагнетается, а после постепенно спускается. Показатели систолического давления отображаются на тонометре и фиксируются для дальнейших расчётов ЛПИ. Процедура повторяется три раза.
Аналогичные измерения проводятся на ногах: манжета накладывается на область лодыжки, в проекции задней большеберцовой артерии устанавливается ультразвуковой датчик. Систолическое давление фиксируется при прохождении первой пульсовой волны.
Для определения ЛПИ берутся наибольшие значения артериального давления на нижних и верхних конечностях. Также проводятся расчёты отдельно для левой и правой стороны. Для здорового человека оптимальным считается ЛПИ в диапазоне от 0,9 до 1,2. ЛПИ ниже 0,9 свидетельствует о заболеваниях сосудов нижних конечностей. В случае, если значения превышают 1,3, то это говорит о жесткости (ригидности) сосудов.
Свяжитесь с консультантами центра «СМ-Клиника» по телефону, чтобы получить подробную информацию о процедуре определения ЛПИ.
Запись на измерение плече-лодыжечного индекса
Раннее выявление серьезных заболеваний сердца и сосудов даст Вам возможность избавиться от недуга в короткие сроки, а во многих случаях – без хирургического вмешательства.
Узнать подробности проведения процедуры, цены измерения ЛПИ и записаться на обследование Вы можете по телефону:
Алгоритмы диагностики, лечения и профилактики синдрома диабетической стопы
Диабетическая стопа Cиндром диабетической стопы (СДС) объединяет патологические изменения периферической нервной системы, артериального и микроциркуляторного русла, явления остеоартропатии, представляющие непосредственную угрозу развития я
Cиндром диабетической стопы (СДС) объединяет патологические изменения периферической нервной системы, артериального и микроциркуляторного русла, явления остеоартропатии, представляющие непосредственную угрозу развития язвенно-некротических процессов и гангрены стопы. СДС — одно из наиболее грозных осложнений сахарного диабета (СД), развивающееся более чем у 70% больных. Несмотря на то что поражение нижних конечностей достаточно редко является непосредственной причиной смерти пациентов, оно в большинстве случаев ведет к инвалидизации. Частота ампутаций конечностей у больных СД в 15 — 30 раз превышает данный показатель в общей популяции и составляет 50 — 70% общего количества всех нетравматических ампутаций. Однако следует особо отметить, что при СД II типа (инсулин-независимом) уже на момент постановки диагноза от 30% до 50% больных имеют признаки поражения нижних конечностей той или иной степени.
Достаточно велики и экономические затраты, необходимые для проведения адекватного лечения этой большой категории пациентов, но следует помнить, что при использовании оперативных методов эти затраты возрастают в 2 — 4 раза. Это связано как с более высокой стоимостью самого хирургического лечения, так и с увеличением затрат на последующую реабилитацию (протезирование, полная потеря трудоспособности). Ампутация одной конечности ведет к возрастанию нагрузки на другую, и, как следствие этого, многократно увеличивается риск развития язвенных дефектов и на контралатеральной конечности.
 |
| Алгоритм обследования больных с синдромом диабетической стопы |
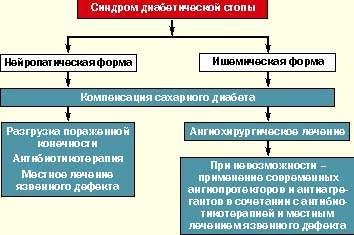
В мировой клинической практике как терапевтов, так и хирургов принята единая классификация синдрома диабетической стопы, согласно которой различают три основные клинические формы:
В основу данной классификации положены современные представления о патогенезе СДС и преобладании одного из его основных звеньев (нейропатия, микро- и макроангиопатия) в конкретном клиническом случае. Каждая клиническая форма СДС требует различных терапевтических подходов.
Одним из проявлений диабетической нейропатии является диабетическая остеоартропатия. Наиболее выраженные изменения костных структур и связочного аппарата стопы называются суставом или стопой Шарко. Кроме собственно сустава Шарко выделяют и другие формы костно-суставных поражений при СД: остеопороз, гиперостоз, остеолиз, патологические переломы и спонтанные вывихи. На практике наблюдаются различные сочетания вышеуказанных форм у одного и того же пациента, что связано с общностью их патогенетических и реализующих факторов. Учитывая этот момент, многие авторы предлагают объединить разновидности патологических изменений костей и суставов под термином «стопа Шарко».
Для раннего выявления поражения нижних конечностей у больных СД необходимо проведение определенного комплекса диагностических мероприятий, состоящих из следующих этапов.
1. Тщательный сбор анамнеза. Имеют значение длительность заболевания, тип СД ( I тип или II тип), проводимое ранее лечение, а также наличие у больного на момент осмотра или ранее таких симптомов нейропатии, как колющие или жгущие боли в ногах, судороги в икроножных мышцах, чувство онемения, парастезии. Жалобы больного на перемежающуюся хромоту являются характерным признаком макроангиопатии. Учитываются время появления болей, расстояние, которое больной проходит до появления первых болей, наличие болей в покое. В отличие от ишемических болей, которые могут также возникать ночью, нейропатически обусловленный болевой синдром купируется при ходьбе. Ишемические боли несколько ослабевают при свешивании ног с края постели. Наличие в анамнезе язв или ампутаций является важным прогностическим признаком в плане развития новых поражений стоп. При имеющихся других поздних осложнениях СД, таких как ретинопатия и нефропатия (особенно ее терминальная стадия), высока вероятность развития язвенного дефекта. Наконец, при сборе анамнеза необходимо определить информированность больного о возможности поражения стоп при СД, ее причинах и мерах профилактики.
2. Осмотр ног — наиболее простой и эффективный метод выявления поражений стопы. При этом важно обратить внимание на такие признаки, как цвет конечности, состояние кожи и волосяного покрова, наличие деформаций, отеков, участков гиперкератоза и их расположение, язвенных дефектов, состояние ногтей, особенно в межпальцевых промежутках, зачастую остающихся незамеченными. Пальпаторно определяется пульсация на артериях стопы.
 |
| Алгоритм лечения больных с различными клиническими формами синдрома диабетической стопы |
3. Оценка неврологического статуса включает:
а) Исследование вибрационной чувствительности, проводимое с помощью градуированного камертона. Для нейропатического поражения характерно повышение порога вибрационной чувствительности, для ишемической — показатели соответствуют возрастной норме.
б) Определение болевой, тактильной и температурной чувствительности по стандартным методикам. В последние годы большую популярность приобрели неврологические наборы монофиламентов, позволяющих с большой степенью точности определить степень нарушения тактильной чувствительности.
в) Определение сухожильных рефлексов.
г) Электромиография является наиболее информативным методом оценки состояния периферических нервов, однако ее применение ограничено из-за трудоемкости и высокой стоимости исследования.
4. Оценка состояния артериального кровотока. Наиболее часто используются неинвазивные методы оценки состояния периферического кровотока — допплерометрия, допплерография. Проводится измерение систолического давления в артериях бедра, голени и стопы — по градиенту давления определяется уровень окклюзии. Показатели лодыжечно-плечевого индекса (ЛПИ) отражают степень снижения артериального кровотока (ЛПИ = РАГ/РПА, где PАГ — систолическое давление в артериях стоп или голеней, PПА — систолическое давление в плечевой артерии). Показатели систолического давления и ЛПИ определяют дальнейший ход диагностического поиска. При необходимости проводится определение насыщения тканей кислородом, а для решения вопроса о возможности проведения ангиохирургического лечения — ангиография. Показатели систолического давления могут служить определенным ориентиром в плане возможности консервативного лечения, они также позволяют прогнозировать вероятность заживания язвенных дефектов стоп.
 |
| Диабетическая стопа: рентгенограмма |
5. Рентгенография стоп и голеностопных суставов позволяет выявить признаки диабетической остеоартропатии, диагностировать спонтанные переломы мелких костей стопы, заподозрить наличие остеомиелита, исключить или подтвердить развитие газовой гангрены.
6. Бактериологическое исследование имеет первостепенное значение для подбора адекватной антибиотикотерапии.
В группу риска развития СДС входят следующие категории пациентов:
Пациенты, входящие в группу риска, должны проходить указанные выше обследования не реже одного раза в шесть месяцев. Обследование должно проводиться специально обученным эндокринологом или группой специалистов (эндокринолог, хирург, рентгенолог, специалист функциональной диагностики) в поликлиниках по месту жительства. Больные, имеющие различные клинические формы синдрома диабетической стопы, должны направляться в специализированные отделения стационаров или в центры «Диабетическая стопа», организованные на базе городских многопрофильных больниц и специализированных центров. Тактика лечения каждого конкретного больного определяется в зависимости от формы и тяжести СДС, наличия других осложнений СД и сопутствующих заболеваний.
Таблица 1. Дифференциальная диагностика основных клинических форм синдрома диабетической стопы
В случае нейропатической формы СДС должно проводиться консервативное лечение больного с использованием разгрузки пораженной конечности (постельный режим, костыли, кресло-каталка, ношение специальной разгрузочной обуви), массивной антибиотикотерапии (с учетом данных бактериологического исследования отделяемого), проводимой до полной эпителизации дефекта, ежедневного местного лечения язвенного дефекта, включая хирургическую обработку раны с удалением гноя и некротических масс, орошением растворами антисептиков, применением современных перевязочных средств (в зависимости от стадии раневого процесса). Лечение проводится под строгим контролем гликемии с ежедневной коррекцией дозы инсулина и пероральных сахароснижающих препаратов. Большинству больных СД I типа требуется интенсификация инсулинотерапии, а больным СД II типа — перевод с приема таблетированных препаратов на инсулинотерапию. При наличии диабетической остеоартропатии в комплекс лечебных средств включаются препараты кальция, витамина Д, бифосфонаты.
При ишемической форме СДС предпочтение должно отдаваться современным методам сосудистых реконструкций для восстановления нормального кровотока в поврежденной конечности. Лечение таких больных должно проводиться совместно ангиохирургом и эндокринологом. В случае невозможности проведения оперативного лечения рекомендуется медикаментозная терапия (ангиопротекторы в эффективных дозах, вазапростан). Абсолютно необходимым является поддержание хорошей компенсации сахарного диабета.
В случае диагностики нейроишемической (смешанной) формы синдрома диабетической стопы должна проводиться комплексная терапия, влияющая на оба патогенетических звена.
Вопросы реабилитации особенно важны для больных, перенесших ампутации пальцев или части стопы по поводу диабетической гангрены, а также для пациентов с выраженными деформациями стоп. Для таких больных в обязательном порядке должны изготавливаться ортопедическая обувь и другие ортопедические приспособления.
Диспансерное наблюдение за больными с нейропатической формой синдрома осуществляется районными эндокринологами или специалистами кабинетов и центров «Диабетическая стопа». Наблюдение за пациентами с ишемической и смешанной формами синдрома должно осуществляться совместно эндокринологами и ангиохирургами центров «Диабетическая стопа» или профильных отделений городских больных. Профилактика развития поражений стоп при СД обязательно должна включать обучение пациентов правилам подбора обуви и ухода за ногами.
Проведение лечебных и профилактических мероприятий по приведенному плану позволяет снизить риск ампутации конечности у больных СД в два и более раза.